5.1.1. Herz (Cor)#
Das Herz (Cor) befindet sich im Mediastinum, dem Bindegewebsraum zwischen den beiden Lungenflügeln. Es ist ein muskuläres Hohlorgan und misst ungefähr die Größe einer Faust (ca. 0,5 % des Körpergewichts, 300 bis 350 g). Von der Form her kann man das Herz mit einer Pyramide vergleichen - die Spitze (Apex) berührt den 5. ICR (Intercostalraum) in der linken mittleren Schlüsselbeinlinie, eine Seite liegt dem Zwerchfell auf, die Basis liegt Schräg nach hinten-oben geneigt. An dieser Stelle treten die großen Gefäße des Herzens ein. Nach ventral liegt es hinter dem Brustbein (Sternum, retrosternal).
Das Herz hat eine mechanische Pump- und eine elektrische Koordinations-Funktion, welche normalerweise miteinander in Verbindung stehen.
Die mechanische Herzfunktion ist im Wesentlichen die Pumpfunktion der Herzmuskels durch regelmäßige aktive Kontraktion und passive Entspannung des Herzmuskels, die elektrische Funktion dient der Koordination der Muskelfunktion und wird über ein Reizleitungssystem vermittelt.
Wichtig
Das Herz hat eine mechanische Pump- und eine elektrische Koordinations-Funktion, welche normalerweise miteinander in Verbindung stehen.
Herzschichten#
Über den Herzbeutel (Perikard), einer weiteren serösen Haut, ist das Herz vom restlichen Mediastinum abgegrenzt. An der Herzbasis geht das Perikard in das Epikard (Herzhaut) über.
Dementsprechend zeigt das Herz inklusive Herzbeutel vier Schichten:
Perikard: Herzbeutel, ist keine Herzschicht im eigentlichen Sinn! Serosa.
Epikard: äußere Herzhaut, zwischen Perikard und Epikard - beide Serosa - befindet sich ein Flüssigkeitsfilm, der die reibungslose Bewegung des Herzmuskels ermöglicht.
Myokard: Gesamtheit des Herzmuskels.
Endokard: innere Herzhaut.
Herzaufbau#
Das Herz dreht sich in seiner fetalen Entwicklung um ca. 45° zur Längsachse des Körpers nach links, sodass die Vorderseite hauptsächlich aus der rechten Herzhälfte und die Hinterseite hauptsächlich aus der linken Herzhälfte gebildet wird.
Wie eingangs erwähnt kann das Herz grundsätzlich in zwei Teile unterteilt werden. Die rechte Seite pumpt das Blut in den Lungenkreislauf zur Sauerstoffaufnahme in die Lunge, die linke Seite pumpt das Blut in den Körperkreislauf zur Sauerstoffversorgung der verschiedenen Organsysteme. Das Herz ist durch ein Septum (Scheidewand, im Bereich der Vorhöfe Septum interatriale, im Bereich der Kammern Septum interventriculare) in eine rechte und eine linke Seite geteilt. Jede Hälfte wird wiederum durch Klappen in jeweils einen Vorhof (Atrium, Atrium sinistrum / dextrum) und eine Kammer (Ventrikel, Ventriculus sinister / dexter) geteilt. Global gesehen besteht das Herz somit aus vier Hohlräumen, zwei links und zwei rechts.
Die Innenwand des Herzens kann entweder glatt oder zerklüftet sein, wobei man dann mit bloßem Auge Muskelstränge sieht. Diese nennt man Trabeculae carneae.
Außen sieht man ebenfalls die Grenzen zwischen den einzelnen Hohlräumen: Der Sulcus coronarius befindet sich zwischen den Vorhöfen und den Kammern, der Sulcus interventricularis anterior und posterior beschreibt die Position des Septum interventriculare und ist die Grenze zwischen den beiden Kammern. Im Sulcus coronarius verlaufen die Hauptstämme der Herzkranzgefäße, im Sulcus interventricularis verlaufen der R. intercentricularis anterior bzw. posterior. Die Blutversorgung des Herzens erfolgt über mehrere Koronararterien (Herzkranzgefäße).
Herzklappen#
Um die Einbahnfunktion des Blutstroms innerhalb des Herzens aufrecht zu erhalten und eine adäquate Kraftentwicklung des Herzens für den Blutausstoß zu ermöglichen sind in der Klappenebene vier Herzklappen in einem sogenannten Herzskelett befestigt. Das Herzskelett besteht aus einer Platte aus straffem Bindegewebe mit Bindegewebsringen für die Klappen. Dieses Herzskelett ist außerdem eine Art elektrischer Isolierung, das eine unkontrollierte Erregungsausbreitung zwischen den Vorhöfen und der Herzkammer verhindern soll. Einzig der AV-Knoten mit dem His-Bündel überträgt die Erregung zwischen Vorhof und Kammer. Aufgrund der mechanischen Funktion der Klappen wird ihre Befestigungsebene auch Ventilebene genannt.
Es gibt zwei Arten von Klappen:
Segelklappen: Liegen jeweils zwischen Vorhof und Kammer (Atrioventrikularklappen), durch Sehnenfäden (Chordae tendineae) an den freien Enden der Segel sind sie an Papillarmuskeln in den Kammern befestigt, dies verhindert das Zurückschlagen der Segel während der Kammerkontraktion. Die Segelklappen verhindern den Rückfluss von Blut während der Systole. Die Klappenöffnungsfläche (KÖF) beträgt ca. 4—6 cm².
TrikuspidalklappeTrikuspidalklappe (Valva tricuspidalis) rechts, 3 Segel
MitralklappeMitralklappe (Valva bicuspidalis / mitralis; auch: Bikuspidalklappe) links, 2 Segel
Taschenklappen (Semilunarklappen): zwischen Kammer und dem jeweiligen abgehenden großen Gefäß. Sie verhindern den Rückfluss des Blutes aus den Arterien während der Diastole. Die Klappenöffnungsfläche beträgt ca. 2—3 cm².
AortenklappeAortenklappe links, 3 Taschen
PulmonalklappePulmonalklappe rechts, 3 Taschen
Fig. 58 Bilderserie: Herz#
Elektrische Funktion: Reizbildungs- und -leitungssystem#
Die Steuerung der mechanischen Herzfunktion erfolgt durch die elektrische Herzfunktion. Das Herz weist als einziger Muskel des menschlichen Körpers ein eigenes Erregungsbildungs- und -leitungssystem auf. Dieses koordiniert und taktet die mechanische Muskelfunktion über elektrische Impulse. Jeder dieser Impulse wird normalerweise vom Herzmuskel mit einer Kontraktion beantwortet (mechanische Herzfunktion). Die elektrische und die mechanische Herzaktion sind somit (normalerweise) aneinander gekoppelt.
Das Reizleitungssystem ist hirarchisch in mehrere Etagen gegliedert, wobei jede Etage bei Ausfall einer Etage, bzw. bei Unterbrechung der Erregungsleitung (z. B. durch Gewebeschädigung nach einem Herzinfarkt), als Ersatz-Impulsgeber übernehmen kann — allerdings mit einer langsameren Frequenz [1]:
An erster Stelle steht der Sinusknoten ① im rechten Vorhof. Er ist reguläres Schrittmacherzentrum mit einer, Frequenz beim Erwachsenen in Ruhe von ca. 60—100 / min, bei Belastung ist diese steigerbar. Eine Erregung des Sinusknoten wird über den rechten Vorhof zum Atrioventrikular-Knoten (AV-Knoten) geileitet. Dieser ist die einzige physiologische elektrische Verbindung zwischen Vorhof und Kammer und dient als Frequenzfilter, damit sich die Kammern erst nach dem Vorhof kontrahieren. Im Falle einer Fehlfunktion der Kammererregung, z. B. beim häufig anzutreffenden Vorhofflimmern, verhinder der AV-Knoten das Übergreifen der Rhythmusstörung auf die Herzkammer. Der AV-Knoten hat eine Ersatz-Eigenfrequenz von ca. 40-50 / min. Vom AV-Knoten wird der Impuls über das His-Bündel (Eigenfrequenz 30-40 / min) in Richtung der Kammern zu den Tawara-Schenkel (Eigenfrequenz 30-40 / min) weitergeleitet. Schlußendlich gelangt die Erregung übder die Purkinje-Fasern an die Herzmuskelzellen in der Peripherie. Im Extremfall, wenn das gesamte Leitungssystem ausfällt, können auch die Herzmuskelzellen selbst einen minimalen Rhythmus (~ 30 / min) aufrecht erhalten. Beispiele von Rhythmen werden unter Herzrhythmusstörungen vorgestellt.
Synopsis
Der normale Schrittmacher ist der Sinusknoten, welcher die elektrischen Impulse für die Vorhöfe und die Kammern erzeugt. Man spricht dann vom Sinusrhythmus.
Die Reizübertragung zwischen den Herzmuskelzellen funktioniert über Glanzstreifen, das sind Zellverbindungen zwischen den einzelnen Zellen. Hier befinden sich zahlreiche sog. Gap Junctions, die über direkte Ionenströme die elektrische Erregung weiterleiten.
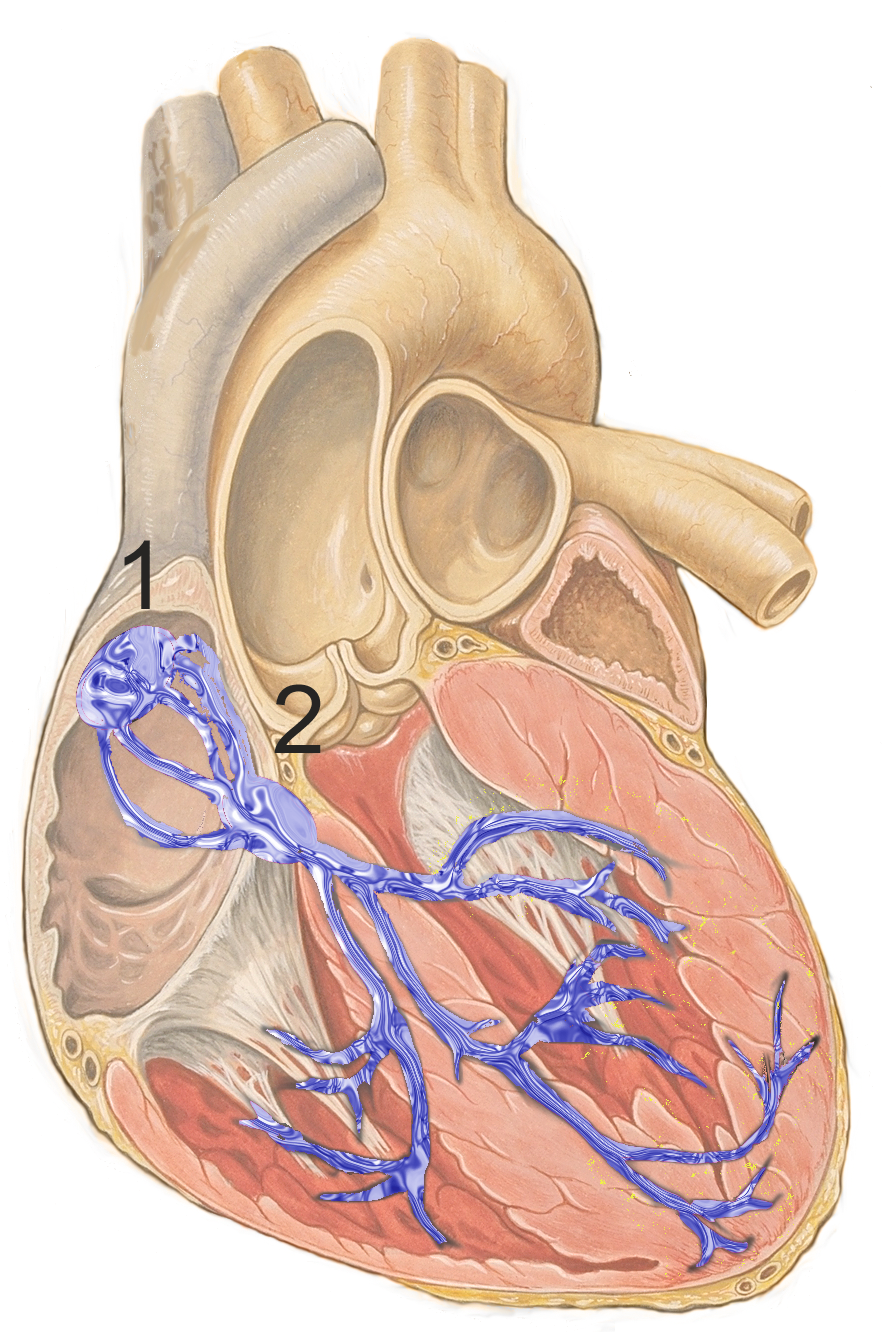 Reizleitungssystem, Schema © J. Heuser, basierend auf der Arbeit von Patrick J. Lynch (Illustrator), C. Carl Jaffe (MD, Cardiologist), Yale University Center for Advanced Instructional Media, ℓ CC-BY
Reizleitungssystem, Schema © J. Heuser, basierend auf der Arbeit von Patrick J. Lynch (Illustrator), C. Carl Jaffe (MD, Cardiologist), Yale University Center for Advanced Instructional Media, ℓ CC-BY
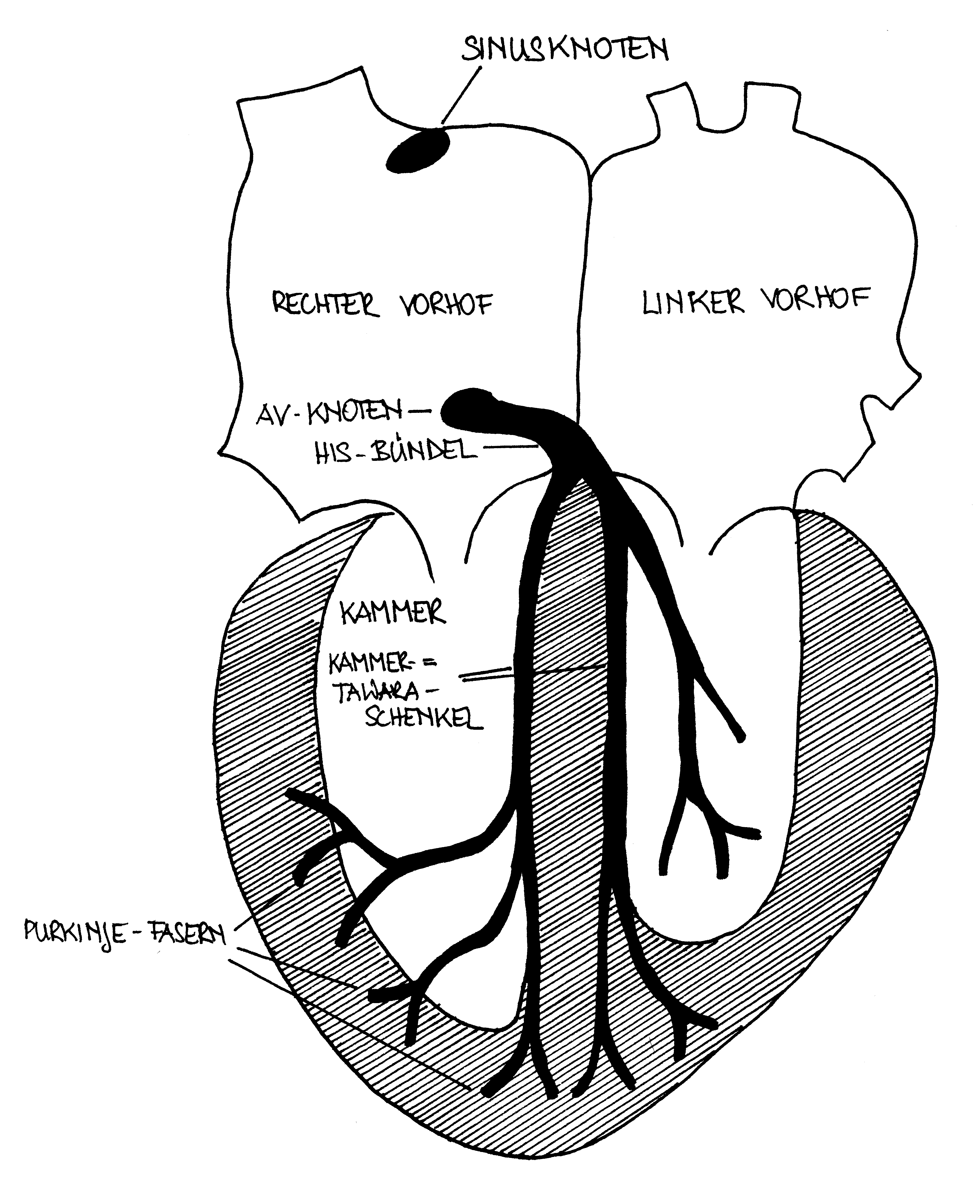 Erregungsleitungssystem des Herzens © Lena Hirtler, ℓ
Erregungsleitungssystem des Herzens © Lena Hirtler, ℓ
Fig. 59 Bilderserie: Reizleitungssystem#
Über das vegetative Nervensystem (Sympathikus und Parasympathikus) wird die Herzarbeit an die aktuellen Bedürfnisse angepasst.
Die Erregungsausbreitungsvorgang kann mittels Elektrokardiogramm (EKG) dargestellt werden.
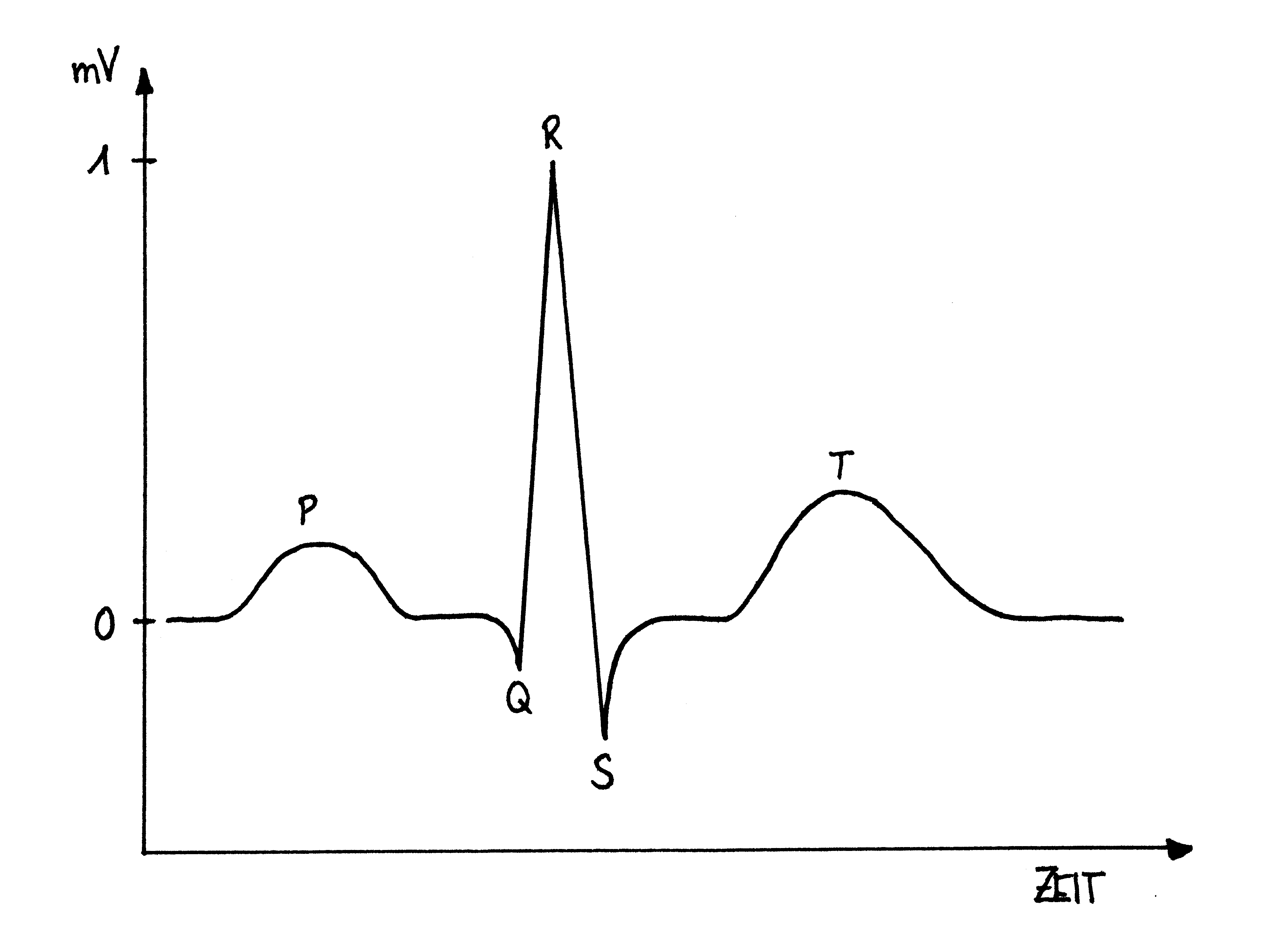
Fig. 60 EKG#
© Lena Hirtler ℓ MfG
Die P-Welle steht für die Depolarisation (~Kontraktion) der Vorhöfe. Der QRS-Komplex zeigt die Depolarisation der Kammern und die T-Welle ist ein Zeichen für die Repolarisation (~Erschlaffung) der Kammern. Die Repolarisation der Vorhöfe ist im QRS-Komplex versteckt.
Durch die vorher schon erwähnte Filterfunktion des AV-Knoten kommt die konstante PQ-Strecke zustande.
Gefäßversorgung#
Neben der eigenen Erregungsbildung weist das Herz auch eine eigene Blutversorgung auf (Herzkranzgefäße). Diese beinhaltet die Herzkranzarterien (Koronararterien; Aa. coronariae dextra et sinistra) sowie die Herzvenen (Vv. cardiacae). Die Koronararterien entspringen in der Aortenwurzel aus der Aorta ascendens unmittelbar oberhalb der Aortenklappe (Sinus aortae).
A. coronaria dextra (RCA, right coronary artery): Abgang aus dem rechten Sinus aortae (Sinus valsalvae dexter), verläuft um rechten Herzrand zur Zwerchfellseite des Herzens, zieht mit dem Endast, dem R. interventricularis posterior im Sulcus interventricularis posterior, Richtung Herzspitze.
Versorgt rechten Ventrikel, Teile des linken Ventrikels sowie häufig den AV-Knoten.
A. coronaria sinistra (LCA, left coronary artery): Abgang aus dem linken Sinus aortae (Sinus valsalvae sinister),teilt sich in zwei Hauptäste
Ramus interventricularis anterior (RIVA, LAD, left anterior descending artery) im Sulcus interventricularis anterior
Versorgt Vorderwand des linken Ventrikels, Septum
Ramus circumflexus (RCX) im Sulcus coronarius
Versorgt Seitenwand des linken Ventrikels
Der Begriff Hauptstamm (engl. left main) bezeichnet den kurzen gemeinsamen Ursprung der linken Koronararterie vor ihrer Aufzweigung. Eine Hauptstammstenose ist besonders kritisch, da ein großer Anteil des linken Ventrikels betroffen ist. Sie gilt als Hochrisiko-Läsion und ist häufig eine Indikation zur operativen Revaskularisation (Bypass-Operation).
Bezüglich der Versorgung unterscheidet man nach Dominanz:
Rechtsdominant (häufig): RCA gibt den Ramus interventricularis posterior ab
Linksdominant: RCX übernimmt diese Versorgung
Die Koronardurchblutung erfolgt überwiegend in der Diastole!
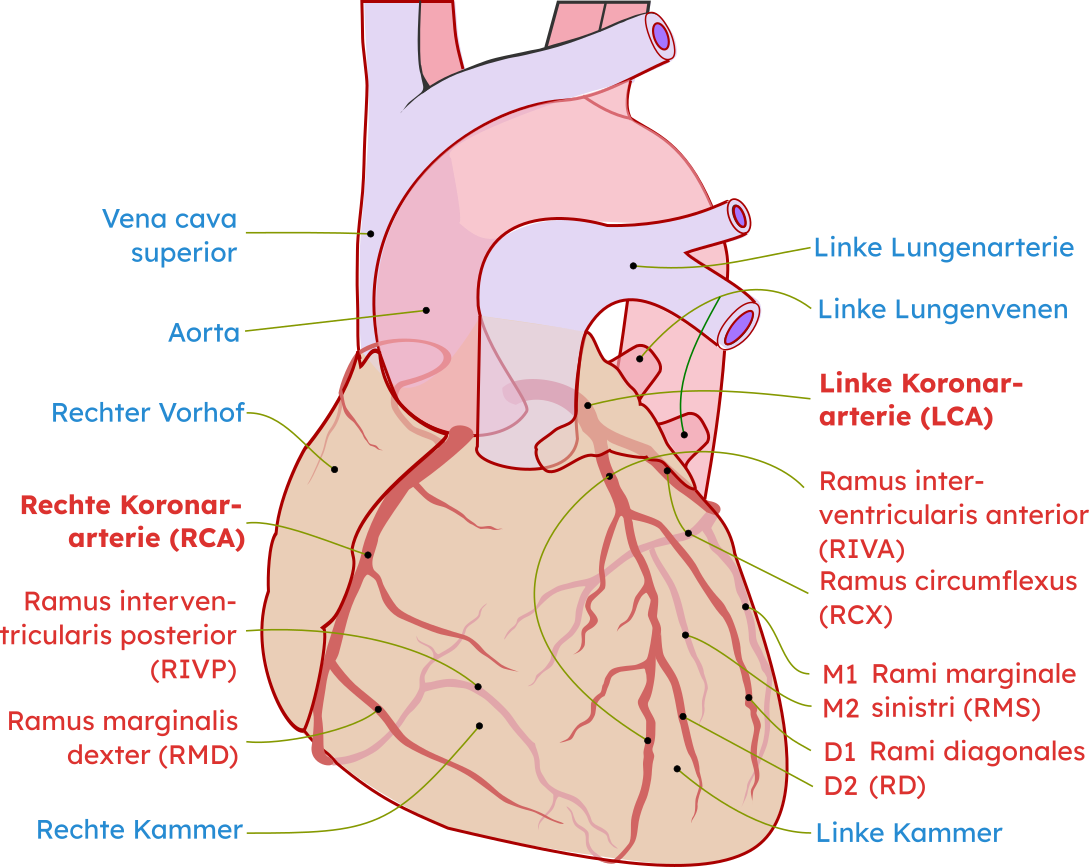
Fig. 61 Koronararterien#
[© Patrick J. Lynch, medical illustrator, derivative work: Fred the Oyster, adaption and further labeling: Mikael Häggström, Translate Tobiasi0; modifiziert; ℓ CC-BY-SA 3.0]
Die Herzvenen münden alle in den Sinus coronarius im Sulcus coronarius, welcher wiederum in den rechten Vorhof mündet. Wichtigste Herzvenen:
V. cardiaca magna: im linken Sulcus coronarius
V. cardiaca media: im Sulcus interventricularis posterior
V. cardiaca parva: im rechten Sulcus coronarius
Mechanische Pumpfunktion: Herzaktion#
Die Herzbewegung besteht aus zwei Phasen:
Systole: Kontraktion der Kammer
Anspannungsphase
Austreibungsphase
Diastole: Erschlaffung der Kammer
Erschlaffungsphase
Kammerfüllungsphase
Die Austreibungsphase beginnt, wenn der Druck im Herzen über 80 mm Hg (Aorta) oder 20 mm Hg (Truncus pulmonalis) übersteigt. Beide Kammern sollen sich dann gleichmäßig und symetrisch kontrahieren. Dies wird isovolumetrische Kontraktion genannt.
Das Herz stößt pro Systole ungefähr 70 mL Blut aus. Das Herzzeitvolumen (HZV) beschreibt die Blutmenge, die das Herz in einer bestimmten Zeit auswirft — und wird normalerweise in einer Minute (also als Herzminutenvolumen / HMV) angegeben. Ausgehend von einer Herzfrequenz von 70 / min bewegt das Herz also 5 L / min — fast das gesamte Blutvolumen eines Menschen. Das HMV ändert sich natürlich entsprechend der körperlichen Anstrengungen und kann bei starker körperlicher Anstrengung bis auf 25 L / min ansteigen.
Folgende Herzfunktionen können vom Zentralen Nervensystem aus über das autonome (vegetative) Nervensystem und dem Kreislaufzentrum im Hirnstamm beeinflusst werden:
Herzfrequenz: Chronotropie
Erregbarkeit: Bathmotropie
Herzkraft: Inotropie
Geschwindigkeit der Erregungsleitung: Dromotropie
Der Sympathikus (über Noradrenalin) steigert die Herzaktion gleichmäßig das gesamte Herz betreffend, der Parasympathikus (über Acetylcholin) bremst die Herzaktion insbesondere des Vorhofes (Sinusknoten und AV-Knoten).
Kontraktion der Herzmuskelzellen#
Das Myokard ist ein quergestreifter Muskel, weiss jedoch gegenüber der Skelettmuskulatur einige Eigenheiten auf.
Durch die intrazelluläre Kaliumkonzentration hat die Herzzelle ein sogenanntes Ruhemembranpotential (Ladung der Herzzelle in Ruhe) von ca. -90 mV. Der Intrazellularraum ist negativ geladen, der Extrazellularraum ist positiv geladen.
Durch die Depolarisation der Zelle(Umkehrung der Ladung ins Positive — ca. 30 mV) wird ein Aktionspotential ausgelöst:
Phase 0: Aufstrich, schneller Natriumeinstrom
Phase 1: Spitze, deutlich positives Membranpotential
Phase 2: Plateau, langsamer Calciumeinstrom
Phase 3: Repolarisation, Kaliumausstrom
Es resultiert eine Potentialänderung von ca. 120 mV, welche das Aktionspotential darstellt. Sie wird hauptsächlich durch den Austausch von Natrium und Kalium gewährleistet. Nach der Repolarisation folg die Refraktärzeit (ca. 300 ms). In dieser Zeit ist die Zelle nicht erregbar.
Dieses Aktionspotential wird vom elektrischen Reizleitungssystem des Herzens eingeleitet. Die externe Ableitung während des Elektrokardiogramms (EKG) ist möglich durch das elektrische Feld, dass während dem Aktionspotential entsteht.
Besonders zu erwähnen sind die Mechanismen der Ca⁺⁺-Freisetzung in das Sarkoplasma. So findet sich einerseits ein transmembranöser Ca⁺⁺-Einstrom nach Aktivierung spannungsgesteuerter Kalziumkanäle, als auch Speicherung und Freisetzung von Ca⁺⁺ aus dem sarkoplasmatischen Retikulum. Die Permeabilität des Sarkolemms, als auch der Membran des sarkoplasmatischen Retikulums, kann reguliert werden.
Die Aktivierung von β₁-Adrenorezeptoren potenziert den transmembranösen Ca⁺⁺-Einstrom, da die Kanäle für einen längeren Zeitraum geöffnet werden und der Ca⁺⁺-Einstrom während der Depolarisation deutliche ansteigt. Dadurch kommt es zu einem positiv inotropen Effekt. Dies ist ein Angriffspunkt für Pharmaka wie β1-Mimetika wie Dobutamin oder positiv-inotrop wirkende Kalziumsensitizer. Durch Aktivierung von α₁-Rezeptoren wird die Abgabe von Ca⁺⁺ aus dem, sarkoplasmatischen Retikulum und damit die Kraftentwicklung potenziert.
Steuerung durch Sympathikus und Parasympathikus#
Die Herzarbeit muss an wechselnde Belastungen angepasst werden. Dies erfolgt über das vegetative Nervensystem, über Parasympathikus und Sympathikus. Einen wesentlichen Effek haben hierbei die Adrenorezeptoren, insbesonders die β₁- und **α₁-**Adrenorezeptoren.
Eine Sympathikusaktivierung sorgt für eine Steigerung sowohl der Herzfrequenz und der Kontraktionskraft und verkürzt die Überleitungszeit zwischen Vorhöfen und Kammern. Die Aktivierung des Parasympathikus senkt die Herzfrequenz und die verlangsamt die Überleitung am AV-Knoten.
Hiezu einige Grundbegriffe:
Chronotropie: frequenzgerichtete Wirkung
Inotropie: systolische Kraftentwicklung, Herzkraft
Dromotropie: AV-Überleitungsgeschwindigkeit
Endokrine Funktion#
Das Herz sezerniert in den Vorhöfen ausgelöst durch Stimualtion eines Dehnungsreizes das Atriale Natriuretische Peptid (ANP , Atriopeptin , Cardionatrin ). Es erhöht in der Niere nie Natrium- und Wasserausscheidung.
Weiters kommt es über den Dehnungsreiz nerval vermittelt zu einer Hemmung der ADH-Freisetzung aus dem Hypophysenhinterlappen, was wiederum zun einer verstärkten Diurese führt.