9.6. Herzrhythmusstörungen#
Zu tun
- issue:
56Weitere HerzrhythmusstoerungenWeitere EKG-Beispiele
verschiedene Herzrhythmusstörungen:
Vorhofflattern
Akzelerierter idioventrikulärer Rhythmus
Kammerflattern
Sick-Sinus-Syndrome (SSS)
(Pathologische) Sinusbradykardie
Karotissinus-Syndrom
Sinuatrialer Block (SA-Block)
Von Herzrhythmusstörungen spricht man, wenn es zur Störung der Reizbildung oder Reizleitung im Herzen kommt.
Herzrhythmusstörungen sind häufig, allerdings auch oft sehr unterschiedlich in ihrer Bedeutung: Manche sind chronisch und eher wenig gefährlich, andere können plötzlich auftreten und sogar akut lebensbedrohlich sein. Rhythmusstörungen können sowohl selber das Problem darstellen, als auch als Komplikationen im Rahmen anderer Krankheitsbilder (z. B. Herzinfarkt, Elektrolytstörungen etc.) auftreten.
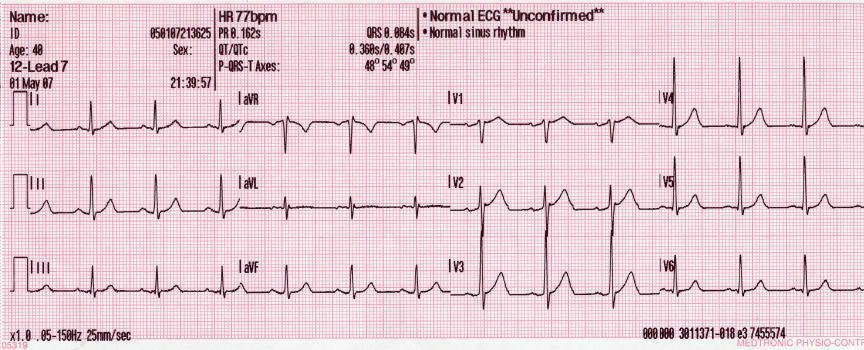
Fig. 155 EKG: Normaler Sinusrhythmus#
© WMC: Glenlarson, ℓ PD
9.6.1. Einteilung#
Es gibt viele Kriterien nach denen eine Einteilung erfolgen kann, je nach Störung und Krankheitsbild können sich diese auch überschneiden:
Frequenz: normfrequent, tachykard (zu schnell), bradycard (zu langsam)
Ursprungsort
Mechanismus
EKG-Kriterien: Regelmäßigkeit (rhythmisch, arrhythmisch), Morphologie des QRS-Komplexes, Frequenz
Gefährlichkeit: hämodynamische Wirksamkeit
Dauer und Verlauf: akut, chronisch, paroxysmal (anfallsartig); selbstlimitierend, dauerhaft
Aus dem oben genannten Punkten (Frequenz, Ort, Zeit) kann nun nahezu beliebig kombiniert werden: So gibt es hämodynamisch wirksame rhythmische supraventrikuläre Tachykardien, aryhthmische ventrikuläre Taychkardien, ryhthmische bradykarde Kammerersatzrhythmen usw. Für die genaue Zuordnung ist ein EKG essentiell.
Eine Sonderform nimmt die Entkoppelung der elektrischen und der mechanischen Herzaktion ein, wenn nicht jedem elektrischen Impuls ein Herzschlag folgt. Dies wird als elektromechanische Dissoziation bezeichnet und kann dauerhaft oder intermittierend auftreten.
Grundsätzlich kann man Herzrhythmusstörungen nach dem Ort ihres Auftretens (Vorhof, AV-Leitungsbahn, Kammer), ihren Ursachen oder nach ihrer klinischen Auswirkung (Regelmäßigkeit, Frequenz) unterscheiden.
… Frequenz: Tachy- und Bradykardie#
Als Normwert für die Herzfrequenz in Ruhe beim Erwachsenen gilt der Bereich zwischen 60—100 / min. Individuell kann es zu physiologischen Abweichungen vom Normbereich kommen, so können beispielsweise Leistungssportler aufgrund ihres trainierten Körpers auch sehr niedrige Ruhepulsfrequenzen aufweisen.
Eine Frequenz darunter wird als Bradykardie, Werte darüber als Tachykardie bezeichnet.
Bei der Beurteilung der Herzfrequenz muss auch immer an die Umstände (Ruhe, Belastung, …) und an den Erregungszustand des Patienten gedacht werden!
Rhythmusstörungen lassen sich nach unterschiedlichen Kriterien einteilen, nach …
… Lokalisation#
Rhythmusstörungen können direkt in der Herzkammer (ventrikulär) oder oberhalb der Kammer (supraventrikulär) begründet sein. Supraventrikulär wird außerdem zwischen dem Vorhof (atrial) und der AV-Überleitung (AV-Knoten, nodal; bzw. akzessorische Leitungsbahnen) unterschieden. Eine noch feinere Unterscheidung ist möglich.
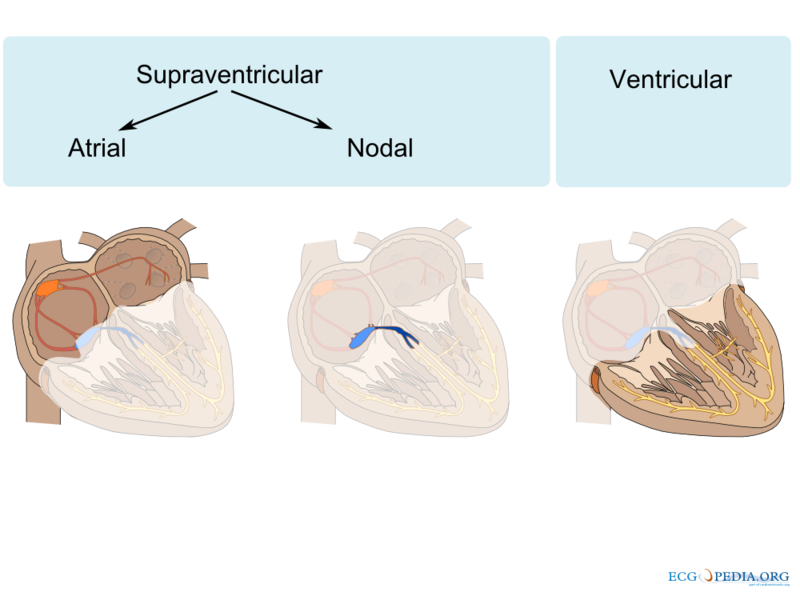
Fig. 156 Verortung von Herzrhythmusstörungen#
© CardioNetworks, https://www.ecgpedia.org, via Wikimedia Commons OTRS ticket #2011102310008874 ℓ CC BY-SA 3.0
… EKG#
Das EKG erlaubt durch Interpretation des Kurvenverlaufs eine (ungefähre) Lokalisierung des Problems sowie die Ermittelung von Frequenzen von Vorhof und Kammer.
Relativ einfach zu beurteilen sind:
Frequenz
Regelmäßigkeit
Vorhof-Kammer-Überleitung (pQ)
QRS-Komplexe:
schmal/breit (breit ab 120 ms = 3 kleine Kästchen bei 25 mm / s)
monomorph, polymorph
Hämodynamische Wirksamkeit#
Rhythmusstörungen können hämodynamisch wirksam sein, d. h. den Herzauswurf merkbar reduzieren und im Extremfall zu einem insuffizienten Herzauswurf führen, oder den Auswurf kaum merklich beeinträchtigen bzw. vom Individuum ausreichend kompensiert werden. Der Übergang von hämodynamisch nicht wirksam zu hämodynamisch wirksam kann fließend sein. Manche Rhythmusstörungen sind obligat hämodynamisch wirksam, wie z. B. das Kammerflimmern oder die Asystolie.
Folgende Symptome sprechen für eine der hämodynamische Wirksamkeit:
Synkope, Bewusstseinsstörungen
Hypotension
Stenokardien, pektanginöse Beschwerden
Kreislaufstillstand
9.6.2. 🔎 Diagnostik#
Essentiell für die Diagnostik von Herzrhythmusstörungen ist die Elektrokardiographie (EKG). Damit kann en Großteil der Störungen diagnostiziert werden. Es ist sinnvoll die EKG um ein Verfahren zur ergänzen, welches einen Rücksschluss auf den Herzauswurf ermöglicht um so eine elektromechanische Dissoziation zu erkennen. Dies kann zum Beispiel die Pulsoxymetrie (-graphie), eine invasive Blutdruckmessung oder auch simples Pulstasten sein.
Für spezielle Fragestellungen kann eine elektrophysiologische Untersuchung mittels Kathetertechnik notwendig sein.
9.6.3. Wichtige Rhythmusstörungen#
Extrasystolen#
Eine Extrasystolen sind vorzeitige Herzaktionen (“Extraschläge”). Sie können vereinzelt oder gehäuft auftreten, eventuell auch “salvenartig”. Je nach dem Ort der Entstehung unterscheidet man zwischen ventrikulären Extrasystolen (VES) und supraventrikuläre Extrasystolen (SVES). VES und SVES treten häufig bei Gesunden auf, können aber auch Ausdruck einer herzstrukturellen oder anderen Erkrankung sein. Insbesonders Erkrankungen und Störungen, welche mit einem erhöhten Sympathikotonus einhergehen (Stress, Hyperthyreose) oder das Reizleitungssystem beeinflussen (Elektrolytstörungen) können Extrasystolen gehäuft auslösen.
Je nach Häufigkeit haben Extrasystolen unterschiedliche Auswirkungen auf den Kreislauf und können symptom- bzw. bedeutungslos sein, oder auch Beschwerden verursachen. Wenn die Extrasystolen die normale Herzpumpfunktion massiv stören, können sie auch lebensbedrohlich sein.
Vorhofflimmern#
Regellose Erregung im Vorhof, die oft symptomlos ist. (Die Herzkammern arbeiten dabei normal!) Vorhofflimmern kann ständig bestehen oder auch nur manchmal (episodenhaft) auftreten. Sehr viele Leute haben Vorhofflimmern und leben ganz gut damit. Häufige Komplikationen sind jedoch:
Tachykardie-Anfälle
Thrombenbildung in den Vorhöfen: Dies stellt wiederum ein Risko dar für:
Arterielle Gefäßverschlüsse (Peripherer arterieller Gefäßverschluß)
Schlaganfälle (insult)
Mesenterialinfarkte (Mesenterialinfarkt)
Daher werden diesen Patienten meist gerinnungshemmende (“blutverdünnenden”) Medikamente (Antikoagulatien) zur Vorbeugung verschrieben (z. B. Marcoumar, der Patient ist blutungsgefährdet)
Im EKG fehlt die p-Welle, stattdessen sind durchgehende Flimmerwellen, welche durch die unregelmäßigen, aber sonst wohlgeformten Kammerkomplexe unterbrochen werden, zu sehen (Arrhythmia absoluta). Je nach Fortleitung der Flimmerwellen aus dem Vorhof in die Kammer kann es zu Brady- als auch zu (supraventrikulären Schmalkomplex-)Tachykardien kommen (Bradyarrhythmia- bzw. Tachyarrhythmia absoluta).
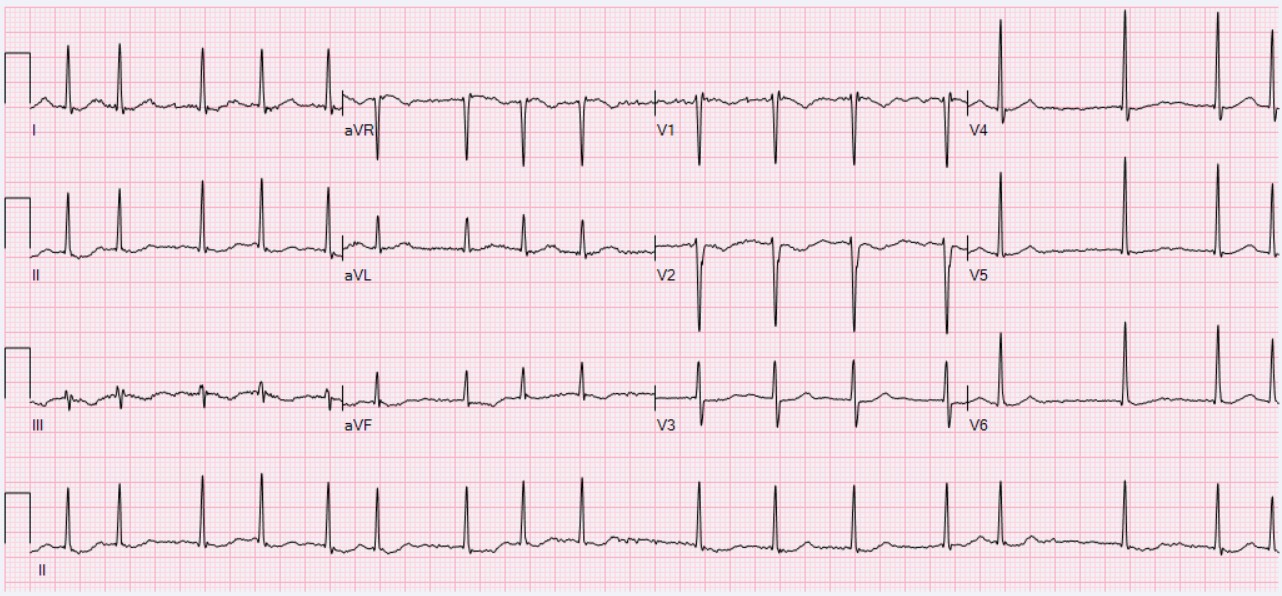
Fig. 157 EKG: Normfrequentes Vorhofflimmern#
© WMC: Ewingdo, ℓ CC BY-SA 4.0
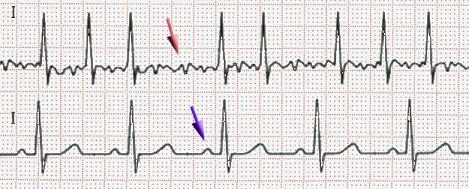
Fig. 158 EKG: Vorhofflimmern und Sinusrhythmus im Vergleich#
© WMC: JHeuser, ℓ CC BY-SA 3.0
Supraventrikuläre Tachykardie (SVT)#
Die SVT ist eigentlich ein Sammelbegriff für Tachykardien mit der Ursache oberhalb der Herzkammern. Typisch ist im EKG das vorliegen von schmalen QRS-Komplexen (“supraventrikuläre Schmalkomplextachykardie”).
AV-Knoten-Reentrytachykardie (AVNRT)#
Die AV-Knoten-Reentrytachykardie (AV-Node Reentry-Tachycardia (AVNRT)) ist eine gutartige paroxysmale supraventrikuläre tachykarde Herzrhythmusstörung. Sie ist gekennzeichnet durch ein plötzliches Auftreten von Frequenzen von 150—250 b / min, welches häufig, ebenso plötzlich, selbstlimitierend sein kann. Im EKG zeigt sich typischerweise eine regelmäßige Schmalkomplextachykardie, die p-Wellen verstecken sich zumeist im vorangehenden QRS-Komplex und können nicht abgegrenzt werden.
Im AV-Knoten finden sich bei diesen Patienten zwei nebeneinander liegende Bahnen (engl. Pathway), welche die Erregung in die Kammern weiterleiten (“doppelter AV-Knoten”). Diese Bahnen unterscheiden sich in der Leitungsgeschwindigkeit: Der fast-pathway beginnt am anterioren Eingang des AV-Knotens, leitet schneller und kann in beide Richtungen, d. h. antegrad (vom Vorhof zur Kammer) und retrograd (von der Kammer zum Vorhof) leiten. Der slow-pathway beginnt am posterioren Eingang, leitet langsamer und hat eine kürzere Refraktärzeit. Nun kann es zu folgenden Situationen kommen:
Typische* slow/fast AVNRT, 95 %: Durch eine früh einfallende Extrasystole im Vorhofbereich kommt es zu einem Block im fast-pathway. Die Erregung verläuft nun über den slow-pathway zur Herzkammer, trifft dort auf das kammerseitige Ende des fast-pathway, läuft im Kreis zurück zum Vorhof, um wiederum via slow-pathway Richtung Kammer zu laufen.
Atypische fast/slow AVNRT (reverse AVNRT): Hier führt eine Extrasystole der Kammer zum Block des fast-pathway, die Erregung läuft über den slow-pathway zu den Vorhöfen und im Kreis zurück via fast-pathway zur Kammer.
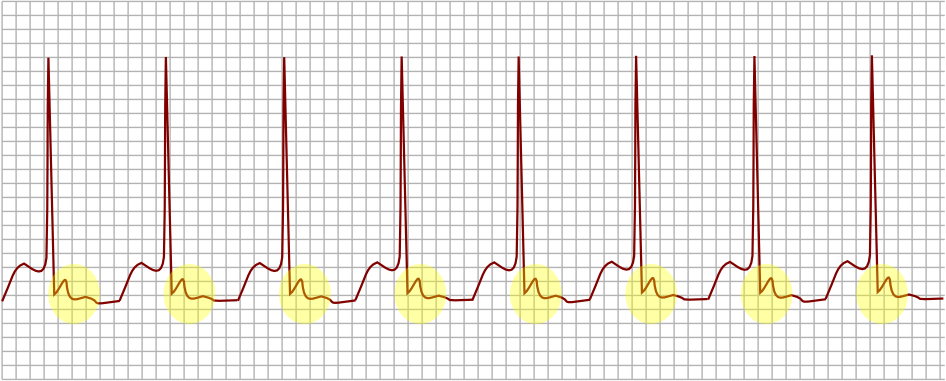
Fig. 159 EKG: AV-Knoten-Reentrytachykardie (AVNRT)#
© WMC: Ceccomaster, ℓ CC BY-SA 3.0
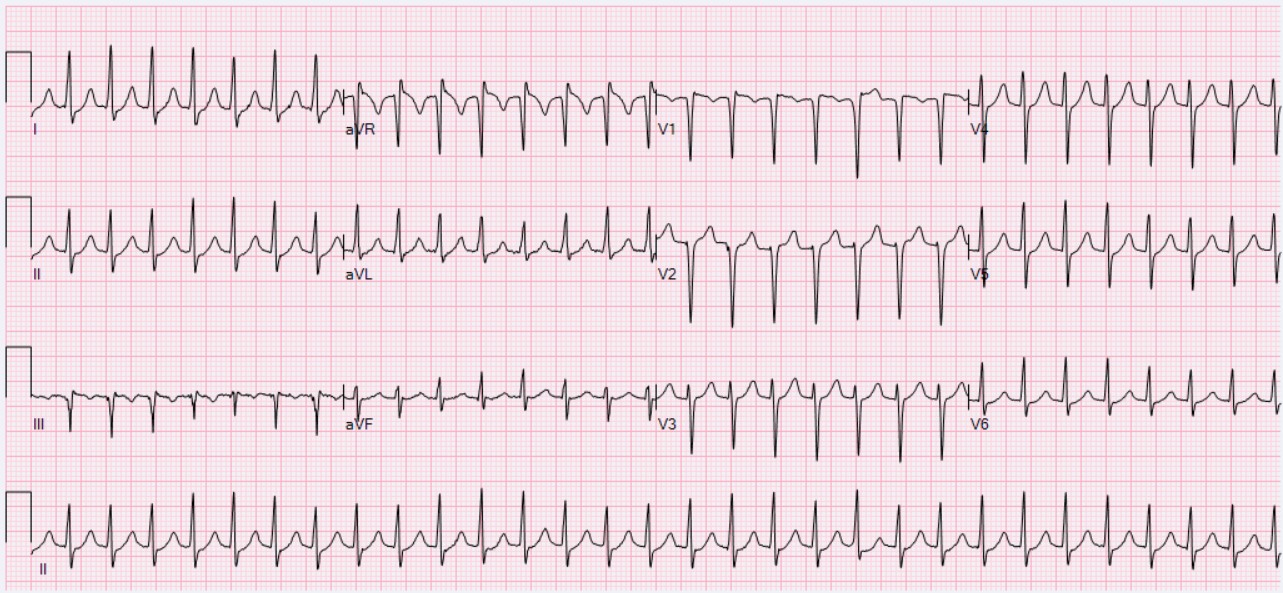
Fig. 160 EKG: AV-Knoten-Reentrytachykardie (AVNRT)#
© WMC: Ewingdo, ℓ CC BY-SA 4.0
FBI-Tachykardie: Fast — Broad — Irregular#
Die FBI-Tachykardie ist eine unregelmäßige Breitkomplextachykardie mit polymorphen Kammerkomplexen. Sie kommt zu Stande bei Vorliegen von Vorhofflimmern mit einer akzessorischen Leitungsbahn. Die reguläre AV-Reizleitung wirkt hier hemmend auf die schnelle Überleitung über die akzessorische Bahn. Es dürfen daher keine AV-blockierenden Medikamente (Betablocker, Verapamil, Adenosin, Digitalis, auch Amiodaron ist eher kritisch zu sehen) eingesetzt werden! Antiarrhythmikum der Wahl ist Ajmalin oder die elektrische Kardioversion.
Ventrikuläre Tachykardie (VT)#
Syn.: Kammertachykardie, Sonderform: Torsade-de-pointes-Tachykardie
Die Kammertachykardie geht — Surprise! — von den Kammern aus, daher ist sie im EKG-Bild klassisch eine Breitkomplextachykardie (QRS > 120 ms). Die Kammerkomplexe können gleichförmig (monomorph) oder unterschiedlich (polymorph) sein [1]. Bei der Torsade-de-pointes-Tachykardie zeigen die Kammerkomplexe einen klassischen spindelförmigen Verlauf. Die VT kann anhaltend (sustained, sVT; > 30 s) oder nicht-anhaltend sein (non-sustained, nsVT; ≤ 30 s). Fehlt eine adäquate Auswurfleistung spricht man von der pulslosen VT (pVT), welche reanimationspflichtig (und schockbar) ist.
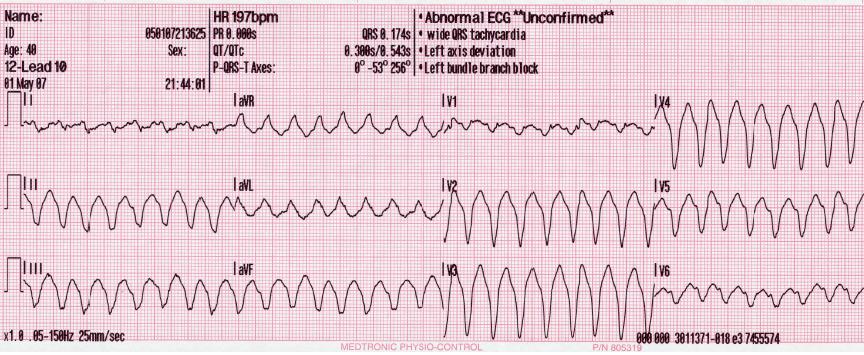
Fig. 161 EKG: Ventrikuläre Tachykardie (VT)#
© WMC: Glenlarson, ℓ PD
Kammerflimmern (VF)#
Reanimationspflichtig, schockbar!
Beim Kammerflimmern (Ventricular Fibillation, VF): ist die elektrische Erregung im Herzen ungerichtet, dadurch kontrahiert der Herzmuskel nicht mehr geordnet, er kommt nur noch zu einem Zittern ohne nennenswerte Auswurfleistung! (Kammerflimmern darf nicht mit Vorhofflimmern verwechselt werden!)
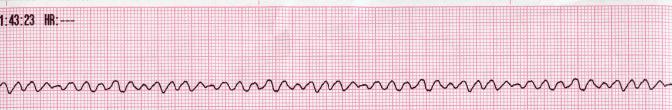
Fig. 162 EKG: Kammerflimmern (VF)#
© WMC: Glenlarson, ℓ PD
Pulslose elektrische Aktivität (PEA)#
Reanimationspflichtig, nicht schockbar!
Bei der pulslosen elektrischen Aktivität ist die Herzaktion von der elektrischen Aktivität entkoppelt, d. h. das Herz reagiert nicht auf die Impulse des Reizleitungssystems. Der EKG-Befund kann zwar unauffällig sein, aufgrund der fehlenden Herzaktion besteht trotzdem ein Kreislauffstillstand. Sie ist das Maximalbild einer elektromechanischen Dissoziation.
Atrioventrikuläre Blockierungen (AV-Block)#
Bei AV-Blockaden ist die Erregungsleitung zwischen den Vorhöfen und den Herzkammern am AV-Knoten verzögert oder unterbrochen. Abhängig vom Ausmaß der Blockierung kann dies asymptomatisch ablaufen, oder eine hämodynamisch wirksame Bradyarrhythmie bis hin zum Herzstillstand bewirken.
Charakteristisch in der Diagnostik sind Veränderungen des pQ-Verhältnisses im EKG. Demnach werden die AV-Blockaden werden in 3 Grade eingeteilt:
1°: Verlängerung der pQ-Zeit > 200 ms, pQ-Zeit bleibt konstant.
Verlängerung der Überleitung, zumeist symptom- und konsequenzlos
2°: Unterteilung in:
Typ Wenckebach (engl.: Mobitz 1): Die pQ-Zeit verlängert sich mit jeder Herzaktion bis schließlich eine Vorhoferregung nicht mehr übergeleitet wird und eine Kammeraktion ausfällt, dann beginnt dies von vorne (Wenckebachperiodik).
Typ Mobitz (engl: Mobitz II): Ausfall einzelner QRS-Komplexe ohne Veränderungen im vorangehenden PR- oder RR-Intervall. Der Übergang in eine totale AV-Blockierung (3°) ist wahrscheinlich.
3°: Totale AV-Blockierung, d. h. vollständiger Ausfall der Erregungsleitung vom Vorhof zur Kammer: Die p-Wellen des Vorhofs und die QRS-Komplexe der Kammern haben keine Beziehung mehr zueinander.
Leichtere Formen des AV-Blockes können unbemerkt bleiben und bedürfen keiner Behandlung. Schwerere Formen (2°, 3°) führen zu einer Bradykardie und können eine Indikation für die Implantation eines passageren oder auch permanenten Schrittmachers (besonders 2° Typ Mobitz und 3°) darstellen.
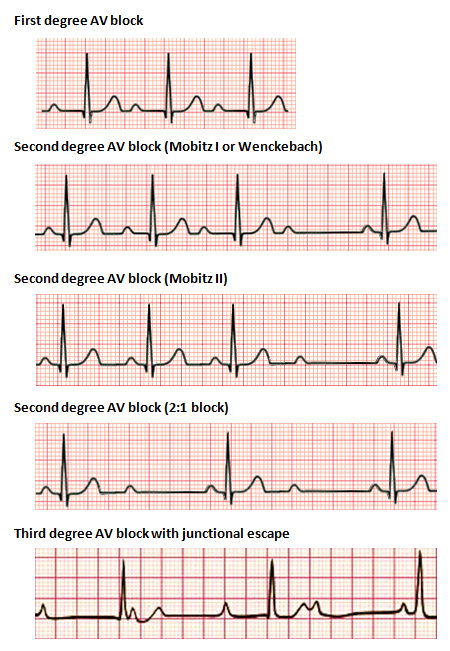
Fig. 163 EKG: Übersicht: AV-Blockaden#
© WMC: Npatchett, ℓ CC BY-SA 4.0
Ventrikulärer Ersatzrhythmus#
In der Hirarchie des Reizleitungssystems ist das Kammermyokard die letzte Stufe der Reizbildung. Dementsprechend ist ein Kammerersatzrhythmus die “letzte Reserve” nach Ausfall oder Blockierung der übergeordneten Erregungsbildungszentren. Er hat eine Frequenz von lediglich 15—40 b / min, dadurch kann es auch in Ruhe bereits zu Symptomen einer Kreislaufschwäche kommen.
Asystolie#
Im Herz entsteht keine elektrische Erregung, der Herzmuskel kontrahiert daher auch nicht und es erfolgt keine Auswurfleistung.
Grundsätzlich wird dieser Rhythmus als reanimationspflichtig bezeichnet, allerdings kann eine Asystolie auch ein Zeichen für einen seit längerem bestehenden Kreislaufstillstand und damit einer frustranen Prognose sein. Vgl. hierzu Ende oder Nicht-Beginn der Reanimation.
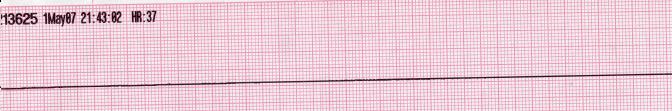
Fig. 164 EKG: Asystolie#
© WMC: Glenlarson, ℓ PD
Rhythmus |
Bedeutung |
Bemerkung |
|---|---|---|
Bradykardie (HF < 60 / min) |
Situationsabhängig |
“zu langsam” |
Tachykardie (HF > 100 / min) |
Situationsabhängig |
“zu schnell” |
Kammerflimmern |
Reanimation |
“schockbarer” Rhythmus |
Pulslose Ventrikuläre Tachykardie |
Reanimation |
“schockbarer” Rhythmus |
Asystolie (HF = 0) |
Reanimation |
Nulllinie, “nicht-schockbarer” Rhythmus |
Vorhofflimmern |
regellose Erregung im Vorhof oft symptomlos |
Chronische Erkrankung. Sehr viele Leute haben Vorhofflimmern und leben ganz gut damit. Risikofaktor für:
|
Extrasystole |
Extraschläge |
Vereinzelt bis “Salven” möglich Von symptom-/bedeutungslos bis lebensbedrohlich |
9.6.4. Symptome#
ⒶⒷⒸⒹⒺ#
④ — Hauptbeschwerde
Die Hauptbeschwerde können Zeichen einer Kreislaufinsuffizienz oder -instabilität sein (Schwindel, Synkope, Stenokardien). Im Rahmen einer Tachykardie sind Palpitationen (spürbares Herzklopfen) oder “Herzstolpern”, oft zusammen mit Unruhe, häufig anzutreffen. Maligne Rhythmusstörungen können auch zum Bewusstseinsverlust bzw. zur Reanimationspflichtigkeit führen.
Viele Rhythmusstörungen, darunter auch bedrohliche, bleiben asymptomatisch!
Ⓑ — Atmung
🚩 Dyspnoe kann in Folge einer kardialen Mehrbelastung oder aufgrund des Minderauswurfs auftreten.
Apneo bei Reanimationspflichtigkeit.
Ⓒ — Kreislauf und STU
Der Herzrhythmus ist abhängig von der zugrunde liegenden Störung brady- oder tachykard, eventuell unregelmäßig, kann jedoch auch normofrequent sein. Die Pulsqualität, -frequenz und -regelmäßigkeit ist abhängig von der kardialen Auswurfleistung. Er ist eventuell nur schwach oder peripher gar nicht tastbar. Nicht jede Rhythmusstörung hat fühlbare Auswirkungen auf die Pulswelle.
Der Patient kann bei mangelnder Herzauswurfleistung 🚩 kreislaufinsuffizient werden und einen 🚩 kardiogenen Schock entwickeln. Im Extremfall ist auch ein 🚩 Kreislaufstillstand möglich.
Ⓔ — Erweiterte Untersuchung
Es ist unbedingt ein EKG anzufertigen! Fragestellung:
Tachy-/Bradykardie?
Schmal- oder Breitkomplextachykardie
Regelmäßig oder unregelmäßig
🅂🄰🄼🄿🄻🄴🅁#
🅂 — Symptome und Schmerzen
Der Patient klagt oft über ein “Herzklopfen” (Palpitationen) und ist unruhig. Manchmal wird der Anfall von Angstgefühlen begleitet.
Oft kommen Begleitsymptome dazu, wie zum Beispiel Atemnot oder ein leichter Brustschmerz. Dies sind erste Zeichen, dass das Herz an die Grenze seiner Belastbarkeit stößt.
Da das Herz im Rahmen einer Tachykardie plötzlich viel mehr Arbeit leisten muss, bzw. bei einer Bradykadie durch die Frequenzreduktion deutlich an Auswurf (Herzzeitvolumen) einbüsst, kann es sein, dass es an seine Grenzen stößt und versagt bzw. die Blutversorgung des Herzens für diese Arbeit nicht mehr reicht und ein Angina-pectoris-Anfall oder sogar ein Herzinfarkt ausgelöst wird. Weiters kann die Rhytmusstörung in eine andere, akut lebensbedrohende Rhythmusstörungen umschlagen und es dadurch zu einer akut lebensbedrohlichen Situation kommen. [2]
🄼 — Medikation
Viele Patienten, bei denen Rhythmusstörungen bekannt sind nehmen entsprechende Medikamente (Antiarrhythmika). Bei manchen Rhythmusstörungen ist es üblich, dem Patienten bestimmte Medikamente zu verschreiben, welche er im Anfall nehmen soll um diesen zu beenden (“pill in the pocket”). Das Erheben der tatsächlich eingenommenen sowie der verschriebenen Medikamente ist sehr wichtig, da diese Informationen des weiteren Behandlungsverlauf stark beeinflusst!
🄿 — Patientengeschichte
Eine große Rolle spielt die Anamnese: Da oft chronische Erkrankungen die Ursache sind, haben die Patienten diese Attacken immer wieder und kennen die Symptome bereits (und oft auch deren Behandlung). Oft sind die entsprechenden Grunderkrankungen schon seit langem bekannt und es gibt bereits entsprechende Arztbriefe oder Befunde.
Herzschrittmacher sind häufig bei chronischen bradykarden Rhythmusstörungen anzutraffen. Bei Risikopatienten werden auch häufig Defibrillatoren (ICD: Implantable Cardiac Device) implantiert.
🄻 — Letze …
Bei regelmäßig wiederkehrenden Beschwerden sind Informationen über die vorherigen Episoden einzuholen.
🄴
Die Ereignisse sind genau zu erfragen und zu dokumentieren, eventuell ergibt sich dadurch eine Spur zum auslösenden Faktor.
9.6.5. 🩹 Maßnahmen#
Im Akutmanagement von Rhythmusstörungen stellen sich drei grundsätzliche Fragen:
Tachykardie, Bradykardie oder normofrequent
Ist die Störung hämodynamisch wirksam?
Blutdruckabfall
Schwindel
Ist der Patient kritisch?
Kritische Zeichen sind:
🚩 Schock
🚩 Bewusstseinsstörungen, 🚩 Synkope
🚩 Myokardischämie, 🚩 Stenokardien
Zeichen einer neu aufgetretenen 🚩 Herzinsuffizienz
Kritische Tachykardie#
- ⛑ Basismaßnahmen
Lagerung: Lagerung: Oberkörper hoch
Striktes Bewegungsverbot!
Beengende Kleidung öffnen
O₂-Gabe gemäß Durchführung: O₂-Berieselung
Bei vitaler Bedrohung: Standardmaßnahmen bei vital bedrohten Patienten
I.v.-Zugang
Reversible Ursachen identifizieren und beheben
- Erweiterte Maßnahmen
Reversible Ursachen identifizieren und beheben (Elektrolyte! Hypovolämie!)
Ggfs. Sedierung
Elektrotherapie: 3 Kardioversionsversuche (synchronisiert!):
Initial 120—150 J, ggfs. schrittweise Steigerung
Wenn nicht erfolgreich:
Amiodaron 300 mg i.v. (über 10—20 min)
Wiederholung Kardioversionsversuch
Hämodynamisch wirksame Tachykardie#
- ⛑ Basismaßnahmen
Standardmaßnahmen bei vital bedrohten Patienten
Lagerung: Oberkörper hoch
O₂-Gabe gemäß Durchführung: O₂-Berieselung
Striktes Bewegungsverbot!
Beengende Kleidung öffnen
Reversible Ursachen identifizieren und beheben
Psychische Betreuung! “Oase der Ruhe” schaffen.
Valsalva-Versuch
EKG! Unterscheidung:
Arrhythmische Breitkomplextachykardie
Arrhtyhmische Schmalkomplextachykardie
Rhythmische Breit- oder Schmalkomplextachykardie
- Allgemein
Kausale Therapie (Stress, Flüssigkeitsbedarf, …)
Vor allem die rhythmische Schmalkomplextachykardie (Sinustachykadie!) ist häufig eine “Bedarfstachykardie”.
Elektrolyte normalisieren!:
Magnesium: Z. B. Magnesium gluconicum 1000—4000 mg in einer Kurzinfusion
Kalium: Substitution nur unter Elektrolyt-Kontrolle
Arrhythmische Breitkomplextachykardie#
Bei Vorliegen eines akzessorischen Bündels: FBI-Tachykardie (Fast, Broad, Irregular)
CAVE: Aufgrund der akzessorischen Leitungsbahn keine Blockade der (bremsenden) AV-Bahn, Fibrillationsgefahr!
Ajmalin (Gilurytmal™) i. v. 1. Wahl
Wenn Vorhofflimmern mit bekanntem Schenkelblock: Wie arrhythmische Schmalkomplextachykardie behandeln (Cave FBI-Tacykardie!)
Wenn Torsade-de-pointes: Magnesium, z. B. Magnesium gluconicum 2000—4000 mg in einer Kurzinfusion
Arrhtyhmische Schmalkomplextachykardie#
Vermutlich Vorhofflimmern, unterscheide:
Dauer < 24 h
Medikamentöse Kardioversion:
Amiodaron (Sedacoron™, Cordarex™) 300 mg in Kurzinfusion (in Glukose 5 %)
Elektrische Kardioversion unter Sedierung erwägen (Cave Nüchternheit!)
Dauer > 24 h oder Kardioversionsversuch frustran: Frequenzkontrolle:
Esmolol-Bolus i. v., bei ansprechen weiter mit Perfusor
Digitoxin (Digimerck™) i. v. als Kurzinfusion (beachte vorbestehende Dauertherapie, Spiegelbestimmung bei längerer Therapie!)
Bei schon länger bestehenddem Vorhofflimmern kein Kardioversionsversuch ohne vorherigen Ausschluss eines Thrombus, auf Frequenzkontrolle beschränken.
Rhythmische Breit- oder Schmalkomplextachykardie#
Vagale Manöver: Forciertes Ausatmen bei verschlossenem Mund und Nase bei gleichzeitiger Anspannung der Bauchmuskulatur: In 10 mL-Spritze blasen mit dem Ziel den Stempel zu bewegen
Wenn nicht erfolgreich: Adenosin (wenn keine akzessorischen Bündel/Präexzitation): AVNRT? Versuch der Unterbrechung des Re-Entry-Zyklus durch kurzfristige Blockade des AV-Knotens: Adenosin 6 mg i.v. Bolus schnell, wenn nicht erfolgreich 12 mg bzw, 18 mg. Erwarte kurzfristige Asystolie, Cave Bronchospasmus!
Wenn nicht erfolgreich:
Breitkomplex: Amiodaron 300 mg über 10—60 min
Schmalkomplex: Expertenrat, Betablocker, Verapamil, Diltiazem
Wenn nicht erfolgreich: Elektrische Kardioversion (3 Versuche, synchronisiert!) unter Sedierung
Gefahr
Bei FBI-Tachykardie (Fast, Broad, Irregular) keinesfalls Blockade der AV-Leitungsbahn, es droht Kammerflimmern!
Kein Amiodaron!
Kein Adenosin!
Tachykardie, nicht kritisch und nicht hämodynamisch wirksam#
- ⛑ Basismaßnahmen
Beengende Kleidung öffnen
Reversible Ursachen identifizieren und beheben
Psychische Betreuung! “Oase der Ruhe” schaffen.
Valsalva-Versuch
EKG!
Observanz
Hämodynamisch wirksame Bradykardie#
- ⛑ Basismaßnahmen
Lagerung: Lagerung: Oberkörper hoch
Striktes Bewegungsverbot!
Beengende Kleidung öffnen
O₂-Gabe gemäß Durchführung: O₂-Berieselung
Bei vitaler Bedrohung: Standardmaßnahmen bei vital bedrohten Patienten
Reversible Ursachen identifizieren und beheben
EKG!
Kritisch?
Risiko Asystolie?
🚩 Vorangegangene Asystolie
🚩 AV-Block 2° Mobitz oder 🚩 3°
🚩 Kammerersatzrhythmus
🚩 Kammerpause > 3 s
- Nicht kritisch, keine Asystolie-Risiko
Observanz
- Kritisch, kein AV-Block 3°
Beginn mit Atropin 0,5 mg i.v. Bolus
Wenn nicht erfolgreich, weiter bei “Risiko Asystolie”
- Risiko Asystolie
wenn kein AV-Block 3°: Atropin 0,5 mg i.v. Bolus bis max. 3 mg
Isoprenalin 0,005 mg / min i.v.
Adrenalin 0,002—0,010 mg / min i.v., ggfs. Bolus-Gabe 0,010 mg i.v. (“Supra-Blitz”)
Schrittmacher: Trabskutan (mit Sedierung!) oder passager
Andere Rhythmusstörung#
Hier könnte man sich endlos vertiefen, daher sei an dieser Stelle auf Expertenrat und die einschlägige Fachliteratur verwiesen.
9.6.6. 46. Tachykarde Herzrhytmusstörungen#
Bedrohliche Symptome vorhanden?
Schock (Kaltschweißig, Somnolent, Hypotonie, Tachykardie)
Synkope (Folge der cerebralen Minderdurchblutung)
Herzversagen mit Lungenödem (Linksherzversagen) oder erhöhtem jugularvenen Druck und Leberstauung (Rechtsherzversagen)
Myokardischämiezeichen: Thoraxschmerz (AP) oder stummer Infarkt (DM!)
Therapie: Elektrisch (Kardioversion, SM) oder medikamentös (Antiarrhythmika, Betablocker)
Instabiler Patient:
synchronisierte Kardioiversion (R-Zacken gesteuert, damit der Schock nicht in die T-Welle fällt und ein VF ausgelöst werden könnte). (Beginn mit 200 J, schrittweise Steigerung). Wenn erfolglos, dann 300 mg Amiodaron über 10-20min und dann neuerlicher Kardioversionsversuch. (loading dose mit 900 mg über 24 h fortsetzten). SVT lassen sich oft mit 100J konvertieren.
Stabiler Patient:
ohne bedrohliche Symptome oder Verschlechterung: 12 Kanal EKG Analyse ob Schmal oder Breitkomplextachykardie (QRS> 120ms).
VT oder SVT mit Schenkelblock = regelmäßige Breitkomplextachykardie. Th: Sedacoron 300 mg loading dose + 900 mg über 24 h
VHF mit Schenkelblock oder WPW-Syndrom = unregelmäßige BKT. Th: Kardioversion, Sedacoron. Bei WPW-Syndrom KEIN Adenosin, Diltiazem, Verapamil, Digoxin da diese den AV-Knoten blockieren und das Syndrom nur verstärken.
polymorphe VT (Torsades de pointes) = unregelmäßige BKT. Th: Alle QT-verlängerten Medikamente absetzten, Elektrolytstörungen korregieren, 2 g Magnesium iv.
AV-Knoten-Reentry-Tachykardie = regelmäßige Schmalkomplextachykardie, häufigster Typ der SVT. Th: Karotis-Sinus-Massage, Valsalva-Manöver, 6 mg Adenosin-Bolus (12/12), Kardioversion, Diltiazem/Verapamil (wirken länger am AV-Knoten)
WPW mit artioventrikulärer Reentrytachykardie = regelmäßige SKT. Th: Karotis-Sinus-Massage, Valsalva-Manöver, 6 mg Adenosin-Bolus (12/12), Kardioversion.
Vorhofflattern mit 2:1 Block = regelmäßige SKT mit typischerweise HF 150/min. Th: Sedacoron + Kardioversion bei bedrohlichen Symptomen, ansonsten medikamentöse Frequenzkontrolle (Betablocker, Diltiazem) und Herzrhythmuskontrolle (Sedacoron, Lanitop, Digoxin), ev. Kardioversion und vorallem Antikoagulation (OAK), wenn das VHF bereits länger als 48 h besteht (Thrombus Herzohr! Keine Kardioversion vor Antikoagulation)
Klasse |
Beschreibung |
Beispiele |
|---|---|---|
I |
Depolarisationsantagonisten = Natriumkanalblocker |
Lidocain, Phenytoin |
II |
Betablocker |
Breviblock, Beloc, Concor |
III |
Repolarisationsantagonisten = Kaliumkanalblocker |
|
Amiodaron |
||
IV |
Calciumkanalblocker |
Verapamil, Diltiazem |
Erregungsbildung/leitung am Herzen: Depolarisation (schneller Natriumeinstrom, QR), frühe Repolarisation (Kaliumausstrom, RS), Plateauphase (langsamer Calciumeinstrom, ST), terminale Repolarisation (Kaliumausstrom T-Welle), diastolisches Ruhepotential (P) Am AV-Knoten wirken: Calciumkanalblocker, Adenosin, Digoxin! An den Akzessorischen Bahnen: Phytoin Am Ventrikel: Lidocain
Adenosin: verlangsamt die Überleitung am AV-Knoten, hat aber wenig Effekt auf anderen myokardialen Zellen und Erregungsleitungsbahnen. HWZ 10-15 sec! Bolus zu rasch laufender Infusion. Dosis: 6 – 12 – 12 mg. NW der Gabe: Übelkeit, Hitzegefühl, Thoraxschmerz. KI bei WPW (induziert VHF mit gefährlich schneller Ventrikelüberleitung mit VT/VF)
Amiodaron: wirkt an den Na, K und Ca-Kanälen und hat ebenso α und β-blockierende Eigenschaften. TMD 2g! NW: Hypotonie durch Lösungsmittel bei va. schneller Injektion. Thrombophlebitis (wenn möglich ZVK!)
Kalziumantagonisten (Verapamil, Diltiazem): Kalziumkanalblocker verlängern die Überleitung am AV-Knoten und die Refraktärzeit. KI bei WPW und VT (Kreislaufversagen)! Verapamil 2,5-5 mg, 5- 10 mg bis max. 20 mg; Diltiazem 250 µg / kg.
Betablocker: z.B. Atenolol, Metoprolol, Labetalol (α+β), Propranolol, Esmolol, verringern den Effekt von zirkulierenden Katecholaminen und senken die HF und RR, kardioprotektiv bei KHK; KI bei AV-Block II und III, Hypotonie, schwere kongestive Herzinsuffizienz, Ashma, bronchospastische Lungenerkrankungen. Z.B. Brevibloc Perfusor, Initial 500 µg / kg langsam iv., Beloc p.o.
Brugada-Syndrom: EKG: RSB, ST-Hebung in V1/2 = Na-Kanalmutation mit Gefahr des sudden HF Kontraindiziert: Betablocker, Natriumkanalblocker (Lidocain, Phenytoin)
Long QT-Syndrom: Mit „Torsades de pointes“ oft als Medikamentennebenwirkung (Neuroleptika, Erythromycin,…) oder bei Hypocalciämie. Therapie: Absetzen aller QT-verlängernden Medikamente, 2 g Magnesium und hochdosiert Betablocker
VES: Therapie bei Salven, polymorphen VES mit Rhythmonorma, Sedacoron, Mg. SVES: Therapie nur wenn symptomatisch mit Digitalis, Rhythmonorma.
9.6.7. 47. Bradykarde Herzrhythmusstörungen#
Dazu gehören:
Sinusbradykardie (überschießender Vagotonus, Betablocker oder Calciumkanalblocker- Überdosierung)
Sinusarrest oder Sick Sinus Syndrom
AV-Block: I° PQ > 200ms
II° Typ Wenkebach im AV-Knoten blockiert, mit progr. PQ-Verlängerung bis
zum Ausfall. Meist asymptomatisch
II° Mobitz mit 1:1, 2:1, 3:1, 4:1 Überleitung, symptomatisch, kann sich zu kompletten AV-Block III° entwickeln
III° Komplette AV-Knoten Blockade mit Kammerersatzrhythmus Therapie:
0,5 mg Atropin iv., wenn nötig alle 3 – 5 Minuten bis zu einer Gesamtdosis von 3 mg. 2 Wahl sind: Isoprenalin (5 µg/min Startdosis), Adrenalin (2-10 µg/min), Dopamin (2- 10 µg/min). Theophyllin (100-200 mg langsam iv.) kann bei Vorderwandinfarkten, nach HTX oder bei spinalen Schädigungen zur Anwendung kommen.
Perkutaner SM unter Sedierung und Analgesie (kann schmerzhaft sein!)
MRT: thermische Schäden, Störung von pacing und sensing, Generatorfunktionstörung sind möglich. Daher SM ausschalten und bei absoluter SM-abhängigkeit umprogramieren auf asynchronen Modus/ Sure scan; EKG+Pulsoxy+Reanimationsteam mit Defi!!
CRT: bei reduzierter Linksventrikulärer EF und Dyssynchronisierung. Der Magnet deaktiviert die tachyarrhythmische Funktion, der SM und die CRT-Funktion bleiben erhalten.