5.8.4. Distributiver Schock#
Beim distributiven Schock (“Verteilungsschock”) kommt es zu einer Weitstellung der Blutgefäße und somit zu einem ungenügenden Füllung durch relativen Volumenmangel. Ursächlich können verschiedene Mechanismen sein:
Im septischen Schock besteht ein infektiöse Ursache und ein generalisierte Entzündungsreaktion mit Ausschüttung von kreislaufaktiven Botenstoffen.
Im anaphylaktischen Schock besteht meist eine immunologische Ursache, die zur Degranulation von Mastzellen und basophilen Granulozyten führt, wodurch es zu einer Vasodilation durch Histamin-Freisetzung kommt.
Beim neurogenen Schock kommt es zu einer Störung der neurogenen Blutgefäßregulation.
Ursachen & Auslöser#
Anaphylaxie#
Die Definition der Anaphylaxie ist weltweit nicht einheitlich, es werden verschiedene Klassifikationssysteme verwendet. Unter Anaphylaxie versteht man eine akute systemische Reaktion mit Symptomen einer allergischen Sofortreaktion, die den ganzen Organismus erfassen kann und potenziell lebensbedrohlich ist [♛ S2k Anaphylaxie 2021].
Ursächlich liegt meist eine immunologische Reaktion – am häufigsten als Immunglobulin-E-vermittelte Allergie – zugrunde. IgE aktiviert dabei über Kreuzvernetzungen von hoch affinen IgE-Rezeptoren Mastzellen und basophile Granulozyten. Die Symptome anaphylaktischer Reaktionen werden insbesondere durch Mediatoren verursacht, die vor allem aus Mastzellen (Mastzelldegranulation) und basophilen Granulozyten freigesetzt werden, wie Histamin, Prostaglandine, Leukotriene, Tryptase und andereZytokine. Histamin ist an anaphylaktischen Reaktionen zentral beteiligt. Es führt zu einer rezeptorvermittelten (H₁) Vasodilatation und einer erhöhten Durchlässigkeit der Gefäße (Gefäßpermeabilitätsteigerung, Capillary Leak). Die hierdurch bedingte periphere Volumenverschiebung in das Gewebe führt zu einem relativen Volumenmangel mit den typischen Schocksymptomen.
Daneben gibt es anaphylaktische Reaktionen, bei denen keine immunologische Sensibilisierung fassbar ist. Diese werden als “pseudo-allergische Reaktionen” bezeichnet. Die Mechanismen dieser nicht allergischen Anaphylaxie umfassen eine IgE-unabhängige Freisetzung vasoaktiver Mediatorsubstanzen und andere Mechanismen wie z. B. psychoneurogene Reflexe. Der Kenntnisstand über die Pathophysiologie dieser Reaktionen ist wesentlich geringer als bei der allergischen Anaphylaxie. [♛ S2k Anaphylaxie 2021]
Typische Auslöser können sein:
Medikamente inkl. Antibiotika, Schmerzmittel und Kontrastmittel (für radiologische Untersuchungen)
tierische Gifte (Bienenstich etc.)
Lebensmittel (Meeresfrüchte, Nüsse, etc.)
Pollen
und vieles andere …
Neurogen#
Beim neurogenen Schock kommt es zu einer Beeinträchtigung der nervalen Versorgung der Muskulatur der Blutgefäße und damit zu einer inadäquaten arteriellen und venösen Vasodilatation. Typischerweise kommt dies im Rahmen einer Wirbelsäulenverletzung vor, bei der das Rückenmark geschädigt bzw. unterbrochen wird (Querschnitt-Syndrom). Iatrogen kann ein ähnlicher Effekt im Rahmen einer Spinalanästhesie herbeigeführt werden.
Klinik#
Die generellen Symptome ähneln denen des hypovolämen Schocks. Je nach Ursache zeigen sich oft spezielle Symptome:
Anaphylaktische Reaktionen manifestieren sich im Wesentlichen an Haut, Atemwegen, Gastrointestinaltrakt und kardiovaskulärem System. Infolge der Vasodilatation und Permeabilitätssteigerung kommt es zu Flüssigkeitsverlust ins Gewebe und zu einer relativen intravasalen Hypovolämie, gefolgt von arterieller Hypotension und Tachykardie. Direkte kardiale Symptome wie Arrhythmie oder Bradykardie sind möglich. Die Symptomatik anaphylaktischer Reaktionen setzt meist akut ein und kann sehr rasch fortschreiten. So kann es innerhalb von Minuten zu einer Verstärkung der Symptome bis hin zum Schock und Tod kommen. Die Reaktion kann jedoch auch auf jeder Stufe spontan zum Stillstand kommen und im Verlauf rückläufig sein.
Die Symptome sind Abhängig vom Schweregrad und Stadium, siehe dazu Tafel Symptome und Stadien der Anaphylaxie, mod. nach ♛ S2k Anaphylaxie 2021.
Grad |
Haut- und subjektive Allgemeinsymptome |
Abdomen |
Respirationstrakt |
Herz-Kreislauf |
|---|---|---|---|---|
I° |
Hautreaktion: Juckreiz, Flush, Urtikaria, Angioödem Zittern, Schwindel, Kopfschmerz |
|||
II° |
Juckreiz, Flush, Urtikaria, Angioödem , |
Übelkeit, Krämpfe, Erbrechen |
Rhinorrhoe, Heiserkeit, Dyspnoe |
Tachykardie, Hypotension, Arrhythmie |
III° |
Juckreiz, Flush, Urtikaria, Angioödem |
Erbrechen, Stuhldrang/Durchfall |
Larynxödem, Bronchospasmus, Zyanose |
Schock |
IV° |
Juckreiz, Flush, Urtikaria, Angioödem |
Erbrechen |
Atemstillstand |
Kreislaufstillstand |
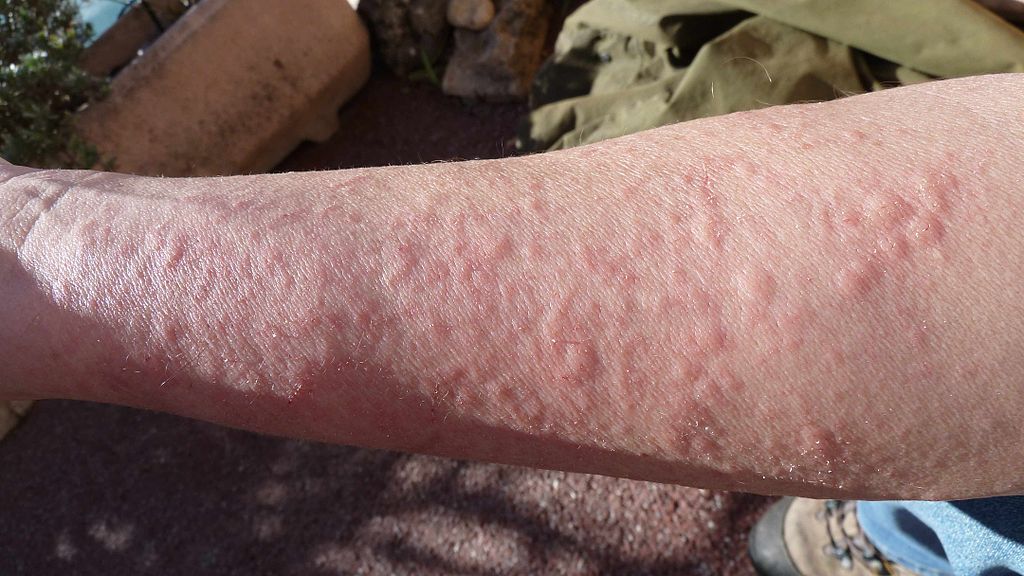
Fig. 79 Urtikarieller Ausschlag nach Kontakt mit einer Pflanze#
[© WikiRigaou, ℓ CC BY-SA 3.0]
Die Klinik des septischen und toxischen Schocks werden ebenda besprochen.
Therapie#
Anaphylaktischer Schock#
Beseitigung der Allergenexposition!
Patientenassessment gem. ①②③④ⒶⒷⒸⒹⒺ,
Basismaßnahmen nach Leitsymptom, z. B.:
Beengende Kleidung öffnen
Sauerstoffgabe
Lagerung: Oberkörper hoch bei Luftnot, Beine hoch bei Kreislaufinstabilität
Venöser Zugang, möglichst großlumig
🕏 Pharmakotherapie:
Adrenalin ist das wichtigste Medikament: Es antagonisiert funktionell über Aktivierung von α- und β-Adrenorezeptoren alle wichtigen Pathomechanismen der Anaphylaxie durch Vasokonstriktion, Erniedrigung der Gefäßpermeabilität und Ödembildung, Bronchodilatation, und positive Inotropie und unterdrückt Histamin- und Leukotrienfreisetzung. Es zeigt, wenn intravenös oder intramuskulär verabreicht, den schnellsten Wirkungseintritt.
Erste Wahl: 0,5 mg i. m. (!)., bevorzugt in den M. vastus. lat.. Ggfs. Repitition nach 10 Minuten, je nach Wirkung.
I.v.-Gabe: nur wenn Monitoring möglich ist und durch erfahrenes (!) Personal: 1 mg / 100 mL (10 µg / mL), mL-weise titriert. Cave: Tachykardie und Rhythmusstörungen bis hin zum kardiogenen Schock möglich!
Volumengabe: 1—3 L balancierte kristalloide (!) Vollelektrolytlösung
β₂-Sympathomimetikum inhalativ bei Dyspnoe oder bronchialer Obstruktion
Antihistaminika:
H₁-Antihistaminikum, z. B. Dimetinden
Zur Wirksamkeit von H₂-Rezeptorantagonisten in der Therapie akuter anaphylaktischer Reaktionen gibt es wenig Evidenz.
Kortikoidgabe (z. B. Methyl-Prednisolon 1000 mg i. v.)
Glukokortikoide eignen sich aufgrund des langsamen Wirkungseintritts nicht zur Akuttherapie, zeigen aber nach 10—30 Minuten eine unspezifische membranstabilisierende Wirkung und stabilisieren damit die Initialtherapie.
Warnung
Adrenalin: Gegenüber der intravenösen Applikation ist das Risiko schwerer kardialer Nebenwirkungen bei der intramuskulären Gabe erheblich geringer.
Infolge der erhöhten Gefäßpermeabilität und wegen ihrer histaminliberierenden Potenz dürfen keinesfalls kolloidale Infusionslösungen verabreicht werden!
Neurogener Schock#
Vasopressoren, z. B. Noradrenalin