12.1.5. Delir auf der Intensivstion#
Synonyme: Durchgangssyndrom, Hirnorganisches Psychosyndrom
„De lira ire“: „aus der Spur geraten“
„delirare“: „wahnsinnig sein“
Das Delir ist häufig: Bis 2/3 der nicht beatmeten IntensivpatientInnen zeigen Formen eines Delir, bei beatmete PatientInnen trit dies noch noch häufiger auf (ca 80 %). Es verlängert den Intensivaufenthalt, verschlechtert die Prognose und vermindert die Lebensqualität nach Entlassung. 🗎 Davydow 2009a 🗎 Davydow 2009b 🗎 Davydow 2009c 🗎 Davydow 2009d 🗎 Davydow 2010
Definition, Symptome, Delir -Formen#
Grundsätzlich muss man zwischen einem hyperaktivem und einem hypoaktivem Delir unterscheiden:
- Hyperaktives Delir
„typisches Delir“: Unruhe, Nesteln, Stereotypien, Fluchtäquivalente
Sympathotonus ↑ (Tachykardie, Hypertonie, Tremor, Schwitzen)
Reagieren sehr empfindlich auf ihre Umgebung, häufig aggressiv
- Hypoaktives („stilles“) Delir:
häufiger!
Antriebslosigkeit, Verlangsamung, Vigilanzminderung, wenig vegetative Zeichen
Mischformen bzw. Änderungen im Tagesverlauf sind häufig!
Gefahr
Durch die unterschiedlichen Manifestationen ist das Delir schwer zu diagnostiziern und leicht zu übersehen!
Optimal ist daher ein regelmässiges Delir-Sreening.
Risikofaktoren#
Alter
kognitive Defizite
ICU-Beh
Depressionen
Substanzmissbrauch
Erkrankung, Schmerzen
Polypharmazie
Benzos
Affektive Morbidität
Depressive Störungen
Ursachen#
Prädisposition: Alter, Alkoholismus, Hör- und Sehbehinderung, vorbestehende (unerkannte) Demenz, cardiovaskuläre Erkrankungen , Diabetes, (Psycho)pharmaka , Anämie…
Erkrankung: SHT, Hypoxie z.B bei CPR, Infektionen, Schmerz, Blutverlust, Hypotension, Infektionen, Elektrolyt – und Blutzuckerentgleisungen….
Therapeutische Maßnahmen: Analgosedierung insbesondere Benzodiazepine, Beatmung, Bluttransfusionen, Dauerkatheter, Einzelzimmer, fremde Umgebung, kein Tag/Nachtrhythmus, Alarme…
Bemerkung
Somit ist so ziemlich alles, was auf einer Intensivstation passiert, ein Risikofaktor für ein Delir.
Diagnose#
Screening#
Bewusstseinsstörung: Klarheit der Umgebungswahrnehmung ↓
Störung des Kurzzeit- und mittelfristigen Gedächtnisses bei relativ intaktem Langzeitgedächtnis
Desorientierung: vor allem zeitlich und örtlich, zur Person bleiben die PatientInnen oft länger orientiert.
Psychomotorik: rascher, nicht vorhersehbarer Wechsel zwischen Hyper- und Hypoaktivität
Störung des Schlaf/Wachrhythmus, nächtliche Verschlechterung der Symptome
Plötzlicher Beginn, Tagesschwankungen des Symptomverlaufs
Confusion Assessement Method (CAM)#
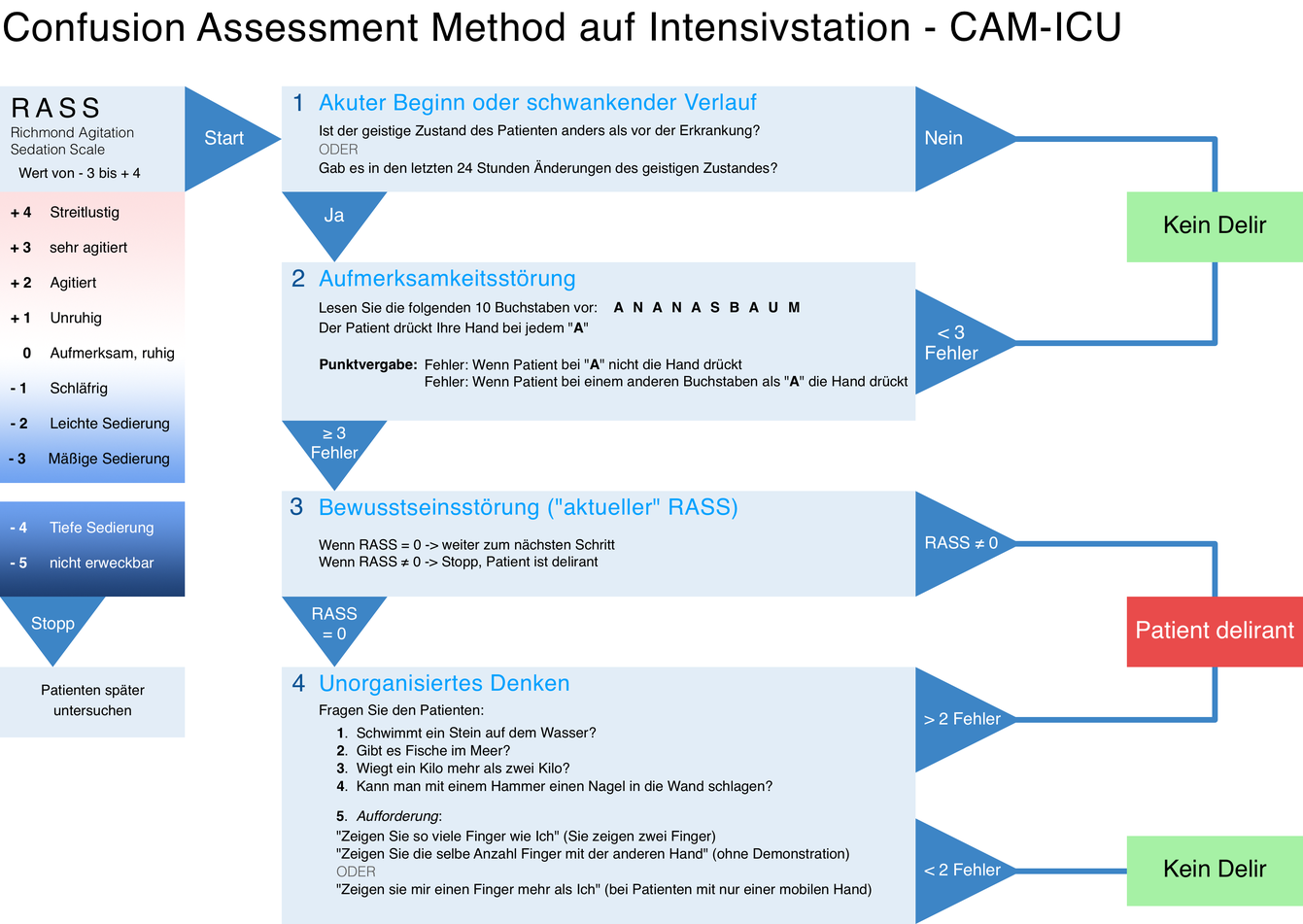
Fig. 205 CAM-ICU-Schema zur Früherkennung eines Delir#
[© Lars Hgb, ℓ CC-BY-SA 4.0]
Therapie und Prophylaxe#
medizinische Behandlung der Ursachen
Perioperative Optimierung:
Ausreichende Schmerztherapie,
Kreislaufunterstützung,
Oxygenierung,
Infektbehandlung,
Korrektur von Elektolytentgleisungen (Na)
Viele intensivmedizisch-therapeutische Handlungen können aber potentiell auch ein Delir begünstigen! Grundsätzlich gibt es keine pharmakologische Prophylaxe des Delirs, ausgenommen hiervon ist jedoch das Alkoholentzugsdelir.
Prophylaktische Maßnahmen (arbeitsintensiv, v. a fürs Pflegepersonal) sind gleichzeitig auch therapeutische Maßnahmen:
Kommunikation: Brille, Hörgerät, Kommunikationshilfen (Zeigetafeln)
Keine Maßnahmen ohne Kontaktaufnahme und angepasster Aufklärung!
Orientierungshilfen: Uhr, Kalender
Strukturierter Tagesablauf mit Einhalten des Tag-Nachtrhythmus
Vermeidung unnötigen Lärms: laute Gespräche, Alarme
Feste Bezugspersonen, Familie einbinden
Keine Fixierung
frühestmögliche Mobilisierung (auch unter Beatmung)
Pharmakotherapie#
Es gibt keine medikamentöse Therapie des Delirs an sich, lediglich Symptomkontrolle (z. B. bei Selbstgefährdung als Akutmaßnahme).
Situation |
Optionen |
|---|---|
Hypodynames Delir |
SSRI (selektiver Serotonin-Reuptake-Hemmer): antriebssteigernd Z. B. Citalopram (Seropram™) |
Alkoholentzugsdelir, hyperaktives Delir |
Benzodiazepine:
Ansonsten gilt: Benzodiazepine sind insbesondere bei älteren PatientInnen selbst delir-auslösend und daher zu vermeiden. Paradoxe Reaktionen sind häufig! |
Sympathotonus ↑ |
α₂-Agonisten:
|
Produktiv-psychotischen Symptomen: |
|
Prognose#
Häufig Fälle von inkompletter Remission Es können sich dauerhafte, persistierende post-OP kognitive Dysfunktionen einstellen. 🗎 Davydow 2009a 🗎 Davydow 2009b 🗎 Davydow 2009c 🗎 Davydow 2009d