5.5.3. Gerinnungsdiagnostik#
Übliche Gerinnungstests#
Test |
Abkz., Syn. |
Beschreibung |
|---|---|---|
Prothrombinzeit Thromboplastinzeit |
PTZ, TPZ, Quick; INR |
|
Aktivierte partielle Thromboplastinzeit |
aPTT |
|
Thrombinzeit |
TZ |
|
Fibrinogenkonzentration |
Fbg |
|
Thrombozytenzahl |
|
Zu tun
#26 GRAFIK: Gerinnungskaskade und Interventionen
…/Pictures/Gerinnungskaskade-Interventionen.png
- width:
100%
Parameter |
Bedeutung |
|
PTZ |
ist vorallem vom aktivierten Faktor VII abhängig, Monitoring bei Vitamin K-Antagonisten und Leberfunktionsstörung |
|
INR |
Verhältnis der Gerinnung von normalem Plasma zum Patientenplasma |
|
aPTT |
spiegelt die plasmatische Gerinnung (XII, XI, VIII, IX, X, V, II, I) wieder. Eine isolierte aPTT-Erhöhung bei normalen PTZ-Werten findet man bei Heparinwirkung, Hämophilie, Faktor XI-Mangel. Monitoring von UFH und DTI(Agatroban)! |
|
TZ |
Thrombinzeit |
ist erhöht bei Fibrinogenmangel, Hyperfibrinolyse, Dysfibrinogenämie, UFH und DTI (Dabigatran) |
Fibrinogen |
erhöht bei Sepsis/SIRS; erniedrigt bei Blutungen, Leberfunktionsstörungen, hochdosierter Kortisontherapie; Bei DIC findet sich die Kombination erniedrigtes Fibrinogen, PTZ und Thrombozyten mit erhöhtem D-Dimer, wobei die Dynamik beurteilt werden muss! |
|
ATIII |
Antithrombin |
ist erniedrigt bei Sepsis, Leberfunktionsstörung, kongenitalem oder erworbenen Mangel. Bewirkt einen inadäquaten aPTT-Anstieg unter Heparin. |
aXA |
zeigt die hemmende Wirkung von LMWH, UFH, Danaparoid/Orgaran, Fondaparinux/Arixtra, Rivaroxaban/Xarelto, Apixaban/Eliquis. Die Eichkurve ist für jedes Antikoagulanz verschieden, daher muss das Antikoagulanz angegeben werden. Zielspiegel sind 4h nach Gabe. |
|
D-Dimer |
ist erhöht bei TVT/PE, Infektionen, DM, Tumoren, Katecholamingabe, Lasixgabe. Ein negatives D-Dimer schließt eine TVT/PE aus! |
|
XIII |
ist erniedrigt bei Verbrennungen, kongen. Mangel, bei Polytrauma mit Massenblutung!! | |
|
vWF |
ist bei SIRS/SEPSIS ebenfalls erniedrigt. Eine sichere Diagnostik kann daher erst nach Abklingen eines Infekts erfolgen. |
|
Protein C |
ist erniedrigt bei Vit-K-Antagonisten Gabe, Leberfunktionsstörung, Sepsis, DIC, kongenitalem Mangel mit Thromboseneigung |
|
ACT |
misst die Dauer bis zur Bildung eines Cloth´s (Blut + Kaolin), normal 120–150 sec, Verlängert bei UFH bei HLM im Hochdosisbereich, im Niedrigdosisbereich sind die Werte ungenau (ungeeignet für DTI-Monitoring) = „Vollblut-aPTT“ = Globaltest der Gerinnung. |
Die Standard-Labor-Gerinnungstests (Quick/INR, aPTT, Thrombinzeit, Fibrinogen, Thrombozytenzahl) werden traditionell als “Screening” auf Gerinnungsstörungen verwendet. Ihre tatsächliche Aussagekraft, insbesondere in Bezug auf das Blutungsrisiko, ist allerdings stark begrenzt. Normale Werte schließen eine klinisch relevante Blutungsneigung nicht sicher aus (z.B. vWS, Faktor-XIII-Mangel, qualitative Plättchendefekte).
Pathologische Werte müssen im klinischen Kontext interpretiert werden (z.B. kommt es beim Faktor XII-Mangel zu einer aPTT-Verlängerung, aber ohne klinische Relevanz).
Die Tests sind v. a. nützlich für:
Monitoring von Antikoagulanzien (INR bei VKA, aPTT bei unfraktioniertem Heparin, Anti-Xa bei niedermolekularem Heparin)
Abklärung schwerer Leberfunktionsstörungen / Verbrauchskoagulopathie
Screening bei klinischem Verdacht, nicht als Routinepräoperative Tests.
Achtung
Die Standard-Gerinnungstests haben nur einen eingeschränkten prädiktiven Wert für Blutungsrisiken.
Entscheidend ist die klinische Blutungsanamnese (vgl. Tab. 19: Fragebogen zur Detektion einer Blutungsneigung (Erwachsene) nach ♛ ÖGARI Gerinnungsevaluierung 2024). Bei unklaren Situation sind spezielle Tests (z. B. von-Willebrand-Diagnostik, Plättchenfunktionsanalysen, Faktor XIII) erforderlich.
Frage |
Zusatzfragen / Notizen des Arztes |
|---|---|
1. Beobachten Sie folgende Blutungsarten – auch ohne erkennbaren Grund? |
pos. Blutungsanamnese |
1a. Nasenbluten (ohne andere Ursachen wie Schnupfen, trockene Luft, starkes Naseputzen etc.) |
|
1b. Blaue Flecken oder punktförmige Blutungen (auch am Körperstamm; auch ohne sich anzustoßen) |
|
1c. Gelenksblutungen, Blutungen in Weichteile oder Muskel |
|
2. Beobachten Sie bei Schnittwunden und/oder Schürfwunden ein längeres Nachbluten? |
|
3. Gab es in der Vorgeschichte längeres / verstärktes Nachbluten beim Zahnziehen? |
|
4. Gab es in der Vorgeschichte eine verstärkte Blutung während oder nach Operationen? |
|
5. Heilen Ihre Wunden schlecht ab? |
|
6. Gab / gibt es in Ihrer Familie (Blutsverwandtschaft) Fälle von Blutungsneigung? |
|
7. Nehmen Sie Medikamente zur Blutverdünnung? – VKA: Sintrom®, Marcoumar® – XABANE: Eliquis®, Lixiana®, Xarelto® – DTI: Pradaxa® – APT: ASS, Plavix®, Efient®, Brilique® 7c. Nehmen Sie Schmerz- oder Rheumamittel? Nehmen Sie Gingko-Präparate? Nehmen Sie Antidepressiva vom Typ der SSRI? |
|
8. Zusatzfrage an Patientinnen: Sind Ihre Monatsblutungen verlängert (> 7 Tage) und/oder verstärkt (häufiger Wechsel von Tampons/Binden)? |
|
9. Ist bei Ihnen jemals eine Thrombose festgestellt worden? |
|
Konsequenzen (Legende): (0) keine (1) Medikamentenanamnese (2) Konsultation Gerinnungsteam (3) Konsultation HNO (4) Konsultation Interne (5) Befundaushebung (6) Konsultation Interne / Chirurgie – ggf. Karenz / Bridging |
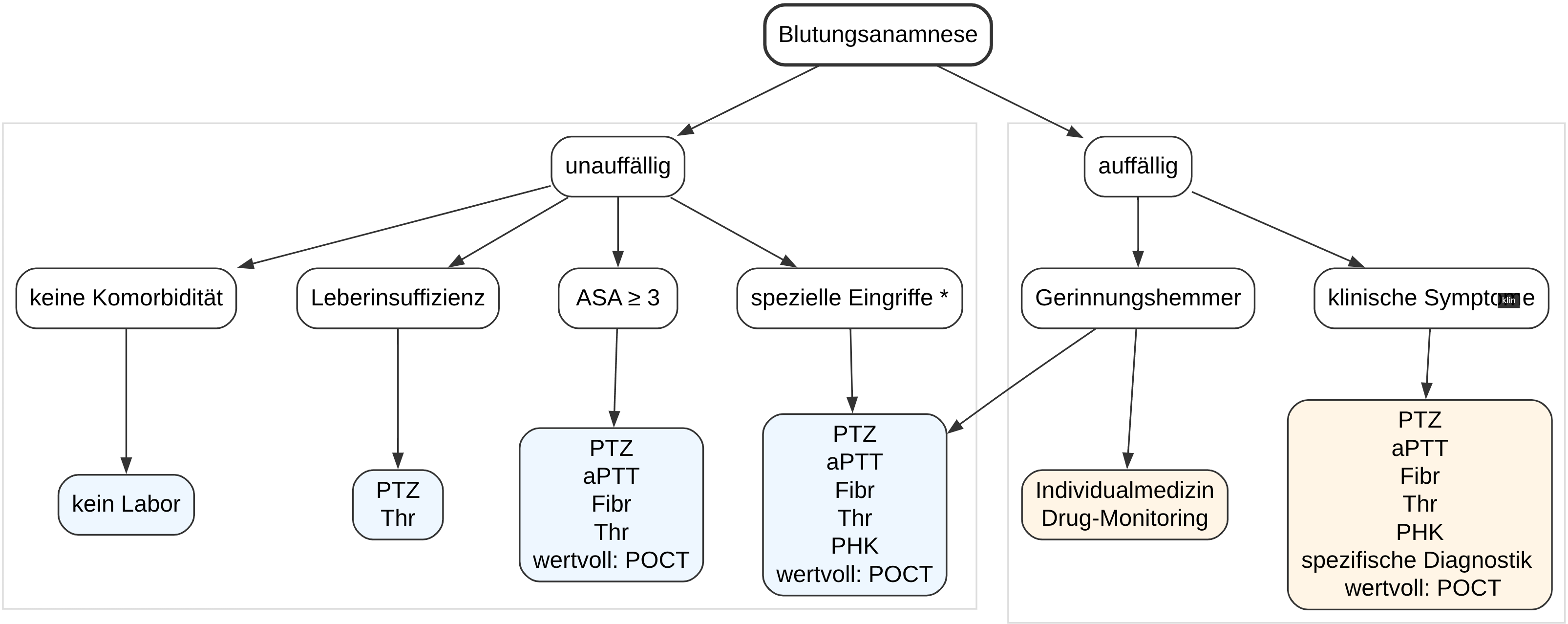
Fig. 73 Blutungsanamnese Entscheidungsbaum#
Thrombo |
BZ |
aPTT |
TPZ |
TZ |
Fbg |
FSP |
Mögliche Ursachen |
|---|---|---|---|---|---|---|---|
↓ |
norm. |
norm. |
Massivtransfusion, exzessiver Verbrauch, Splenomegalie, Knochenmarkdepression, immunologische Zerstörung |
||||
norm. |
↑ |
norm. |
norm. |
– |
Thrombozytenfunktionsstörung, von-Willebrand-Erkrankung, NSAID, Acetylsalicylsäure |
||
norm. |
↑ |
norm. |
– |
Hämophilie, Heparinkontamination |
|||
norm. |
norm. |
↑ |
– |
Lebererkrankungen, Vitamin-K-Mangel, Kumarin |
|||
norm. |
↑ |
↑ |
↑ |
– |
Vitamin-K-Mangel, Heparin, Kumarin |
||
norm. |
↑ |
↑ |
↑ |
↑ |
– |
Heparin, Fibrinogenmangel, Fibrinspaltprodukte, DIC |
|
↓ |
↑ |
↑ |
↑ |
↑ |
– |
Massivtransfusion, DIC, Heparin |
|
↓ |
↑ |
↑ |
↑ |
↓ |
↑ |
DIC |
Rotations-Thromboelastometrie (ROTEM)#
ROTEM. TEG; Point of Care Messung
Oszillierender Stempel in einer fixen Küvette; erfasst die Qualität des Blutgerinnsels, und eine vorzeitige Lyse, aber NICHT Störungen der primären Hämostase (VWS, ASS, Thienopyridine).
Parameter |
Bedeutung |
|---|---|
CT |
Coagulationstime vom Start bis Gerinnselbildung, verlängert bei Faktorenmangel oder Heparin |
CFT |
Clotformationstime von Start Gerinnselbildung bis 20 mm, Geschwindigkeit der Gerinnselbildung |
MCF |
Maximalclotfirmness, Festigkeit des Gerinnsels (54–59 mm, Fibtem 8–23 mm) |
LI |
Lyseindex, normal > 85 %, sonst Hyperfibrinolyse |
Modus |
Eigenschaft |
Beurteilung |
|---|---|---|
INTEM |
aPTT |
CT 100—170 s; XII, XI, IX, VIII, X, V, II, I |
EXTEM |
PTZ |
CT 36—69 s; VII, X, V, II, I |
HEPTEM |
+ Heparinase |
CT kürzer als bei INTEM: UFH oder NMWH |
FIBTEM |
Einfluss der Thrombos gehemmt |
MCF < 8mm: Fibrinogenmangel |
APTEM |
+ Aprotinin |
besserer Cloth als im EXTEM bei Hyperfibrinolyse |
Test |
Aktivierung / Prinzip |
Hauptaussage |
Klinische Bedeutung |
|---|---|---|---|
INTEM |
Intrinsischer Weg (ähnlich aPTT) |
Verlängert bei Faktorenmangel (VIII, IX, XI, XII), Heparin, Lupus-Antikoagulans |
Basis-Test, Referenz für HEPTEM |
EXTEM |
Extrinsischer Weg (ähnlich Quick/INR) |
Sensitiv für Vitamin-K-Mangel, Cumarintherapie, Lebererkrankung; reagiert auch auf Plättchenfunktion |
Standard-Screening im ROTEM, spiegelt Thrombozytenfunktion wider |
FIBTEM |
Wie EXTEM, aber mit Cytochalasin D (Thrombozyten gehemmt) |
Misst ausschließlich Fibrin-bedingte Gerinnselfestigkeit |
Niedriges MCF = Hinweis auf Fibrinogenmangel oder Dysfibrinogenämie Ermöglicht Detektion einer Hyperfibrinolyse |
HEPTEM |
Wie INTEM, jedoch mit Heparinase-Zusatz |
Neutralisiert Heparineffekt |
Vergleich mit INTEM → Differenz zeigt Heparinwirkung an |
Eine weitere Besonderheit des ROTEM ist die einfache Bedienung, sie kann grundsätzlich auch patientennah, z.B. im Schockraum, erfolgen. Man spricht daher auch von einer “Point of Care”-Methode (PoC).
Das ROTEM kommt besonders in Situationen mit hohem Blutungsrisiko bzw. bestehender Blutung und dringendem Therapiebedarf zum Einsatz und hilft, die Gerinnungstherapie gezielt einzuleiten (Fibrinogenkonzentrat, Prothrombinkomplex, Tranexamsäure, Thrombozyten etc.) und soll Therapie im „Gießkannenprinzip vermeiden.
Synopsis
Das ROTEM ist ein modernes Point-of-Care-Diagnostikverfahren, das die Gerinnung in Echtzeit im Vollblut darstellt und dadurch eine deutlich bessere Aussagekraft für akute Blutungssituationen hat als Standard-Labortests.
Fig. 74 Schematische ROTEM-Kurve#
Zu tun
ROTEM BEispielbefunde
Siehe auch
🗎 Drotarova 2023 [Link]