11.15.1. Allgemeines#
Das Patientenkollektiv gliedert sich im Wesentlichen in zwei Gruppen:
Patienten, welche nach dem Eingriff respiratorisch schlechter sind:
Resektion von Lungenteilen (Keil-, Segmentresektionen, Pneumektomien), insbesonders bei onkologischen Indikationen
Bei diesen Patienten ist die Erkennung, Beurteilung und Minimierung des respiratorischen Risikos vorrangig.
Patienten, die nach dem Eingriff respiratorisch besser sein sollten:
Ausräumung von Pleuraempyemen
Ausräumung von Fluidothoraces (Hämatothorax, Chylothorax, …)
Sanierung von Pneumothoraces
etc.
Bei diesen Patienten ist die respiratorische Problematik bereits gegeben und soll in der Regel durch den Eingriff kausal therapiert werden.
Präoperative Vorbereitung#
Im Mittelpunkt stehen:
Evaluierung der Atem- und Herz-Kreislauf-Funktion
Operabilität
Risiko von postoperativen Störungen
Komorbdidäten
Optimierung möglich (Bronchiolyse, Antibiose, Raucherentwöhnung, kardiale Therapie) ?
Methoden:
Anamnese
Körperliche Untersuchung
Präoperative Laboruntersuchungen: wie für andere große Eingriffe → besonderer Beachtung bedürfen hohe Hämatokritwerte trotz normaler Hydrierung und ein erhöhter paCO₂
EKG: v.a. Zeichen der Rechtsherzbelastung
Thorax-Röntgen (oder CT):
Verziehungen des Bronchio-Trachealbaums und Tracheleinengungen können Intubation erschweren! Entscheidung ev. Tracheobronchial-Stent präoperativ?
mediastinale Massen?
Labor
Lungenfunktion
BGA
ev. TTE
Ev. Messung des Pulmonalarteriendrucks (v.a. bei ausgedehnten Lungenlappenresektionen oder Pneumektomien)
Die präoperative Spirometrie ist kooperationsabhängig. Sie erlaubt die Einschätzung sowohl der statischen Lungenvolumina als auch der dynamischen Lungenfunktion. Die beiden wichtigsten Parameter sind
die forcierte Vitalkapazität (FVC): Lungenvolumen, das nach maximaler Inspiration forciert ausgeatmet werden kann.
exspiratorische Einsekundenkapazität oder forciertes exspiratorisches Volumen (FEV1). Ein abgeleiteter Wert ist der Soll-FEV1 %. Er ist definiert als FEV1 des Patienten geteilt durch den durchschnittlichen FEV1 in der Bevölkerung (Alters-, Größen- und Geschlechts-adaptiert).
Die Ratio FEV1/FVC hilft bei der Unterscheidung zwischen obstruktiven und restriktiven Ventilationsproblemen. Bei gesunden Erwachsenen sollte sie etwa 0,7-0,8 % betragen (altersabhängig). Bei obstruktiven Erkrankungen kommt es zu einem verringerten Wert (<70 %), wohingegen bei restriktiven Erkrankungen die FEV1 und FVC proportional verringert und der Wert normal, oder, aufgrund der verringerten Lungencompliance, sogar erhöht sein kann.
Bei chronisch-obstruktiver Lungenerkrankung gilt:
Spasmolytische Therapie bis zur Operation fortsetzen
akute pulmonale Infekte gezielt antibiotisch behandeln
Rauchen einstellen (> 4–8 Wochen)
Sekretolyse
Atemübungen, physikalische Atemtherapie
ggfs. Sauerstofftherapie
Behandlung eines Cor pulmonale
Beurteilung der Operabilität bei Resektionen#
Hier muss einerseits die aktuelle Lungenfunktion, als auch die erwartete Lungenfunktion nach der geplanten Resektion beurteilt werden. Eine Hilfe bei der Einschätzung ist das anhand der resezierten Subsegmente (Tab. Lungenstrukturen und deren Subsegemnte) errechnete Predicted postoperative FEV1 (ppoFEV1):
Struktur |
Subsegmente |
|---|---|
Oberlappen rechts |
6 |
Mittellappen |
4 |
Unterlappen rechts |
12 |
Oberlappen links |
10 |
Unterlappen links |
10 |
Subsegmente insgesamt |
42 |
Beispiel
z.B. Lobektomie rechter Unterlappen: → postoperative FEV1 Verlust 29 % (12/42)
Daraus ergibt sich eine Risikoeinschätzung gem. Tab. ppoFEV1 und postoperatives Risiko.
ppoFEV1 |
Risiko |
|---|---|
> 50 % |
keine bis min.Komplikationen |
< 40 % |
u.a. schwere Komplikationen |
< 30 % |
10/10 Pat.postoperative Nachbeatmung |
Abschätzung respiratorischer Komplikationen: ppoFEV1 (predicted postoperativ FEV1) > 50 %: keine/minimale Komplikationen zu erwarten.
Beurteilung der Oxygenation#
Die mechanisch-respiratorische Komponente ist nicht der einzige Faktor hinsichtlich der Zelloxygenation. Entscheidend ist auch die Diffussion bzw. die Parenchym-Funktion, Perfusion und die Zirkulation. Man kann dies als 3 Säulen beschreiben und beurteilen:
Atemmechanik:
FEV1
MVV, FVC
RV/TLC
Diffusion und Parenchym-Funktion (mit auch abhängig von der Perfusion):
DLCO
(ppo< 40 %)
Blutgasanalyse
Zirkulation und kardio-pulmonale Reserve:
VO₂ max (vgl. Bestimmung der Sauerstoffausschöpfung V̇O₂: SaO₂ vs. SmvO₂): 15 ml / kg / min
Bestimmung der VO₂max am Ergometer: junger untrainierter Erwachsener hat ca. 40 ml/kg / min (Ruhe VO₂ 3 ml/kg / min)
Zur Beurteilung erfolgt normalerweise kein invasives hämodynamisches Monitoring, sondern eine Erhebung der Belastbarkeit des Patienten:
2 Stöcke Stiegen steigen, 6 Minuten gehen
Besonderheiten bei Tumorpatienten#
Die 4 „M“
Masseneffekte: Obstruktive Pneumonie, Lungen-Abszess, Tracheo-bronchiale Verlagerung, Pancoast-Syndrome, Rekurrens-Parese, Phrenicus-Parese, Vena-Cava-Superior Syndrom, Mediastinale Vergrößerungen
Metabolic effects: Lambert-Eaton Syndrom, Hyperkalziämie, Hyponatriämie, Cushing-Syndrom
Metastasen: Speziell in Gehirn, Knochen (Lagerung!), Leber und Nebenniere
Medication: Chemotherapie, pulmonale Toxizität (Bleomycin, Mitomycin), cardiale Toxizität (Doxorubicin), renale Toxizität (Cisplatin)
Prämedikation#
Patienten mit guter Lungenfunktion können zumeist in üblicher Weise prämediziert werden. Ist der Eingriff nur kurz und soll der Patient frühzeitig mobilisiert werden, sollten keine lang wirkenden Sedativa zugeführt werden.
Aber:
Patienten mit Hypoxie (paO₂ < 75 mmHg) und Hyperkapnie (paCO₂ > 45 mmHg) bei Raumluftatmung dürfen keine atemdepressorisch wirkende Prämedikation erhalten. Vielmehr ist es ratsam, auf jede Prämedikation zu verzichten, um die Hypoventilation nicht noch mehr zu verstärken.
Anticholinergika sollten bei chronisch-obstruktiven Lungenerkrankungen nicht routinemäßig zugeführt werden, um eine Sekreteindickung (CAVE: Erhöhung des Totraums !) zu vermeiden.
Weitergabe kardialer Medikation
Inhalative Therapien (Dosieraerosole) werden weiter verordnet
Intraoperatives Monitoring#
Standard-Überwachung bei sonst Gesunden ohne operative Besonderheiten:
FiO₂, Diskonnektion,
Pulsoxymetrie, EKG, Temperatur,
Blutdruckmanschette
Kapnometrie
Temperatursonde
NIBP oder IBP je nach geplanten Eingriff
Zusätzliche Überwachung bei Lungenoperationen und bei thoraxchirurgischen Risikopatienten:
intraarterielle Druckmessung (großzügige Indikation)
zentrale Venendruckmessung (ZVK bei oberer Einflussstauung über V. femoralis!)
arterielle Blutgasanalysen: obligatorisch bei Ein-Lungen-Anästhesie
Blasenkatheter bei Eingriffen > 2 h Dauer
TEE bei Hochrisiko-Eingriffen
Bei speziellen Fragestellunken: Pulmi
Bei schwerer Kardio-pulmonaler Grunderkrankung und geplanter Pneumektomie:
Pulmonaliskatheter erwägen
Messung des Herzzeitvolumens
Berechnung des pulmonalen Gefäßwiderstandes
Narkoseführung/Aufrechterhaltung#
(Robinul oder Atropin vorab)
ev. Antihistaminika u. Bronchiolytika
TIVA, bei Single-Lung-Ventilation kein Narkosegas
Cave: Auto PEEP, Überblähung der Lunge, Hypokapnie, Hohe Atemwegsdrücke und oberflächliche Narkose vermeiden! (hyperreag. Bronchien mit Gefahr des Bronchospasmus!)
Lagerungsschäden: N.Peronäus, Plexus brachialis, Ohr, Augen!
Single lung Beatmung#
Insbesonders bei der Videoassistierten Thorakoskopie (VATS) ist die expandierte, beatmete Lunge in der Thoraxhöhle im Weg. Bei der Ein-Lungen-Beatmung wird mittels eines Doppellumentubus oder eines Bronchusblockers gezielt eine Seite (d.h. die nicht operierte Seite) beatmet, somit kann der operierte Lungenflügel geplant kollabieren.
Indikationen#
absolute Indikationen
Prävention einer Infektion der gesunden Lunge, einseitige Infektion
massive einseitige Blutungen
einseitige bronchioalveoläre Lavage
bronchopleurale Fistel
einseitige Riesenzyste
alveoläre Proteinose einer Lunge
Tracheobronchiales Leak bei z.B. Pfählungsverletzung
relative Indikationen
thorakale Aortenaneurysmen
Pneumektomie, Lobektomie
Ösophagusresektion
Lobektomie
Häufigster Einsatz bei: VATS, Pneumonektomie, Oberlappenresektion, thorakales Aortenaneurysma
Die Schwere der durch die Ein-Lungen-Anästhesie entstehenden Hypoxie ist sehr variabel, weil zahlreiche Faktoren die Größe der Durchblutung der nichtbeatmeten Lunge bestimmen.
Am wichtigsten sind:
Hypoxische pulmonale Vasokonstriktion (Euler-Liljestrand-Reflex)
Ausmaß der chirurgischen Manipulation am operierten Lungenflügel
prä- und intraoperativer Funktionszustand des nicht-operierten Lungenflügels
Beatmungsverfahren für den nciht-operierten Lungenflügel
Bemerkung
Primäres Ziel: Hypoxie vermeiden !
Zu Beginn der Ein-Lungen-Anästhesie wird die untere Lunge mit einem Atemzugvolumen von ca. 8–10 ml / kg beatmet. Die ursprünglich eingestellte Atemfrequenz wird beibehalten. Unter dieser Beatmungsform steigt der Beatmungsdruck an, der paO₂ bleibt meist im Normbereich, ebenso der paCO₂.
Während der gesamten Zeit der einseitigen Beatmung werden hohe inspiratorische Sauerstoffkonzentrationen eingestellt, um die Hypoxiegefahr zu vermindern. Hierbei muss jedoch beachtet werden, dass ein intrapulmonaler Rechts-links-Shunt durch Erhöhung der inspiratorischen Sauerstoffkonzentration nicht wesentlich beeinflusst wird. Die arteriellen Blutgase müssen während der Ein-Lungen-Anästhesie häufig kontrolliert werden.
Tritt eine schwere Hypoxie auf, können folgende Maßnahmen durchgeführt werden:
Vorsichtige Anwendung eines PEEP von etwa 5 cm H₂O auf die beatmete Lunge.
Ist der PEEP nicht wirksam: intermittierende Beatmung der oberen Lunge oder kontinuierliche Insufflation von Sauerstoff in Kombination mit CPAP (5–10 cm H₂O) der oberen Lunge, wenn erforderlich, auch mit PEEP der unteren (5 cm H₂O).
Bei Pneumektomie: Pulmonalarterie der nichtbeatmeten Lunge so früh wie möglich abklemmen, hierdurch wird der intrapulmonale Rechts-links-Shunt schlagartig beseitigt: Der paO₂ steigt meist deutlich an.
Die Gesamtzeit der einseitigen Beatmung sollte so kurz wie möglich sein.
Möglichkeiten:
Single lumen Endobronchialtubus (länger mit kleineren Cuff für rechtsseitige Beatmung)
Fogarty Katheter: zum Stilllegen eines Bronchus unter Bronchoskopischer Kontrolle
Arndt Bronchialblocker, Easy-blocker (EZ-Blocker)
Univent Tubus SL-Tubus mit integr. Endobronchialblocker (Nachteil: high pressure cuff, Lungenkollaps oft inkomplett, Applikation von PEEP nicht möglich, Absaugen nicht möglich)
Doppellumentubus (kleiner Innendurchmesser, daher zum Weaning immer umintubieren auf SLT, da Spontanatmung sonst kaum möglich!)
- Intubation mit DLT (Doppellumentubus)
Bei schwierigem Atemweg mit SLT intubieren und über Cook-Stab umfädeln auf DLT.
- Lagekontrolle
Bronchoskopisch, (auskultieren, Brustkorbextensionen) Bei trachealem Abgang des rechten OL-Bronchus darf kein re DLT gesetzt werden!! (1:250)
Doppellumen-Tubus#
Ein Doppellumentubus ermöglicht das gezielte Beatmen eines Lungenflügels. Er verfügt dazu über ein Lumen welches in einen Hauptbronchus eingeführt wird, während das andere Lumen früher und damit in der Trachea endet. Er verfügt über zwei Cuffs, einer dichtet das bronchiale Lumen im Bronchus ab, während der andere Cuff das tracheale Lumen nach distal abdichtet. Das bronchiale Lumen beatmet den zugehörigen Lungenflügel somit direkt, während das tracheale Lumen den kontralateralen Flügel indirekt beatmet.
Es gibt eine Vielzahl an verschiedenen Typen mit einer nach links und nach rechts gebogenen Variante. Da der Abgang des linken Oberlappens weiter von der Carina entfernt ist als der rechte, erlaubt der linksseitig gebogene eine einfachere und risikoärmere Positionierung.
Wird ein rechtsseitig-gebogener Tubus verwendet, besteht ein realistisches Risiko, dass der Abgang zum rechten Oberlappen durch den Tubus verlegt wird und der rechte Oberlappen nicht beatmet wird.
Sollte der Patient postoperativ intubiert bleiben, muss auf einen normalen Tubus umintubiert werden (kleiner Innendurchmesser, daher zum Weaning immer umintubieren da Spontanatmung sonst kaum möglich!).
Zu tun
#66 GRAFIK: Doppellumentubus, Schema
Zu tun
#129 Foto: Doppellumentubus
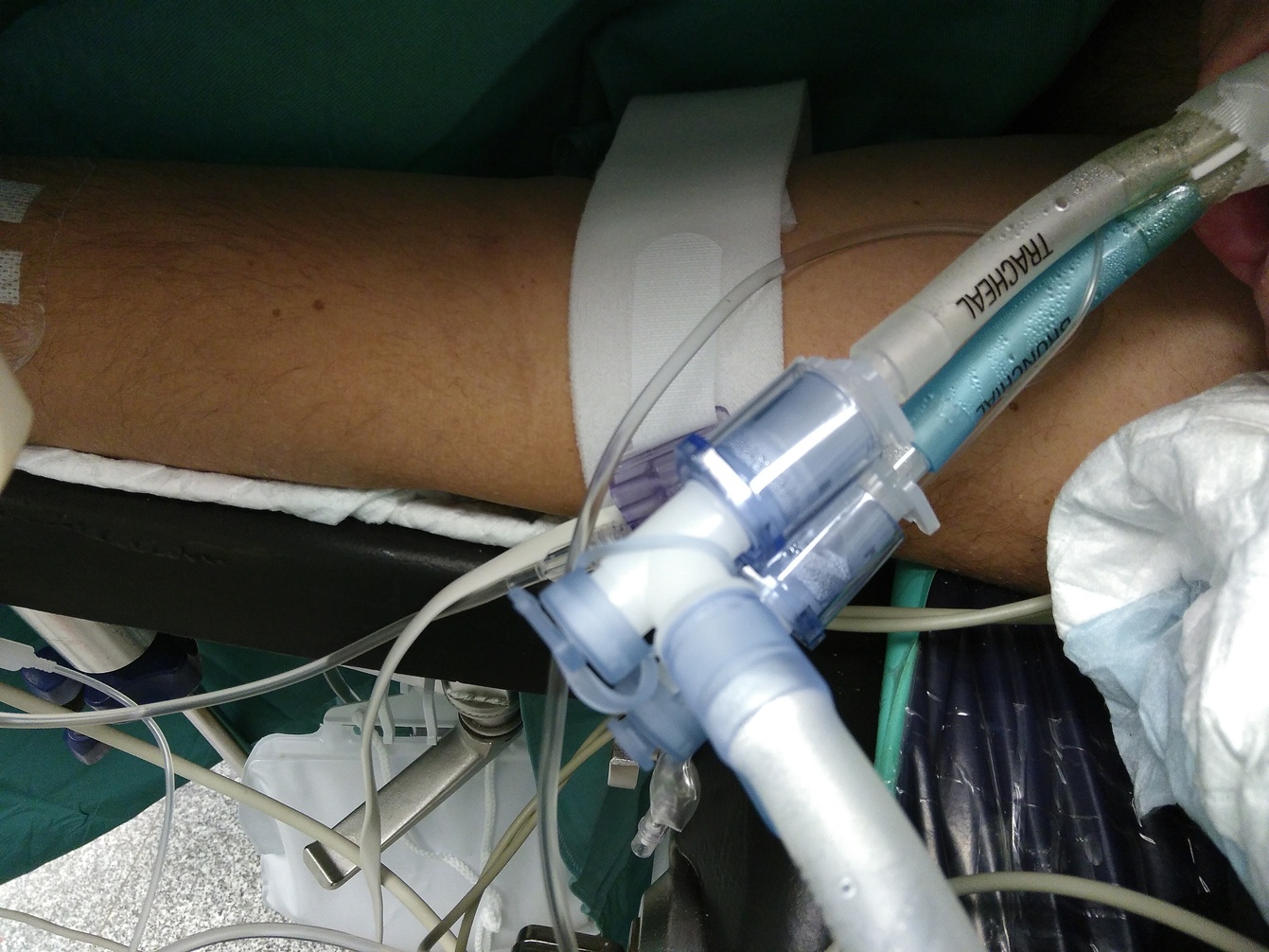
Fig. 201 Doppellumentubus#
Bronchusblocker#
Bronchusblocker sind im Prinzip Cuffs, welche den jeweiligen Bronchus verlegen. Indikationen für Bronchusblocker beim Erwachsenen sind:
wenn am Ende der Operation ein Tubuswechsel aus unterschiedlichen Gründen zu einer erheblichen Gefährdung des Patienten führen würde
wenn der Patient intraoperativ aus der Seiten- in die Bauchlage gedreht werden muss
bei Hämoptysen oder hämorrhagischen Diathesen
wenn ein Doppellumentubus aufgrund schwieriger Atemwegverhältnisse nicht platziert werden kann
in seltenen Fällen bei bilateralen Lungenoperationen
Lagekontrolle bronchoskopisch#
Re DLT: über das tracheale Lumen muss die Carina gesehen werden, über das bronchiale Lumen der Oberlappenbronchus identifiziert werden. (ca. 1,5cm ab Carina)
Li DLT: über das tracheale Lumen muss die Carina und der obere blaue Teil des endobronchialen Cuffs sichtbar sein, über das bronchiale Lumen muss der linke Oberlappenbronchus (5cm ab Carina) idendifiziert werden.
Lungenperfusion bei Einlungenventilation#
Die ventilierte Lunge wird hauptsächlich durchblutet (ca. 77 %), die nicht ventilierte Lunge aufgrund von HPV reduziert durchblutet (ca. 23 %) = Shunt! HPV und Hyperkapnie verschlechtern eine vorbestehende Rechtsherzinsuffizienz (Cor pulmonale!)
Mechanismen um intraoperative Hypoxie bei ELV zu vermeiden:
Klemmen der A. pulmonalis
FiO₂ 1,0
PEEP auf die abhängige Lunge (cave. COPD)
CPAP auf die nicht abhängige Lunge (die oben liegende Lunge wird mit O₂ gebläht aber NICHT beatmet!)
Blähmanöver nach endotrachialer Absaugung
Ultimo ratio: beidseitige Beatmung nach Absprache mit dem Operateur (solange wie möglich)
Vermeidung von Tubusfehllage und hohen Atemdrücken
Risikofaktoren für Hypoxämie: Rechtsseitiger Eingriff (größeres Shuntvolumen), paO₂-Abfall bei Seitenlage, hoher Perfusions/Ventilationsgrad der operierten Lunge in der Szintigraphie paO₂ ist abhängig vom Shunt-Volumen, Effizienz des Gasaustausches der ventilierten Lunge, HZV Hyperkapnie führt zur Vasokonstriktion in der ventillierte Lunge, und damit zur Blutumverteilung in die nicht ventilierte Lunge! PEEP in der ventilierten Lunge erhöht den intraalveolären Druck und damit den Gefäßwiderstand und vermindert so die HPV!
Post-OP#
Schmerztherapie#
thorakale PDA zur Frühmobilisation, Sekretmobilisierung durch Verhinderung von Schonatmung (Atelektasen, Infektionen!)!
Oder PCA mit Opioiden, Interkostaler oder paravertebraler Block (unter Sicht durch den Chirurgen) +NSAR!
IMCU#
Postoperative Nachbeatmung (CPAP) in Absprache mit dem Operateur im AWR oder IMCU, BGA und C/P bei Aufnahme
Gefahr
Cave: KEIN Sog auf Thoraxdrain nach Pneumonektomie! Bei Sog am Drain wird das Herz auf die leere Seite gezogen und die Coronarperfusion abgedrückt + Vena cava abgedrückt = Herz schlägt leer!
Idiopathisches Lungenödem post Pneumonektomie#
Zu tun
#54 Integration des Aust-Skriptums: Idiopathisches Lungenödem post Pneumonektomie (33.2.)
- Ursache
zu viel Flüssigkeit intraoperativ (lieber Vasopressor!), zu hohe Beatmungsdrücke mit Barotrauma,
Ultimo ratio intra- und postoperativ ECMO!