10.1.6. Innerklinische Notfallmedizin#
Die innerklinische Notfallmedizin deckt verschiedene Schnittstellen ab, z. B.:
Bevölkerung
Rettungsdienst
Andere Gesundheitseinrichtungen: Spitäler haben unterschiedliche Ebenen der Ausstattung, z. B. der Grund-, Schwerpunkt- und Maximalversorgung. Der Transfer von Patienten in spezielle Zentren ist ein üblicher Vorgang.
Arten von Krankenanstalten#
Allgemeine Krankenanstalten sind nicht auf bestimmte Patientengruppen beschränkt und können unterschieden werden in [§ 2a KaKuG, ♛ ÖSG 2017 TXT]:
Standard-Krankenanstalten übernehmen in den jeweils eingerichteten Fachbereichen in der Regel die Basis- und Grundversorgung, können jedoch auch punktuell Schwerpunktversorgungsfunktionen übernehmen. Sie führen zumindest zwei Abteilungen (eine davon jedenfalls für Innere Medizin) und stellen eine ambulante chirurgische bzw. unfallchirurgische Basisversorgung sicher.
Schwerpunkt-Krankenanstalten übernehmen in den Fach-/ Versorgungsbereichen neben der Grundversorgung in der Regel die Schwerpunktversorgungsfunktion. Sie haben in mehreren Fachbereichen Abteilungen vorzuhalten, u. a. für Anästhesiologie, Frauenheilkunde und Geburtshilfe, HNO, Kinder- und Jugendheilkunde, Neurologie, Orthopädie und Traumatologie, Intensivbehandlung sowie ein Institut für medizinische und chemische Labordiagnostik inkl. fachärztlicher Betreuung.
Zentral-Krankenanstalten führen grundsätzlich in allen Fachbereichen Abteilungen und decken darin jeweils das gesamte fachbereichsspezifische Leistungsspektrum ab.
Es ist möglich, Krankenanstalten mit mehreren Standorten als Einheit zu führen (z. b. UK St. Pölten Standort Lilienfeld).
Weitere für die akutstationäre und tagesklinische/tagesambulante Versorgung relevante Krankenanstalten sind:
Sonderkrankenanstalten für Personen mit bestimmten Krankheiten oder für Personen bestimmter Altersstufen oder für bestimmte Zwecke (z.B. Kinderspital, Unfallkrankenhaus),
Sanatorien (oder Privatkrankenanstalten) erfüllen durch ihre besondere Ausstattung höhere Ansprüche hinsichtlich Verpflegung und Unterbringung und spielen in der Akutversorgung keine Rolle
Schnittstellen zur Bevölkerung: Notaufnahmen et al.#
Notfallmedizinische Einrichtungen werden häufig direkt von der Bevölkerung aufgesucht. Dies passiert häufig über Notaufnahmen oder Spezialambulanzen. Die Terminologien und Organisationsformen unterscheiden sich international, national und auch regional oft erheblich. Der Großteil der Fälle wird in Österreich über Fachambulanzen bzw. Allgemeinmediziner abgewickelt, da es kein spezielles Sonderfach für Notfallmedizin gibt.
Aufgrund der Variabilität der Organisation seien hier einige Schlagwörter besprochen:
Medizinisch vs. traumatologisch#
Häufig findet man die Unterteilung von Notfällen oder ungeplanten Konsultationen in “medizinisch” und “traumatologisch”. Traditionell ist das auch durch die unterschiedliche Herangehensweise an das Patientenkollektiv und den daraus resultierenden Workflow begründet. Vereinfacht gesagt, während internistische Krankheitsbilder oft komplex sind, läuft eine typische traumatologische Konsultation nach dem Muster
‘Wo tut es weh?’
Bildgebung
Wundversorgung/Verband/Schienung, Rezept für Analgetikum und ev. Terminvergabe für Wiedervorstellung/Verbandswechsel/Nahtentfernung“
ab. Wichtig ist zu betonen, dass es viele Patienten gibt, die sich nicht so einfach in diese Kategorien einteilen lassen (z. B. Synkope mit Sturz).
Notfallambulanzen#
Notfallambulanzen behandeln meist nicht-traumatologische Notfälle und ungeplante Konsultationen. Häufig sind sie im Wirkungsbereich einer internistischen Abteilung eingerichtet, da der Großteil der Patienten sich mit internistischen Problemen vorstellt. Bei Bedarf werden andere Fachrichtungen konsiliarisch hinzugezogen.
Notfallambulanzen stellen einen Teil der Primärversorgung (Primary Health Care) als allgemeine und direkt zugängliche erste Kontaktstelle für Menschen mit akuten gesundheitlichen Problemen im Sinne einer umfassenden Grundversorgung dar. Ferner bieten sie häufig eine ambulante Leistungserbringung aus den jeweiligen Sonderfachbereichen.
Typische Bezeichnungen für Notfallambulanzen können sein: Notfallambulanz (NFA), Notaufnahme, Rettungsstelle.
Interdisziplinäre Notfallambulanzen#
Diese spezielle Form der Notfallambulanzen sind grundsätzlich darauf ausgelegt, Patienten mit Beschwerden zu behandeln, die unterschiedlichen Fachdisziplinen zugeordnet sind. Problematisch hierbei ist, dass Fachärzte i. d. R. nur innerhalb ihres Fachbereichs kompetent sind und daher eigentlich nur in dessen Rahmen tätig werden dürfen. Da in Österreich kein Sonderfach für Notfallmedizin existiert, erfolgt die Erstbegutachtung häufig durch Allgemeinmediziner. Bei Bedarf werden andere Fachrichtungen konsiliarisch hinzugezogen.
Vorbild für diese interdisziplinären Notfallambulanzen sind die im angloamerikanischen Raum etablierten Emergency Rooms (ER) bzw. A&E Departments (Accidents & Emergencies). Dort übernehmen speziell ausgebildete Emergency Physicians die interdisziplinäre Patientenbetreuung.
Aufnahmestationen#
Dabei handelt es sich um Stationen, welche an Notaufnahmen angeschlossen sind, um Patienten und dem Spital langwierige Aufnahmen auf Regelstationen zu ersparen, wenn nur eine kurzweilige stationäre Behandlung oder Überwachung erforderlich ist. Sie dienen damit der Erst- oder Kurzaufnahme von PatientInnen im Not- oder Akutfall mit festgestellter Anstaltsbedürftigkeit bis zur Übernahme in andere Pflegestationen für längeren Aufenthalt oder Direktentlassung [♛ ÖSG 2017 TXT]. Manchmal kommen solche Aufnahmestationen auch zum Einsatz um Normalstationen ausserhalb der Kernarbeitszeit die zeitintensiven Aufnahmeprozeduren ausserhalb der Regelarbeitszeit zu ersparen.
Schockraum#
Der Begriff Schockraum ist an sich sehr ungenau, jedenfalls hat die Bezeichnung “Schockraum” nichts mit dem Vorhandensein oder Nicht-Vorhandensein eines Schocks zu tun. Es handelt sich dabei um eine Einrichtung, die die Versorgung kritischer, akut vital bedrohter Patienten ermöglicht.
Manchmal wird, je nach Organisation im jeweiligen Haus sowie räumlicher Möglichkeiten, zwischen medizinisch/internistischen und traumatologischen Schockräumen unterschieden. Der Schockraum bietet grundsätzlich die Möglichkeit zur Erstversorgung und Intensivtherapie von vital bedrohten Notfallpatienten, ev. mittels chirurgischer Notfalleingriffe (Setzen von Drainagen, Clamshell-Thorakotomie etc.). Konkrete Beispiele wären:
Erweiterte Atemwegssicherung
Narkose
Intensivtherapie, insbesonders hämodynamische Therapie (Vasopressoren, Massivtransfusion, Gerinnungsmanagement)
erweitertes Monitoring
Point-of-Care-Labor (z. B. erweiterte Blutgasanalyse, Rotations-Thromboelastometrie, …)
Bildgebung: zumindest konventionelles Röntgen und Ultraschall, wünschenswert ist auch eine Möglichkeit zur Computertomographie in räumlicher Nähe
Vornahme von Interventionen (Punktionen, Bülau-Drainagen, …) und kleinerer chirurgischer Eingriffe
Rescue-Operationen, das sind operative Eingriffe, die unmittelbar durchgeführt werden müssen, um Gefahren für Leib und Leben abzuwenden

Fig. 188 Beispiel eines Algorithmus zum Management eines traumatologischen Schockraumpatienten [© Viktoria Schinnerl, UK Krems (KS_AN_380) ℓ MfG]#
Besondere Bereiche#
Spezielle Krankheitsbilder oder Zustände benötigen mitunter spezialisierte Versorgungseinheiten. Darunter fallen:
Koronarangiographie-Labor (“Herzkatheter”)
Stroke Unit: An neurologischen Abteilungen etablierte Einheiten zur Behandlung von akuten Schlaganfällen mit der Möglichkeit zur Differenzierung von hämorrhagischen und ischämischen Insulten (Bildgebung), Lyse und interventionellen Techniken, sowie einer Überwachungsstation
Intensivüberwachungsbereiche
Intensivbehandlungsbereiche (“Intensivstationen”)
Neonatologische Intensivstationen
Schwerbrandverletzten-Versorgung
Die Kapazitätsvorhaltung für diese Spezialeinheiten stellen die Länder und Spitalsträger vor große Herausforderungen. Zur Sicherstellung der Abstimmung für die Ressourcen- und Leistungsangebotsplanung ausgewählter hochspezialisierter komplexer Leistungen hat eine überregionale Versorgung zu erfolgen. Häufig werden Versorgungsnetzwerke etabliert, um die Ressourcen überregional nutzen und Behandlungspfade harmonisieren zu können. Dies bedingt häufig jedoch auch Transferierungen von Patienten von Häusern der Regelversorgung hin zu Häusern mit einem breiteren Leistungsangebot (Schwerpunkt- und Zentralkrankenhäuser).
Sehr spezielle Zentren werden im Rahmen der überregionalen Versorgungsplanung im österreichischen Strukturplan Gesundheit (♛ ÖSG 2017 TXT) geregelt. In der Notfallmedizin betrifft dies die Schwerbrandverletzten-Versorgung sowie die hochkontagiösen lebensbedrohlichen Erkrankungen (Sonderisolierstation).
Beispiel: Myokardinfarktnetzwerk in Niederösterreich#
Das Infarkt-Netzwerk in Niederösterreich startete im Jahr 2005 als Zusammenschluss der Katheterzentren in Krems, Waidhofen an der Ybbs und St. Pölten (umfassend das Mostviertel, Waldviertel, Weinviertel und den Zentralraum Niederösterreichs) mit dem Ziel einer flächendeckenden und durchgehenden Versorgung für Infarktpatienten. Dies beinhaltet einerseits eine direkte Anfahrt eines Katheterzentrums, andererseits eine standardisierte, Guideline-konforme präklinische Versorgung, sodass Infarktpatienten nach einem einheitlichen Schema behandelt und vorbereitet in einem Katheterzentrum ankommen. Vor dem Start des Infarkt-Netzwerkes wurden Infarktpatienten in ihr Heimatspital gebracht, diagnostiziert und danach weiter in ein Katheterzentrum transferiert. Dadurch kam es zu beträchtlichen Zeitverzögerungen bis eine kausale Therapie gestartet wurde.
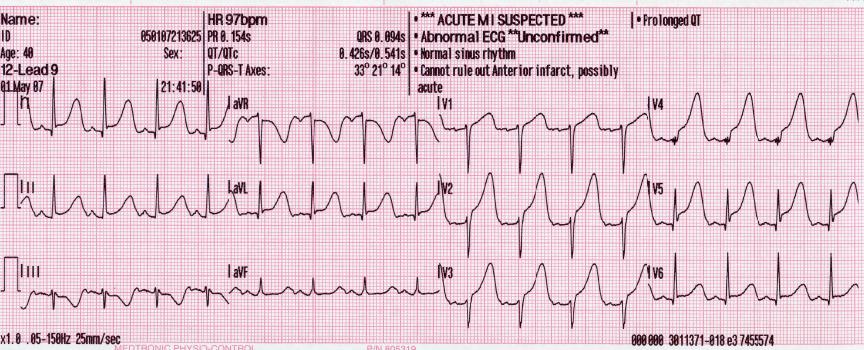
Fig. 189 Ein Fall für den Herzkatheter.#
Eine Auswertung von Daten zwischen 2006 und 2016 von 🗎 Mayr 2019 zeigt, dass sich in diesem Zeitraum die durchschnittliche Zeit vom ersten EKG am Patienten bis zur ersten Dehnung (“Time to balloon”) im Katheterzentrum von 2006 noch 153 Minuten auf nur mehr 92 Minuten in 2010 reduziert hat. Während 2006 die Primärtransporte in ein Katheterzentrum noch bei 51 Prozent lagen, wurden im Verlauf 90 Prozent der Patienten direkt in ein Katheterzentrum gebracht. Auch die Guideline-konforme Behandlung im Notarztwagen mit Blutverdünnung, Plättchenhemmung und medikamentöser Behandlung, konnte auf 94 Prozent gesteigert werden. Die Ein-Jahres-Mortalität der Patienten lag zu Beginn des Netzwerks bei 8,7 % und sank auf 4,3 %. Die kardiovaskuläre Mortalität sank von 7,8 % auf 3,8 %, während die Mortalität bei primärer PCI von 4,7 % auf 2,8 % sank. Die Auswirkungen von
verbesserter Transportlogistik,
Guideline-konformer präklinischer Behandlung und
vermehrter primärer PCI
im Infarkt-Netzwerk waren damit äußerst positiv. 🗎 Mayr 2019 In einer Untersuchung im Jahr 2018 konnte ferner gezeigt werden, dass das Myokardinfarktnetzwerk Niederösterreich so gestaltet ist, dass der sozioökonomische Status auf das Outcome keinen Einfluss hat 🗎 Goerg 2018.