6.7. Ⓒ Kreislauf (Circulation) und Schnelle Trauma-Untersuchung (STU)#
Unter Punkt Ⓒ wird der Kreislauf beurteilt. Ziel ist die rasche Erkennung von Perfusionsstörungen, insbesondere eines Schocks oder einer relevanten Blutung. Die Beurteilung, diagnostischen Möglichkeiten und Fragestellungen sind kontextabhängig, d. h. in welchem Behandlungsstadium bzw. in welchem Setting man sich befindet (Ersthelfer, Rettungsdienst, innerklinisch, intensivmedizinisch).
6.7.1. Klinische und Basis-Beurteilung#
Die klinische Beurteilung des Kreislaufs fokussiert sich im Wesentlichen auf die drei Erfolgsorgane des Kreislaufs, deren Funktion mit einfachen Mitteln gut wahrnehmbar ist, nämlich:
Haut
Hirn → Neurologische Funktion
Niere → Diurese
- Hautbefund
Die Hautfarbe (blass, livide, marmoriert) sowie die Hauttemperatur (kalt, warm) geben Hinweise auf die periphere Durchblutung. Eine kalte, blasse Haut spricht für eine zentrale Kreislaufzentralisation, während eine warme Haut z. B. bei distributiven Schockformen auftreten kann.
- Schweiß
Kaltschweißigkeit ist ein Ausdruck sympathischer Aktivierung und tritt typischerweise bei Schockzuständen auf.
- Rekapillarisierungszeit
Die Rekap-Zeit beschreibt die Zeit bis zur Wiederauffüllung kapillärer Gefäße nach Druck auf die Haut. Es wird ein leichter Druck auf das Nagelende ausgeübt bis das Nagelbett weiß ist, dann lässt man los und beurteilt wann das Nagelbett wieder rosig ist. Eine verlängerte Rekap-Zeit (> 2 s) weist auf eine gestörte periphere Perfusion hin.
- Puls
Das Herz schlägt beim Erwachsenen mit einer Pulsfrequenz (PF) von 60—100 / min. Bei Belastung kann die Herzfrequenz beträchtlich gesteigert werden. Durch die Pumpfunktion des Herzens entsteht der arterielle Blutdruck. Die Pulsfrequenz ist alters- und belastungsabhängig. Bei der Beurteilung der Herzfrequenz muss daher immer an die Umstände (Ruhe, Belastung, …) und an den Erregungszustand des Patienten gedacht werden! Die Werte beziehen sich auf den Erwachsenen in Ruhe:
Normbereich: 60—100 / min
Bradykardie: HF ↓
Tachykardie: HF ↑
Die Pulsmessung erlaubt die Beurteilung von Frequenz, Rhythmus und Qualität (kräftig, schwach, fadenförmig). Ein schneller, schwacher Puls kann ein Hinweis auf einen Volumenmangel oder Schock sein.
Sie erfolgt beim Erwachsenen häufig an der A. radialis am Handgelenk, alternativ an der A. brachialis oder an den zentralen Arterien (A. carotis, A. femoralis.). Bei Kleinkindern ist die Palpation an der A. radialis häufig nicht zielführend.
Allein das Vorhandensein eines tastbaren peripheren Pulses kann eine wichtige Information sein (“periphere Pulse gut / schlecht / nicht tastbar”)
- Neurologie und Kreislauf
Eine verminderte Vigilanz kann Ausdruck einer zerebralen Minderperfusion sein. Neurologische Auffälligkeiten sind daher immer auch im Kontext der Kreislaufsituation zu beurteilen.
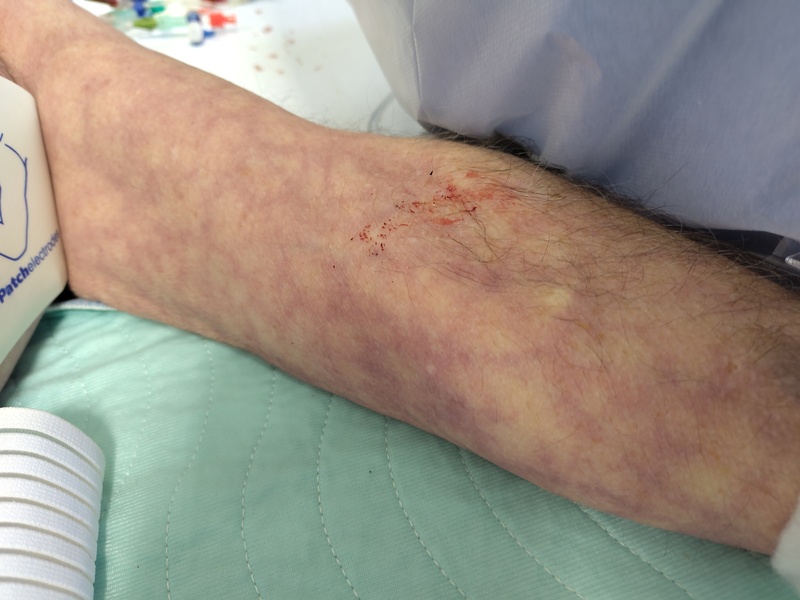
Fig. 87 Marmoriertes Hautkolorit bei einem Patienten im ausgeprägte septischen Schock#
[© GaSe ℓ CC BY-SA 4.0]
6.7.2. Einfache Diagnostik#
Die einfache Diagnostik ergänzt die klinische Beurteilung durch apparative Verfahren und strukturiertes Vorgehen bei Trauma.
- Puls mittels Pulsoxymetrie
Die Pulsmessung kann apparativ durch die Pulsoxymetrie ergänzt werden.
- Nicht-invasive Blutdruckmessung (NIBP)
Die nicht-invasive Blutdruckmessung (NIBP) mittels Blutdruckmanschette (Blutdruckmessung nach Riva-Rocci: RR) ermöglicht eine einfache und kostengünstige Messung des Blutdrucks. Doch Vorsicht: Der Blutdruck ist kein verlässlicher Parameter für die Kreislaufsituation.
- Schnelle Trauma-Untersuchung (
STU) Liegt ein Verdacht auf ein Trauma vor, wird eine schnelle Traumauntersuchung durchgeführt. Ziel ist das rasche Erkennen akut lebensgefährlicher Verletzungen, insbesondere relevanter Blutungsquellen und zentralnervöser Schäden. Die Untersuchung beschränkt sich auf die wichtigsten Körperregionen und erfolgt durch Inspektion und Palpation:
Kopf inkl. Mund, Nase, Ohren,
Hals,
Thorax (inkl. Atemprobe: Bei der Einatmung wird mit den flachen Händen gegen den Brustkorb gedrückt. Dadurch können Hinweise auf mechanisch bedingte Atemstörungen gewonnen werden, z. B. bei Serienrippenfrakturen),
Bauch,
Becken,
Oberschenkel und
Rücken (evtl. erst beim Umlagern auf eine Schaufeltrage oder ein Spine Board).
Es muss aber bedacht werden, dass auch kleine Verletzungen aufgrund von zugrundeliegenden Erkrankungen entstehen, oder Folgeverletzungen vorliegen können!
Neugeborenes |
Säugling |
Kleinkind |
Schulkind |
Jugendlicher |
Erwachsener |
||
|---|---|---|---|---|---|---|---|
RRsys |
75 |
80—90 |
95 |
100—110 |
120 |
100—140 |
mm Hg |
HF |
140—180 |
110—160 |
95—140 |
80—120 |
60—100 |
60—100 |
/ min |
Exkurs: Über den Blutdruckwert#
Der Blutdruck ist ebenfalls alters- und belastungsabhängig. Bei der Beurteilung des Blutdrucks muss daher immer an die Umstände (Ruhe, Belastung, …) und an den Erregungszustand des Patienten gedacht werden! Die Werte beziehen sich auf den Erwachsenen in Ruhe:
Normbereich: zwischen 90 / 60 und 140 / 90 mm Hg
Hypotonie: RR ↓
Hypertonie: RR ↑
Eine Hypertonie ist zwar eine dauerhaft behandlungsbedürftige Erkrankung, aber nicht automatisch im Akutfall von Bedeutung. Die Patienten sind normalerweise an ihren erhöhten Blutdruck gewöhnt und haben keine Beschwerden. In der Regel stellen sich erst bei einer plötzlichen Erhöhung Symptome ein. Äußere Einflüsse haben außerdem einen großen Einfluss auf den Blutdruck, sodass dieser auch erhöht sein kann, ohne dass hierfür eine Erkrankung vorliegt. Der untere Normbereich ist individuell unterschiedlich, insbesondere bei schlanken oder chronisch hypotensiven Patienten sind systolische Werte um 90 mm Hg möglich. Bei der Interpretation des Wertes muss daher immer bedacht werden:
Geschlecht
Zustand des Patienten
Schmerzen
Der sonst übliche Blutdruck des Patienten (erfragen, Blutdruckprotokoll)
Der Verlauf des Blutdruckes während der Behandlung (Traumapatienten!)
Der Erregungszustand des Patienten (Nervosität, …).
Beispiel
Ein 65-jähriger, männlicher Patient klagt über Schwindelgefühl, es wird ein Blutdruck von 155 / 95 mm Hg gemessen.
Im Blutdruckprotokoll finden sich die Einträge der vergangenen vier Tage:
170 / 110, 140 / 115, 175 / 113, 183 / 112, …
Der Blutdruck ist für den Patienten zu niedrig, der Körper ist auf eine so plötzliche Umstellung nicht vorbereitet gewesen. Durch das Anamnesegespräch erfahren sie, dass er heute das erste Mal einen “Nitro-Spray” verwendet hat. Sie vermerken dies am Einsatzprotokoll. Im Krankenhaus erfahren Sie, dass wahrscheinlich eine Überdosierung dieses Medikaments die Ursache dieses Blutdruckabfalls war. → Obwohl der Patient laut Lehrbuch einen “schönen” Blutdruck hatte, war dieser dennoch zu niedrig!
Beispiel
Ein 56-jähriger Patient klagt über starke kolikartige Schmerzen im linken Unterbauch. Sie messen einen Blutdruck von 155 / 95 mm Hg. Der Patient kennt seinen “gewöhnlichen” Blutdruck nicht.
Der Blutdruck ist laut Lehrbuch erhöht, aber dies ist erklärbar durch die starken Schmerzen und den damit verbundenen Erregungszustand. Die Beschwerden stehen wahrscheinlich in keinem ursächlichen Zusammenhang mit dem Blutdruck.
Beispiel
Eine 50-jährige Patientin hat Nasenbluten. Sie messen einen Blutdruck von 220 / 120 mm Hg. Auf Nachfrage gibt sie an etwas Kopfsschmerzen zu haben, und etwas schwindlig sei sie auch.*
Der Blutdruck ist sehr stark erhöht, außerdem zeigt die Patientin Zeichen einer hypertensiven Krise (Nasenbluten, Kopfweh, Schwindel). Hier ist der erhöhte Blutdruck Ursache für die Beschwerden und muss mittels Medikamenten unbedingt gesenkt werden.
6.7.3. Fortgeschrittene Diagnostik#
Die fortgeschrittene Diagnostik erlaubt eine differenzierte Beurteilung der Hämodynamik und Organperfusion.
- EKG
Das Elektrokardiogramm (EKG) erfasst die elektrische Aktivität des Herzens und erlaubt Rückschlüsse auf Rhythmus, Erregungsbildung und Erregungsleitung. Dabei ist zu beachten, dass das EKG ausschließlich die elektrische Aktivität darstellt und keine direkte Aussage über die mechanische Pumpfunktion erlaubt (elektromechanische Entkopplung möglich).
Standardmäßig erfolgt die Ableitung über Extremitätenableitungen (Einthoven I–III, Goldberger aVR, aVL, aVF), zur lokalisierten Diagnostik auch über die Brustwandableitungen (V1–V6). Dadurch ist eine räumliche Zuordnung von Erregungsausbreitung und Pathologien möglich.
Das EKG ermöglicht im Rahmen der Rhythmusdiagnostik die Beurteilung von Herzfrequenz und Rhythmus (z. B. Sinusrhythmus, Vorhofflimmern, Tachy- und Bradyarrhythmien) sowie die Erkennung von Leitungsstörungen (AV-Block, Schenkelblock).
Weiters erlauben Veränderungen der ST-Strecke und der T-Welle Hinweise auf myokardiale Ischämien oder Infarkte (Ischämie- und Infarktdiagnostik). Die Lokalisation ist anhand der betroffenen Ableitungen möglich (z. B. anterior, inferior, lateral).
Ebenso können Hinweise auf Elektrolytstörungen (z. B. Hyperkaliämie), Hypertrophiezeichen oder Belastung des rechten Herzens (z. B. bei Lungenembolie) erkannt werden. Auch indirekte Zeichen hämodynamischer Störungen (z. B. Tachykardie als Schockzeichen) sind erfassbar.
Details: ☞ EKG
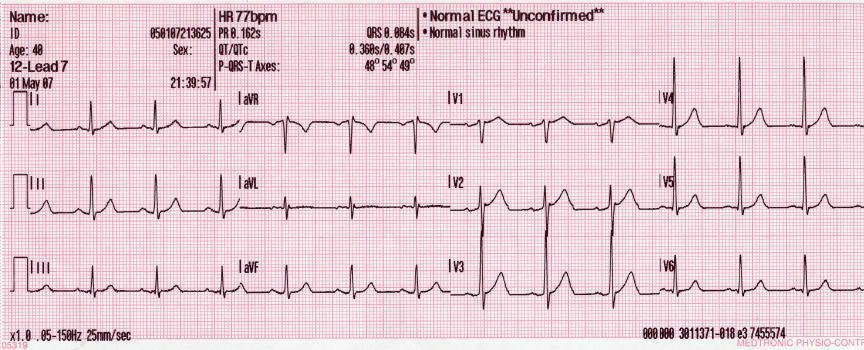
Fig. 88 EKG: Normaler Sinusrhythmus#
© WMC: Glenlarson, ℓ PD
- Blutdruck
Die invasive arterielle Blutdruckmessung (IABP) ermöglicht eine kontinuierliche und präzise Erfassung des arteriellen Blutdrucks und ist Voraussetzung für Methoden der Pulskonturanalyse. Hierbei können dynamische Parameter wie die Schlagvolumenvariation (SVV), die Pulsdruckvariation (PPV) sowie die systolische Druckvariation (SPV) bestimmt werden. Diese erlauben unter kontrollierter Beatmung Rückschlüsse auf die Volumenreagibilität des Patienten und können zur Steuerung der Volumentherapie herangezogen werden.
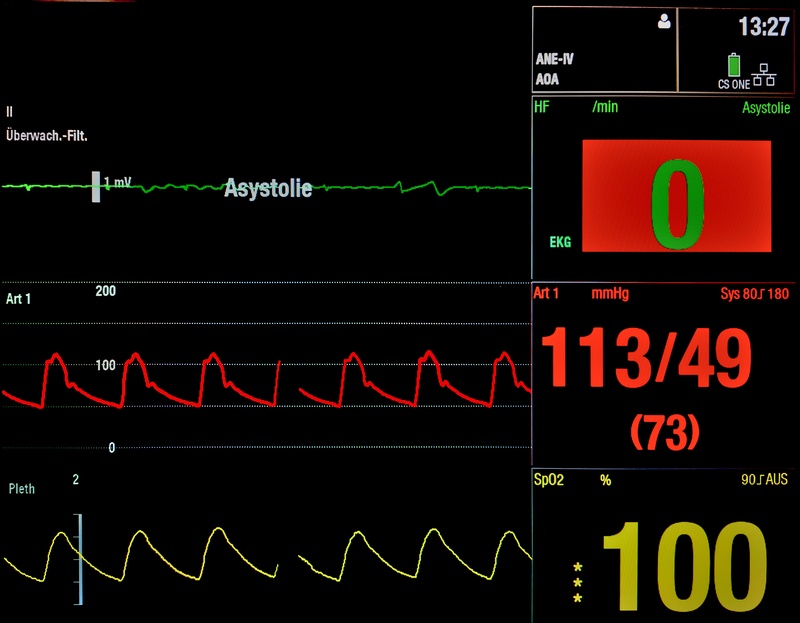
Fig. 89 Niedervoltage-EKG, welches fälschlicherweise als “Asystolie” interpretiert wird.#
Beachte die arterielle Druck- und Pulsoxymetriekurve als Zeichen eines Herzauswurfs, welcher nicht mit einer Asystolie vereinbar ist.
[© GaSe ℓ CC BY-SA 4.0]
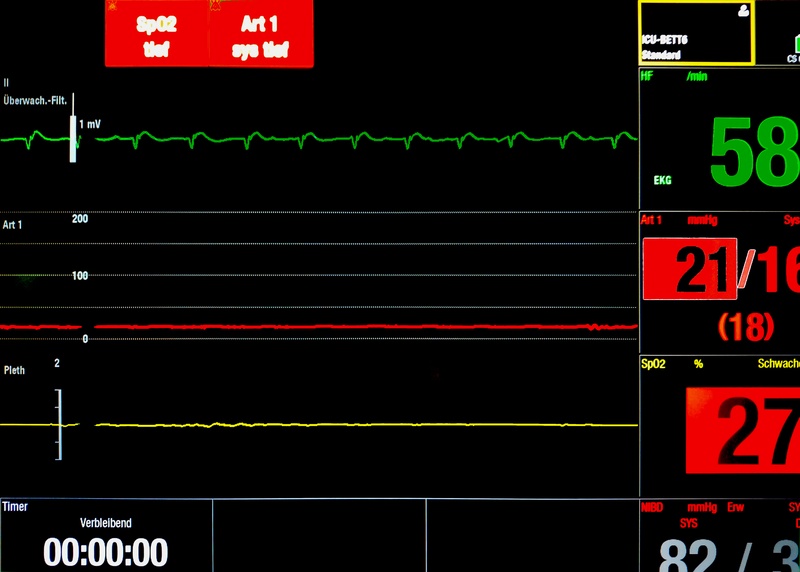
Fig. 90 Pulslose Elektrische Aktivität.#
(Das arterielle Drucksystem und die Pulsoxymetrie ist korrekt angelegt.)
[© GaSe ℓ CC BY-SA 4.0]
- Blutgasanalyse
Die Blutgasanalyse erlaubt neben der Beurteilung des Säure-Basen-Haushalts die Bestimmung des Laktats als Marker einer Gewebehypoxie (“virtuelles Kreislauf-Erfolgsorgan”).
- Echokardiographie
Die Echokardiographie ermöglicht eine unmittelbare Beurteilung der kardialen Funktion. Im 4-Kammer-Blick können Füllungszustand und mögliche Dilatationen („Ballonierung“) beurteilt werden. Sie erlaubt die Diagnostik von Perikardergüssen und Klappenvitien. Die Inotropie kann anhand von Wandbewegungsstörungen und der Ejektionsfraktion (EF) abgeschätzt werden.
Details: ☞ Echokardiographie
- Bilanzierung
Als Bilanzierung versteht man das Monitoring von Flüssigkeitszufuhr und -ausfuhr, einschließlich der Diurese sowie weiterer Verluste (z. B. Drainagen, Blutung).
Insbesondere die Diurese ist ein sensitiver Parameter der Organperfusion: Eine Oligurie (verminderte Urinproduktion) oder Anurie (fehlende Urinproduktion) kann auf eine relevante Minderperfusion der Niere oder ein akutes Nierenversagen hinweisen. Sie ist häufig ein frühes Zeichen kompensatorischer Mechanismen im Rahmen einer Kreislaufinsuffizienz (z. B. Sympathikusaktivierung, RAAS).
Die Beurteilung der Diurese ist abhängig vom Setting: Mit liegendem Harnkatheter ist eine kontinuierliche und exakte Quantifizierung der Urinausscheidung möglich. Ohne Harnkatheter erfolgt die Einschätzung lediglich orientierend (z. B. Miktionsfrequenz, geschätzte Urinmenge) und ist deutlich ungenauer.
Die Diurese ist stets im klinischen Kontext zu interpretieren und wird durch Volumenstatus, Kreislaufsituation und Medikation beeinflusst.
6.7.4. Intensivmedizinische Diagnostik#
Auf intensivmedizinischem Niveau kann eine erweiterte hämodynamische Überwachung zur gezielten Therapieplanung erfolgen. Das heißt jedoch nicht, dass sie auch erfolgen soll: Ohne konkrete Fragestellung sind zusätzliche Invasivitäten zum erweiterten hämodynamischen Monitoring nicht vertretbar. Eine Risiko-Nutzen-Analyse ist unbedingt notwendig.
Primum non nocere.
—Grundsatz, der auch für das hämodynamische Monitoring gilt.
- Hämodynamisches Monitoring
Der Einsatz erweiterter Verfahren erfolgt zielgerichtet anhand der klinischen Fragestellung unter Berücksichtigung einer Nutzen-Risiko-Abwägung.
- Herzzeitvolumen
Die Messung des Cardiac Output (CO) erlaubt eine direkte Beurteilung der Pumpfunktion des Herzens. Verfahren zur kontinuierlichen CO-Messung sind z. B. PICCO™, Vigileo™ oder FloTrac™.
- Pulmonalarterienkatheter
Der Pulmonalarterienkatheter (Swan-Ganz-Katheter) ermöglicht eine umfassende hämodynamische Analyse durch direkte Messung intrakardialer und pulmonaler Drücke.
Dadurch ermöglicht er die differenzierte Beurteilung von Vorlast, Nachlast, Pumpfunktion und Oxygenierungsstatus und dient der gezielten Therapie hämodynamischer Störungen, birgt aber auch sehr große Risiken in der Anwendung.
Details: ☞ Pulmonalarterienkatheter (PAC)
- Gewebeoxygenierung
Verfahren wie die Nahinfrarotspektroskopie (NIRS) ermöglichen die nicht-invasive, kontinuierliche Messung der regionalen Gewebeoxygenierung (rSO₂).
Gemessen wird die Sauerstoffsättigung des Hämoglobins im mikrovaskulären Kompartiment (arteriell, kapillär und überwiegend venös). Die Werte reflektieren damit das Gleichgewicht zwischen Sauerstoffangebot und -verbrauch im Gewebe.
Die NIRS wird vor allem zerebral oder peripher eingesetzt und erlaubt die frühzeitige Detektion von Perfusionsstörungen, auch bei scheinbar stabilen makrohämodynamischen Parametern. Absolute Grenzwerte sind nur eingeschränkt aussagekräftig, entscheidend ist der Verlauf im individuellen Kontext.
- Mikrozirkulation
Die Auflichtmikroskopie (z. B. Sidestream Dark Field, Incident Dark Field Imaging) ermöglicht die direkte Visualisierung der Mikrozirkulation, typischerweise sublingual.
Beurteilt werden Kapillardichte, Flussverhalten und Perfusionsmuster der kleinsten Gefäße. Dadurch können Störungen der Gewebeperfusion erkannt werden, die in makrohämodynamischen Parametern (z. B. Blutdruck, Herzzeitvolumen) nicht zwingend sichtbar sind.
Die Methode ist vor allem in der Forschung und spezialisierten Intensivmedizin etabliert und dient der differenzierten Beurteilung von Schockzuständen und deren Therapieeffekten.
6.7.5. Maßnahmen#
Die Maßnahmen zielen auf die Sicherstellung einer ausreichenden Organperfusion sowie die Behandlung der zugrunde liegenden Ursache ab.
- Allgemeine Maßnahmen
Ggfs. Wirbelsäulenimmobilisation.
Lagerung: Abhängig von der Ursache, z. B.:
Beine hoch (Hypovolämie)
Oberkörper hoch (Volumenüberlastung)
- Blutstillung
Eine aktive Blutstillung hat bei traumatischen Blutungen höchste Priorität.
- Pharmakologische Therapie
Die pharmakologische Therapie richtet sich nach der zugrunde liegenden Ursache; ein universelles „Kreislauf gut“-Medikament existiert nicht.
Die Volumengabe dient der Korrektur eines intravasalen Volumenmangels (vermindertes Preload). Vasopressoren werden zur Stabilisierung des Gefäßtonus eingesetzt (verminderter systemisch-vaskulärer Widerstand). Inotropika verbessern die kardiale Kontraktilität bei eingeschränkter Pumpfunktion.