Konventionelle endotracheale Intubation (oral)#
Bei der endotrachealen Intubation (ETI) wird ein Beatmungsschlauch (Endotracheltubus) über den Mund (seltener über die Nase) durch den Rachen und den Kehlkopf in die Luftröhre eingeführt. Er ermöglicht die Beatmung des Patienten (auch mit hohen Beatmungsdrücken) bei gleichzeitigem Freihalten des Atemweges und bietet den bestmöglichen Aspirationsschutz.
Indikationen#
Atemwegssicherung bei aspirationsgefährdeten Patienten
langdauernde Überdruckbeatmung
hohe Beatmungsdrücke, hoher Peep, hoher Beatmungsaufwand
Allgemeinnarkose (Beispiele):
nicht nüchterne Patienten, Patienten und Eingriffe mit erhöhter Aspirationsgefahr
lange Eingriffe
laparoskopische Eingriffe
intrathorakale Eingriffe
großzügige Indikationsstellung bei abdominellen Eingriffen
Bauch-, Seitenlagerung etc.
Single-Lung-Ventilation
Komplikationen#
Vagusreiz: Bradykardie bis hin zur Asystolie
Zahnschäden
Heiserkeit, Stimmbandschäden (Ödem, Hämatom, Riss, Nervenläsionen)
Larynxschäden: (Larynxödem, Schleimhautläsionen, Aryknorpelluxation, Quetschung der Epiglottis)
Laryngospasmus, Bronchospasmus
Lokale Verletzungen: Schleimhaut, Quetschungen an Lippen und Zunge
Verletzungen von bekannten oder unerwarteten Raumforderungen, Blutungen
Trachea: Perforation, Tracheal- und Bronchialverletzungen
HWS-Verletzungen (Lagerung!)
Fehlintubation:
(unerkannte) oesophageale Intubation
zu tiefe, einseitige Intubation
Aspiration
Chronisch:
Ulzerationen, Tracheomalazie (Cuffdruck!), Strikturen, Trachealstenosen
Durchführung einer konventionellen endotrachealen Intubation#
Auswahl der Strategie: Nüchtern vs. nicht-nüchtern#
Rapid Sequence Induction (“Schnelleinleitung”) beim nicht-nüchternen Patienten
Grundsätzlich unterscheidet man bei der Durchführung die ETI beim nüchternen und beim nicht-nüchternen Patienten.
ETI beim nüchternen Patienten#
Beim nüchternen Patienten kann die Narkoseeinleitung und anschließende Atemwegssicherung ohne Zeitstress durchgeführt werden. Entscheidend ist, dass nach der Narkoseeinleitung bis zur Intubation eine suffiziente Beatmung, i. d. R. eine Maskenbeatmung, möglich ist.
Material und Personal#
Das Laryngoskop besteht aus:
Spatel: gebogen oder gerade; Größen Fig.0—4
Handgriff mit Batterien
Es gibt Warm- und Kaltlichtlaryngoskope. Bei Warmlichtlarynkoskopen befindet sich die Lichtquelle am Spatel, bei Kaltlichtlaryngoskopen im Handgriff, das Licht wird über eine Fiberoptik in den Spatel geleitet. Daher muss darauf geachtet werden, dass die Spatel mit dem Griff zusammenpassen! Bei Kaltlichtsystemen gibt es außerdem unterschiedliche Steckverbindungen!

Fig. 19 Laryngoskop#
Endotrachealtuben gibt es in vielen verschiedenen Arten und verschiedenen Größen. Die Größe wird mittels Innendurchmesser in Millimeter angegeben. Beispiele für verschiedene Tuben-Typen sind:
Der Standardtubus ist ein an beiden Enden geöffneter, gekrümmter Kunststoffschlauch. Oberhalb der patientennahen Öffnung befindet sich eine Manschette (Cuff) zum Abdichten des Tubus in der Trachea. Mittels eines dünnen, im Tubus verlaufenden Lumens, kann dieser aufgeblasen und abgelassen werden. Häufig finden sich auch Markierungen, die bei der Abschätzung der korrekten Tubustiefe helfen sollen. Am anderen, patientenfernen, Ende befindet sich ein normiertes Verbindungsstück zum Anschluss an einen Beatmungsbeutel oder ein Beatmungsgerät.
Tuben ohne Cuff kommen manchmal bei Kleinkindern zum Einsatz.
Tuben mit Absaugung: Diese verfügen über ein separates Lumen, welches oberhalb des Cuffs endet und das Absaugen von Skreten ermöglicht. Dies soll die Aspiration durch Cuff-Leckagen verringern. Deratige Tuben kommen vor allem bei längerer Beatmungsdauer (Intensivstation) zum Einsatz.
Lasertuben sind unempfindlich gegen Laserstrahlen und werden mittels Flüssigkeit gecufft.
Spiraltuben sind mit einer Metallspirale in der Tubuswand armiert, welche sie sehr flexibel macht und vor abknicken schützt. Der große Nachteil ist, dass, wenn ein Patient auf die Spirale beißt, diese den Tubus dauerhaft verschließen kann. Somit sollten Spiraltuben immer mit einem Beißschutz kombiniert werden!
Doppellumentuben verfügen über zwei Lumina, wobei eines bis in den Hauptbronchus eines Lungenflügels vorgeschoben und gecufft wird. Das andere Lumen endet tracheal und wird ebenfalls gecufft. Dadurch können die Lungenflügel getrennt bzw. einseitig beatmet werden (ein Lungenflügel direkt bronchial, der andere indirekt über die Trachea). Diese Tuben werden z. B. in der Thoraxchirurgie im Rahmen der Single-Lung-Ventilation eingesetzt.
Tuben mit besonderer Krümmung kommen dann zum EInsatz, wenn der Beatmungsschlauch nicht kopfwärts abgeleitet werden kann.
Nasaltuben sind speziell geformt.
 Spiraltubus mit Beißschutz
Spiraltubus mit Beißschutz
 Doppellumentubus
Doppellumentubus
Sonstiges
Personal: mind. 2 Personen (Assistenz, Durchführender)
Tubus-Zubehör:
Ev. Führungsdraht (Mandrin): Damit kann ein Tubus nach Wunsch vorgebogen werden
Silikonspray
Cuff-Spritze (mit Luft gefüllte Spritze, je nach Tubus, i. d. R. 10 ml)
Cuffdruckmesser
Beißschutz: Beißkeil oder Guedel-Tubus
Fixationsmaterial (breite Heftpflaster, Mullbinde)
Evtl. Magillzange
Beatmungszubehör:
Beatmungsbeutel inkl. passender Beatmungsmaske, Bakterienfilter und Sauerstoffreservoir
O₂-Versorgung und O₂-Verbindungsschlauch
Evtl. Beatmungsgerät
Absaugeinheit: Keine Intubation ohne Absaugung!
Kapnometrie
Stethoskop
Medikamente für die Narkoseeinleitung und für Behandlung von zu erwartenden Komplikationen (Hypotonie!)
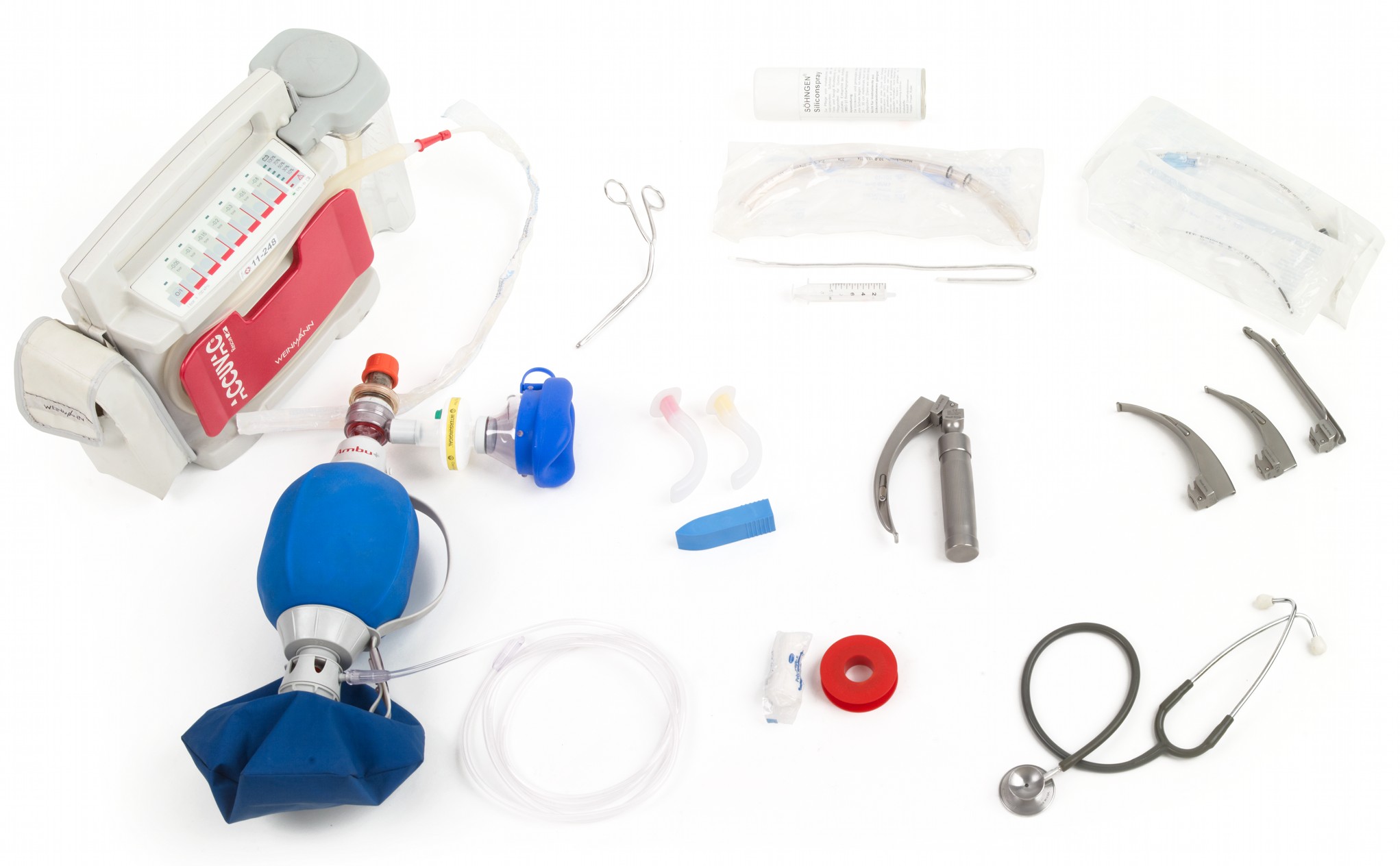
Fig. 21 Zubehör für die endotracheale IntubationAbsaugeinheit mit Absaugkatheter, Magill-Zange, Silikonspray, Tubus, Führungsdraht, Blockerspritze (10 ml), verschiedene Spatel, Laryngoskop, Guedel-Tuben, Beißkeil, Beatmungsbeutel mit Bakterienfilter, Maske und O₂-Line, Fixationsmaterial, Stethoskop#
© Ch. Pallinger ℓ MfG
Durchführung#
Vorbereitung#
Präoxygenieren:
Beim spontan atmenden Patienten: Hochdosierte Sauerstoffgabe über O₂-Maske
Beim nicht-spontan-atmenden Patienten: Je nach Situation evtl. Beatmung mittels Beatmungsbeutel [1]
Laryngoskop vorbereiten
Festlegen von:
Spatelgröße
Tubusgröße (inkl. Backup)
Funktionskontrolle: Laryngoskop (Spatel und Griff) zusammenbauen, Funktionskontrolle (Licht)
Ebenso müssen alle möglicherweise benötigten Spatel (zumindest ± 1 Größe und die entsprechenden gebogenen bzw. geraden Spatel) mit dem vorhandenen Laryngoskopgriff geprüft werden (Lichtquelle bei Warmlichtgeräten, passende Verbindung bei Kaltlichtgeräten)
Tubus vorbereiten:
Verpackung aufschälen, Tubus aber in der Verpackung belassen
Cuff-Dichtigkeit prüfen: testweise aufblasen
Ggfs. Führungsdraht (Mandrin) mit Silikonspray einsprühen und einführen. Die Spitze muss bis zum Tubusende vorgeschoben vorgeschoben werden, darf aber nicht herausragen.
Cuff mit Silikonspray einsprühen
Beatmungsbeutel zusammenbauen und an O₂-Versorgung anschließen
Stethoskop: Funktion prüfen
Absaugungebreitschaft herstellen:
Passenden Absaugkatheter auspacken, anstecken und sauber ablegen
Gerät einschalten
Funktionskontrolle: Saugstärke? Batteriewarnung?
Absaugeinheit und Absaugkatheter muss in Griffweite des Assistenten positioniert werden!
Restliches Material bereitlegen (z. B. in Nierentasse)
Material-Vollständigkeit prüfen
Sauerstoffberieselung einschalten und auf 15 L / min einstellen, Reservoir des Beatmungsbeutels füllen
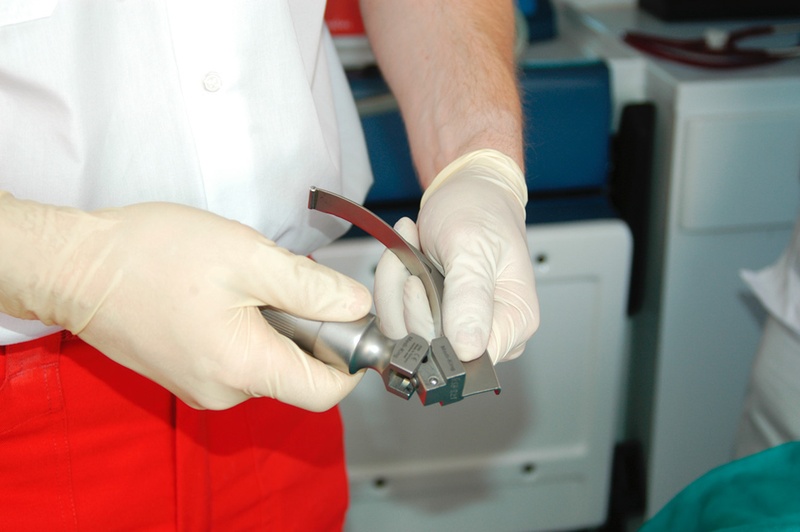 Zusammenbauen des Laryngoskops
Zusammenbauen des Laryngoskops
 Einsprühen des Tubus in der Verpackung
Einsprühen des Tubus in der Verpackung
 Präoxygenierung
Präoxygenierung
Fig. 22 Vorbereitungen zur endotrachealen Intubation [© Michael Motal, Critical Care Club Austria, ℓ MfG]#
Intubation#
Das Zusammenspiel zwischen dem Durchführenden und der Assistenz ist essentiell.
Narkoseeinleitung
Narkoseeinleitung
Injektion der Medikamente in der festgelegten Reihenfolge und Dosierung
Gefahr
Aspiration!
Von jetzt an besteht beim nicht-nüchternen Patienten ein sehr hohes Risiko dass es zu Erbrechen kommen kann, ggfs. muss sofort abgesaugt werden!
Abwarten des Wirkeintritts der Medikamente
Beim nüchternen Patienten: Beatmung
Intubation
Anweisung “Beginn Intubation”
Laryngoskop zureichen: in die linke (!) Hand [2]
Laryngoskop von rechts kommend langsam und unter Sicht einführen, dabei die Zunge nach links verdrängen.
Zielstruktur (Epiglottis) identifizieren.
Evtl. Krikoiddruck: Anweisung “Kehlkopfdruck” (“Krikoiddruck”)
Auf Anweisung: Krikoiddruck durchführen
Gebogener Spatel: Spatelspitze in der Vallecula epiglottica positionieren.
Gerader Spatel: Epiglottis aufladen
Stimmbänder visualisieren: Zug in Achsenrichtung des Handgriffs um den Mundboden anzuheben, die Epiglottis öffnet passiv.
Tubus zureichen: in die rechte (!) Hand
auf Anweisung absaugen
Einführen des Tubus bis die Tubusspitze zwischen die Stimmbänder durchdringt. Wenn die Spitze durch die Stimmritzen durchgetreten ist, muss ggfs. der Mandrin entfernt werden um Verletzungen zu vermeiden.
Ggfs. Anweisung: “Führungsdraht entfernen!”
Ggfs.: Der Führungsdraht wird herausgezogen, dabei am Tubus-Konus Gegenhalten um ein Verrutschen des Tubus zu verhindern, da dieser ragt nur knapp in die Luftröhre hinein!
Tubus bis zur bis zu endgültigen Tiefe einführen und vorübergehend manuell fixieren (fixierende Hand hat Kontakt mit Patientengesicht/-kiefer)
Anweisung “Cuffen”
Cuffen: Cuff mit luftgefüllter Spritze Cuff aufblasen
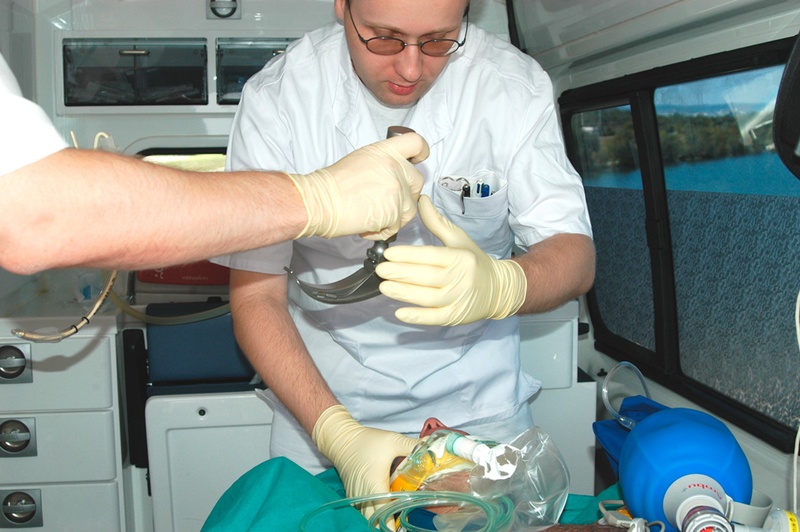 Zureichen des Laryngoskops (linke Hand!)
Zureichen des Laryngoskops (linke Hand!)
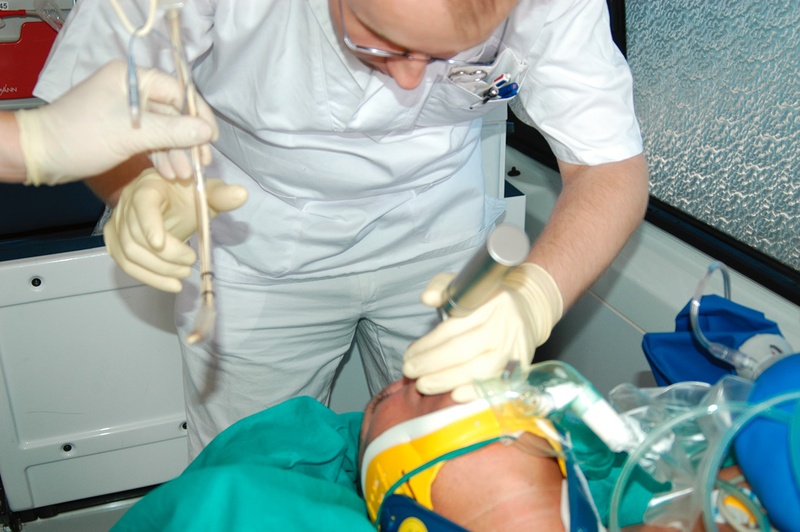 Zureichen des Tubus (rechte Hand!)
Zureichen des Tubus (rechte Hand!)
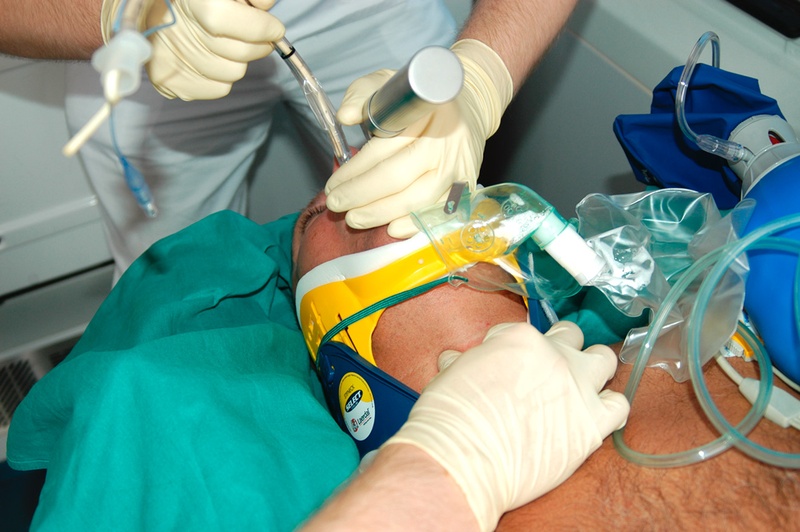 Einführen des Tubus, Assistenz führt auf Anweisung Kehlkopfdruck aus
Einführen des Tubus, Assistenz führt auf Anweisung Kehlkopfdruck aus
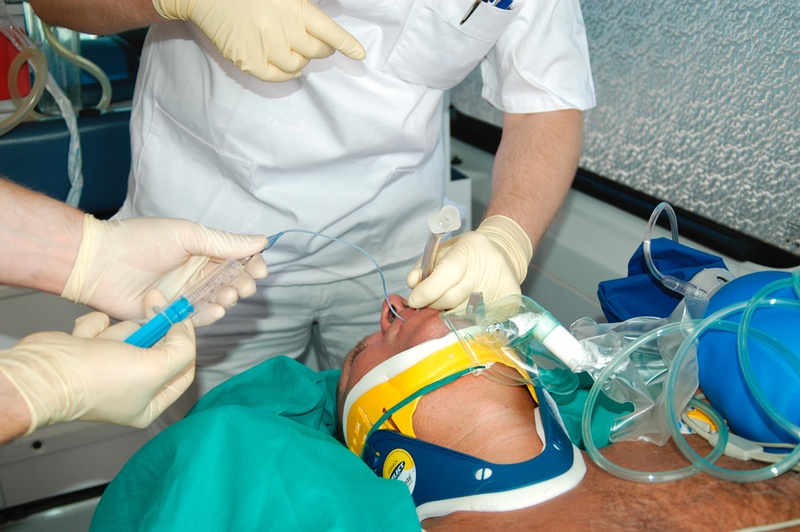 Cuffen nach Entfernung des Führungsdrahtes
Cuffen nach Entfernung des Führungsdrahtes
Fig. 23 Endotracheale Intubation in der Praxis [© Michael Motal, Critical Care Club Austria, ℓ MfG]#
Erfolgskontrolle
Stethoskop dem Durchführenden in die Ohren klemmen
Beatmungsmaske vom Beatmungsbeutel trennen
Kapnometrie und Beatmungsbeutel an Tubus anschließen und halten
Lagekontrolle mittels Auskultation: Auf Anweisung Atemhub verabreichen. Anweisung “Beatmen!”, mind. 3 Atemhübe in Summe, dabei Auskultation durch den Durchführenden:
Magengegend und
beide Lungenflügel
Lagekontrolle mittels Kapnometrie: Kommt ausreichend und anhaltend nach mehreren Beatmungen CO₂ retour?
Lagekontrolle klinisch: Atemexkursionen, Beschlagen des Tubus
Beatmungsbeutel übernehmen
Ggfs. Einführen des Beißkeils oder des Guedel-Tubus und Fixierung des Tubus und des Beißschutzes mittels Mullbinde, Klebestreifen oder speziellen Fixationsmaterialien
Ggfs. Beatmungsgerät einstellen und anschließen
Cuffdruck messen mittels Cuffdruckmesser
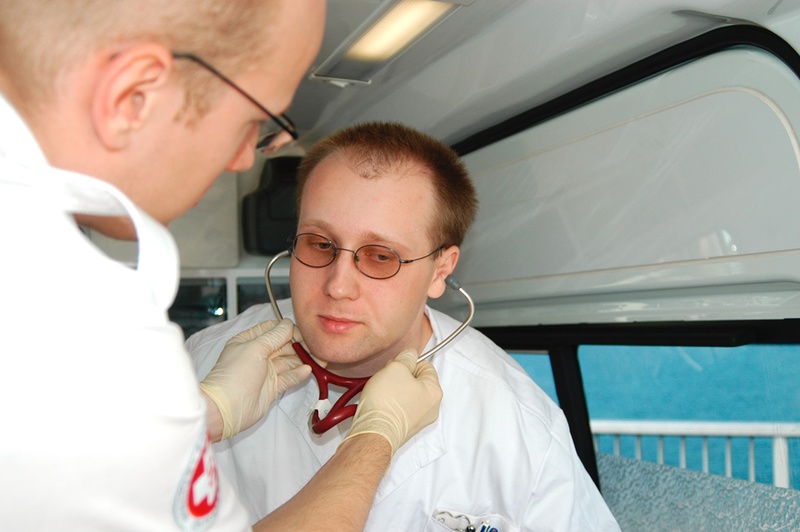 Stethoskop zureichen
Stethoskop zureichen
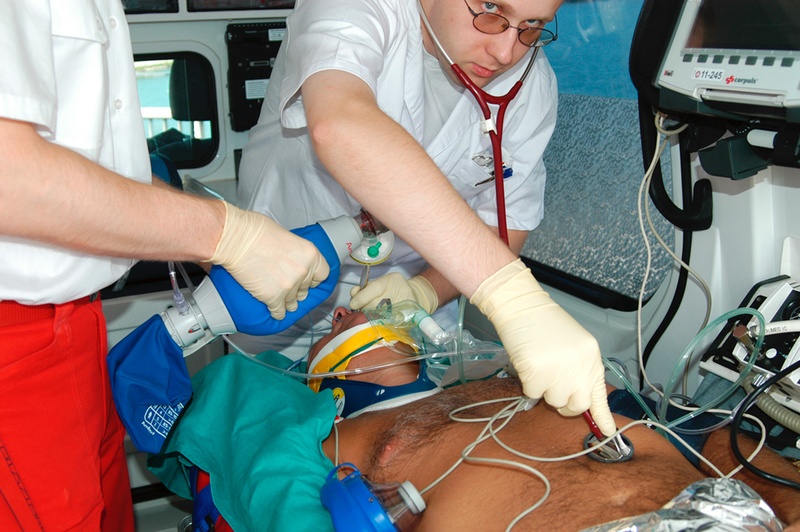 Abhören des Patienten
Abhören des Patienten
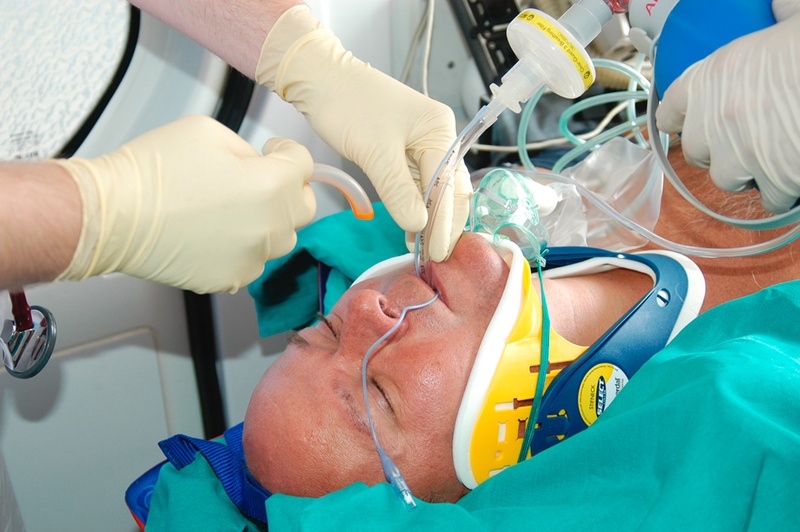 Beißkeil (hier: Guedel-Tubus) einführen
Beißkeil (hier: Guedel-Tubus) einführen
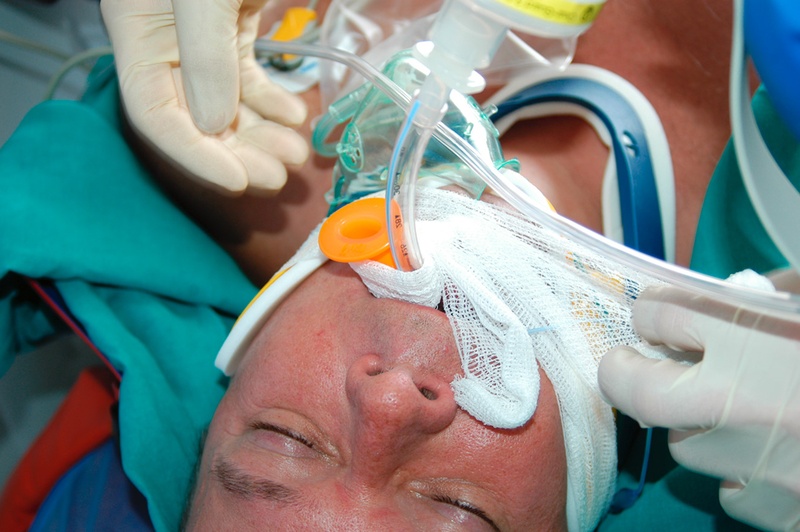 Endgültige Fixierung des Tubus: Bis dahin muss der Tubus manuell fixiert werden!
Endgültige Fixierung des Tubus: Bis dahin muss der Tubus manuell fixiert werden!
 Die Kapnometrie ist wichtig, um die korrekte Lage des Tubus in der Luftröhre zu bestätigen.
Die Kapnometrie ist wichtig, um die korrekte Lage des Tubus in der Luftröhre zu bestätigen.
Fig. 24 Endotracheale Intubation: Erfolgskontrolle [© Michael Motal, Critical Care Club Austria, ℓ MfG]#
Besonderheit: Nasale Intubation#
Die klassische Zugang zur Endotrachealen Intubation erfolgt oral, in bestimmten Situationen kann jedoch auch der nasale Zugang notwendig oder praktisch sein. Es ist die am häufigsten verwendete Methode zur Anästhesie in der Oralchirurgie, da sie ein gutes Operationsfeld für Chirurgen bietet. Am häufigsten wird daher diese Technik für zahnärztliche Eingriffe und intraorale (z. B. Unterkieferrekonstruktionseingriffe oder Unterkieferosteotomien) und oropharyngeale Eingriffe eingesetzt. Weitere Indikationen sind die Sicherung der Atemwege bei Patienten mit fraglicher Stabilität oder schwerer degenerativer Erkrankung der Halswirbelsäule (unter Verwendung der Technik der fieberoptischen Wachintubation), bei Patienten mit intraoralen Raumforderungen oder strukturellen Anomalien sowie bei Patienten mit eingeschränkter Mundöffnung. 🗎 Chauhan 2016
Bei der nasalen Intubation werden spezielle vorgeformte nasale Tuben verwendet. Das eigentliche Einführen des Tubus kann in unterschiedlichen Techniken erfolgen. Häufig wird der fiberoptische Weg gewählt, aber auch die konventionelle Laryngoskopie, bei der der Tubus im Hypopharynx mittels einer Magill-Zange gefasst werden kann, ist nicht unüblich. Im Rahmen der fiberoptischen Wachintubtaion wird auch häufig der nasale Zugangsweg gewählt.