Anlage eines ZVK#
Ein zentraler Venenkatheter (ZVK) ist ein Katheter, der in eine große Vene eingeführt wird und dessen Ende in der V. cava zu liegen kommt. ZVKs werden eingesetzt um einen zuverlässigen Gefäßzugang sicherzustellen oder um Medikamente zu verabreichen, die verdünnt werden müssen, um die Venenschädigung möglichst gering zu halten. Ferner erlaubt der ein ZVK die Messung des zentralvenösen Drucks (ZVD).
Die verwendeten Katheter sind üblicherweise 15–20 cm lang, bestehen aus Silikon oder Polyurethan und haben ein oder mehrere Lumen. Übliche Gefäßzugänge sind die Vena jugularis interna und die Vena subclavia, der Zugang über die Vena femoralis ist grundsätzlich auch möglich, birgt jedoch einige Nachteile (Hygiene, Mobilisierung). Die Auswahl der Punktionsstelle richtet sich nach den patientenindividuellen Risikofaktoren, Vorerkrankungen und geplanten Eingriffen und anderen medizinischen Erfordernissen. Daraus ergeben sich folgende Weisheiten:
Hinweis
Wo steche ich meinen ZVK? Ratschläge für die Praxis:
Vena jugularis interna nicht bei neurochirurgischen Patienten, oder Patienten mit erhöhtem Hirndruck.
Vena subclavia nicht
bei Patienten mit eingeschränkter Gerinnung
wenn keine Möglichkeit zur raschen Entlastung eines Pneumothorax besteht (z.B. im OP aufgrund der Abdeckung)
Punktion nach Möglichkeit auf der Seite eines (drainierten) Pneumothorax bzw. auf der Seite eines thoraxchirurgischen Eingriffs
Punktion nicht im Gebiet von operierten oder gestenteten Gefäßen oder Infektionen
Punktion nicht in thrombosierte Gefäße
Prüfe den Gefäßstatus vor der Entscheidung mittels Ultraschall (Anatomie, Thromben, …?)
Die regelrechte Lage der Katheterspitze (von cranial kommend) befindet sich 2cm vor dem rechten Vorhof (bzw. 3. ICR, nicht tiefer als Carina).
Zugang |
Vorteile |
Nachteile |
|---|---|---|
Vena jugularis interna |
|
|
Vena subclavia |
|
|
Vena femoralis |
|
|
Indikationen#
Venen-reizende Medikamente: parenterale (hyperosmolare) Ernährung, hochdosierte Katecholamine, …
Konstanter, zuverlässiger Fluss notwendig: hochdosierte Katecholamine
schlechter Venenstatus
parallele Gabe von vielen miteinander inkompatiblen Medikamenten
ZVD-Messung
ScvO₂-Messung
Sonderfall großlumiger ZVK (“Hämofiltrationskatheter”):
schnelle Volumengabe
Hämofiltration
Kontraindikationen#
Kontraindikationen für einen zentralen Venenzugang sind immer relativ und hängen von der Dringlichkeit und dem alternativen Venenzugang ab:
Gerinnungsstörungen (relativ, technik- und lokalisationsabhängig)
Lokalisationsabhängig:
Stents
Thrombosen
Gefäßmalformationen
Lokale Infektionen o. ä.
Komplikationen#
Die Gesamtkomplikationsrate bei der Platzierung zentraler Venenkatheter liegt bei etwa 15 % [🗎 McGee 2003, 🗎 Sznajder 1986]. Zu den typischen Komplikationen bei der Platzierung gehören Arterienpunktion, Katheterfehlstellung, Hämato- und Pneumothorax, ventrikuläre Arrhythmien, subkutanes Hämatom. Die Ultraschall-gezielte Punktion kann die Komplikationsrate erheblich senken.
Neben den anlageassoziierten Komplikationen müssen aber auch auf die Komplikationen während der gesamten Verweildauer und bei Entfernung des Katheters bedacht werden.
Pneumothorax
Infektionen
Blutungen
Nervenplexusläsion mit Horner, Phrenicusparese, Plexus-brachialis-Läsion
intraarterielle Anlage
Katheterfehllage
Luftembolie
Nervenschäden
Punktionbedinkte Komplikationen
arterielle Fehlpunktion
Blutung an der Punktionsstelle
postinterventionelle Neuropathie
Pneumothorax
Luftembolie
Katheterbedingte Komplikationen
Katheterassoziierte Blutstrominfektionen (CR-BSI) und katheterassoziierte Sepsis
Thrombophlebitis (venöse Thrombose)
muraler Thrombus
endokardiale oder Klappenvegitationen, Endokarditis
schwere Rhythmusstörungen
Abflusshindernis (ICP!)
Gefahr
Katheterassoziierte Blutstrominfektionen (CR-BSI) sind bekannte Komplikationen dieses Verfahrens und gehen mit erhöhter Morbidität und Mortalität für den Patienten einher. Kritische Risikofaktoren sind die Verweildauer und die Anzahl der Lumina.
Maßnahmen bei arterieller Kanülierung#
Wenn vor Dilatation bemerkt: Kanüle entfernen, Kompression
Wenn nach Dilatation: Katheter an Ort und Stelle belassen und endovaskuläre Behandlung bzw. gefäßchirurgischen Expertenrat einholen.
Anlage#
… am Beispiel am Zugang über die V. iug. interna dext nach 🗎 StatPearls CLP.
Material#
Steriles Basis-Set:
|
|
Steriles ZVK-Material:
|
|
Nicht steril:
|
|
Durchführung#
- Prüfungsrelevanz
☑ Praktikum | ☑ Schriftliche Prüfung | ☐ PJ-Reife | ☐ PJ Tertialprüfung
Beim Zugang über die Vena iugularis interna sollte die Nadel an der Spitze des Dreiecks eingeführt werden, das durch die beiden Köpfe des Musculus sternocleidomastoideus oberhalb des medialen Schlüsselbeins gebildet wird und sich normalerweise 5 cm oberhalb des Schlüsselbeins befindet. Dies sollte seitlich zur Karotispulsation erfolgen und die Nadel sollte seitlich in der Sagittalebene in Richtung der ipsilateralen Brustwarze gerichtet sein. Das Drehen des Kopfes des Patienten zur kontralateralen Seite hebt Orientierungspunkte hervor und erleichtert die Platzierung des ZVK. [🗎 StatPearls CLP]
OP-Haube und Mund-Nasen-Maske anlegen
Händedesinfektion
Patient monitieren
Patient lagern
Positionierung Ultraschallgerät
Sono-Pre-Check: Ultraschall des vorgesehenen Punktionsgebiets: Gefäßsituation, Thromben?
Händedesinfektion
Sterile Handschuhe anlegen
Punktionsgebiet großzügig mit gefärbten alkoholischen Hautantiseptikum desinfizieren:
Mindestens 3 mal von innen nach aussen
Einwirkzeit gemäß Fachinformation beachten
Schale für Desinfektionsmittel verwerfen
Sterilen Kittel anlegen
Material auf sterilen Tisch ordnen
Assistenz füllt Schale für Kochsalzlösung
Spül-Spritze mit Kochsalzlösung füllen
Katheterlumina spülen
Abdecktücher vorbereiten
Abdecken
Spritze mit Lokalanästhetikum vorbereiten
Punktionsmaterial vorbereiten:
Verschlusskappe des Führungsdrahts abnehmen, Führungsdraht bereitlegen
Punktionsspritze mit ca 2-3 ml Kochsalzlösung füllen, Punktionsnadel aufsetzen, Kappe lösen
Ultraschallgel: Verschluss öffnen
Assistenz reicht Ultraschallsonde zu, Anlegen des sterilen Ultraschall-Überzugs
Auftragen des Ultraschallgels
Darstellung des Zielgefäßes: Die Vene erscheint rund mit einer schwarzen Mitte, die unter Druck auf die Sonde leicht kollabiert. Die angrenzende Arterie (Karotis oder Femoralarterie) weist sichtbare Pulsationen und minimale Kollabierbarkeit auf.
Lokalanästhesie, Wirkeintritt abwarten
Punktion der Haut, ab Hauteintritt ständige Aspiration. Die Nadel sollte in einem Winkel von 30 bis 45 Grad in die Haut eingeführt werden.
Einführen der Kanüle, Navigation nach Ultraschall (Darstellen der Kanülenspitze!)
Punktion des Gefäßes, Aspiration von dunkelrotem Blut. Sobald venöses Blut angesaugt wird stoppen
Ultraschallsonde ablegen
Spritze von Kanüle lösen
Es soll dunkelrotes Blut langsam aus der Kanüle tropfen
Wenn arterielle Punktion vermutet (hellrotes, spritzendes Blut) oder im Zweifel: BGA-Kontrolle
Wenn venöse Punktion gesichert: Führungsdraht ansetzen und einführen
Stopp wenn Widerstand!
Der Führungsdraht sollte nur über die erwartete Katheterlänge hinaus eingeführt werden, um ein Vordringen ins Herz zu vermeiden.
Wenn Führungsdraht den rechten Vorhof erreicht können häufig Extrasystolen ausgelöst werden. Wenn eine Arrhythmie auftritt, sollte der Führungsdraht zurückgezogen werden, bis sie sich auflöst.
Kanüle über Führungsdraht ausfädeln
Führungsdraht mittels Ultraschall im Gefäß darstellen
Wenn venöse Punktion gesichert: Einstichstelle mittels Skalpell erweitern und Dilatator mittels Drehbewegung einführen
Dilatator ausfädeln und ZVK auf Führungsdraht auffädeln
Führungsdraht zurückziehen bis er am ZVK an der Konnektionsstelle hinten retour kommt
Führungsdraht distal fassen und ZVK über Führungsdraht einführen
Führungsdraht entfernen
Ein Lumen aspirieren, BGA-Probe abnehmen, Lumen spülen und verschliessen
Restliche Lumina aspirieren, spülen und verschliessen
Katheter im Gefäß mittels Ultraschall darstellen: Richtiges Gefäß?
Einstichstelle mittels Tupfer und remmanent wirksamen Desinfektionsmittel desinfizierend reinigen
ZVK annähen
Wenn nötig mit Tupfer und remmanent wirksamen Desinfektionsmittel desinfizierend reinigen
Abdecktücher abnehmen
Verband anlegen
Spitzes Material in Sharp-Box entsorgen
restliches Material entsorgen
PSA ablegen
Händedesinfektion
BGA-Ergebnis kontrollieren
Je nach Hausstandard ev. Thoraxsonographie zum Pneumothorax-Ausschluss
Thoraxröntgen durchführen
Fragestellung: “Lagekontrolle, Pneumothorax?”
Dokumentation
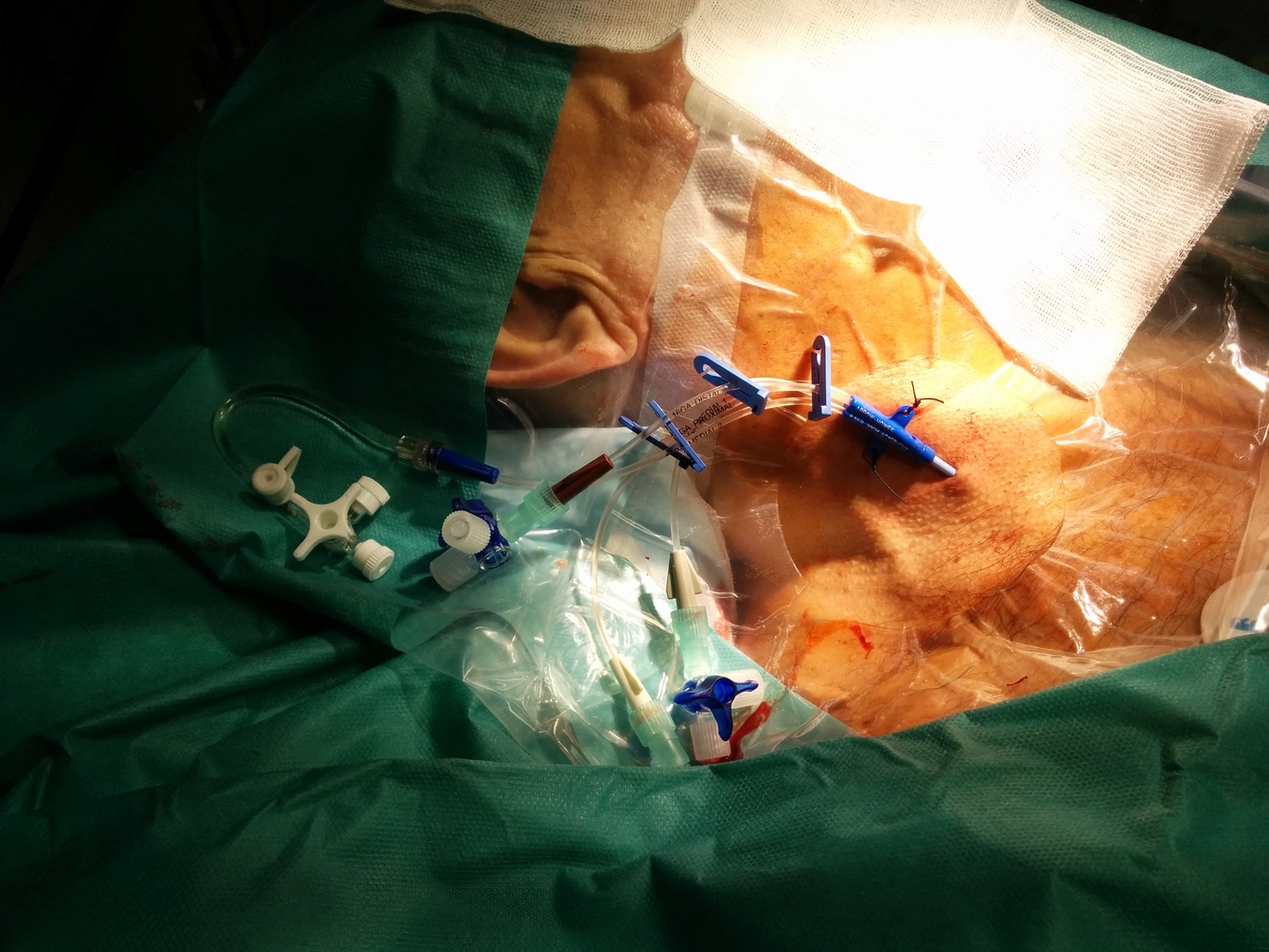
Fig. 119 ZVK in der V. iug. int. dext.#
Weiterführende Ressourcen
🗎 StatPearls CLP: Central Line Placement by Audrey Tse and Michael A. Schick. In: StatPearls [Internet]. Bookshelf ID: NBK470286
Video: ZVK legen gemäß RKI Empfehlung: https://www.youtube.com/watch?v=RwoNJE89IFQ