Wunden#
Allgemeines und Einteilung von Wunden#
Eine Wunde (Lat. (Vuln.)) ist eine Unterbrechung des Zusammenhangs von Körpergeweben durch mechanische, thermische, Strahlen- oder chemische Einwirkungen mit oder ohne Substanzverlust 🗎 Pschyrembel 259.Wunden lassen sich nach verschiedenen Gesichtspunkten einteilen bzw. unterscheiden. In den folgende Abschnitten sind Einteilungen nach der physikalischen Verletzungsursache, nach der Tiefe der Schädigung sowie nach der Art der Schädigung (Wundart) angeführt.
Physikalische Verletzungsursache#
Eine Einteilung bezieht sich auf die physikalische Verletzungsursache 🗎 Pschyrembel 259:
Mechanische Wunden: Entstehen durch spitze oder stumpfe Gewalteinwirkung auf den Körper (Stichwunde, Schürfwunde, Schusswunde, Bisswunde, …)
Thermische Wunden: Entstehen durch Kälte- oder Hitzeeinwirkung auf den Körper (Verbrennung, Stromeinwirkung, Erfrierung, …)
Chemische Wunden: Entstehen durch Verätzungen mit Laugen oder Säuren
Strahlenbedingte Wunden: Entstehen durch Ultraviolettstrahlung oder ionisierende Strahlung (radioaktive Strahlung, Röntgenstrahlung, Infrarot-Strahlung, …)
Tiefe der Schädigung#
Eine weitere Unterteilung kann nach der Tiefe der Schädigung des Gewebes vorgenommen werden.
Oberflächliche Wunden: Leichte Verletzungen, welche max. bis zur Lederhaut reichen.
Tiefe Wunden: Neben der Verletzung der Haut können hier auch Muskeln, Sehnen, größere Blutgefäße, innere Organe und Knochen betroffen sein.
Penetrierende Wunden: Penetrierende Wunden sind tiefe Wunden mit Eröffnung mindestens einer Körperhöhle (Schädel, Thorax, Bauch).
Zeitlicher Verlauf#
Eine weitere Unterteilung kann nach dem zeitlichen Verlauf getroffen werden:
Frische Wunden (Rezente Wunden, “rec.”): Wunden innerhalb der ersten 6 h nach der Entstehung
Nicht frische Wunden (Nicht rezente Wunden, “non rec.”): Wunden älter als 6 h
Chronische Wunden: Wunden, welche seit langer Zeit bestehen und Wundheilungsstörungen aufweisen
Wundarten#
Unterschiedliche Entstehungsmechanismen erzeugen unterschiedliche Wundarten bzw. Wundformen. In Wundarten findet sich eine Aufstellung und kurze Erklärung der häufigsten Wundarten.
Wundart** |
Beschreibung** |
Lat. Diagnose** |
|---|---|---|
Schürfwunde |
Oberflächliche Wunde |
Excorationis (Excor.) |
Schnittwunde |
Glatte Wundränder; tiefer liegende Nerven und Blutgefäße können verletzt sein |
Vulnus scissum (Vuln. sciss.) |
Stichwunde |
Glatte Wundränder; meist kleine Wunde dafür aber tiefer, kann mitunter in Körperhöhlen penetrieren; Das harmlose Aussehen kann über das tatsächliche Verletzungsausmaß hinweg täuschen! |
Vulnus ictum (Vuln. ict.) |
Risswunde |
Unregelmäßige Wundränder; meist nur Schädigung der Haut und keine tieferliegenden Nerven und Blutgefäßen |
Vulnus laceratum (Vuln. lac.) |
Quetschwunde |
Unregelmäßige Wundränder; es kann zum Aufplatzen der Haut kommen (Platzwunde) |
Vulnus contusum (Vuln. cont.) |
Rissquetschwunde (RQW) |
Kombination aus Riss- und Quetschwunde |
Vulnus lacero-contusum (Vlc.) |
Bisswunde |
Kombination aus Riss-, Stich- und Quetschwunde mit hoher Infektionsgefahr |
Vulnus morsum (animalis, hominis) (Vuln. mors. (anim., hom.)) |
Ablederung |
Abscherung und Ablederung der Haut infolge von Rotation und Quetschung, Ablösung der Haut vom Untergrund |
Decollement |
Amputation |
Abtrennung eines Körperteiles |
Amputatio (Amp.) |
Pfählung |
Eindringen (oder Durchdringen) und Verbleiben von spitzen, u.U. unregelmäßigen Fremdkörpern (z. B. Messer, Injektionsnadel) |
Vulnus perforans |
Schusswunde |
Meist klein aussehende Wunde, das eigentliche Schadensausmaß im Körperinneren ist meist nicht ersichtlich (Druckwelle kann starke innere Verletzungen verursachen), evtl. Ausschuss größer als Einschuss |
Vulnus sclopetarium (Vuln. sclopet.) |
Verbrennung |
Durch Hitzeeinwirkung entstandene Schädigung, siehe verbrennung |
Combustio (Comb.) |
Verbrühung |
Sonderform der Verbrennung, verursacht durch heiße Flüssigkeiten oder Dampf |
Ambustio (Amb.) |
Verätzung |
(Cauteris.) |
|
(Hämatom)* |
Bluterguss; Ansammlung von Blut im Gewebe außerhalb der Blutgefäße in das umliegende Gewebe |
Haematoma (Haem.) |
Zu tun
#36 FOTO: Schnittwunde
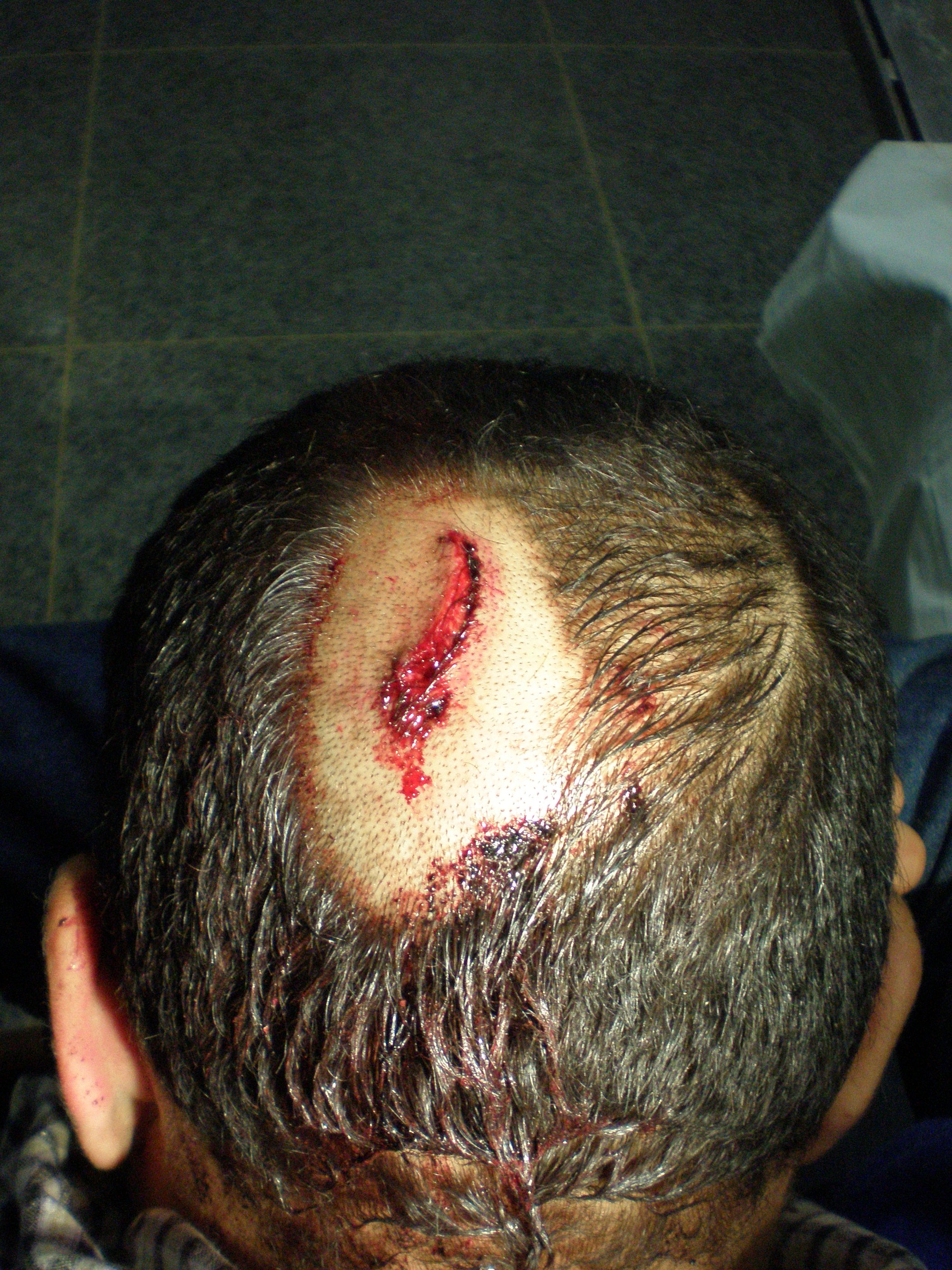 Rissquetschwunde vor der Versorgung im Spital
Rissquetschwunde vor der Versorgung im Spital
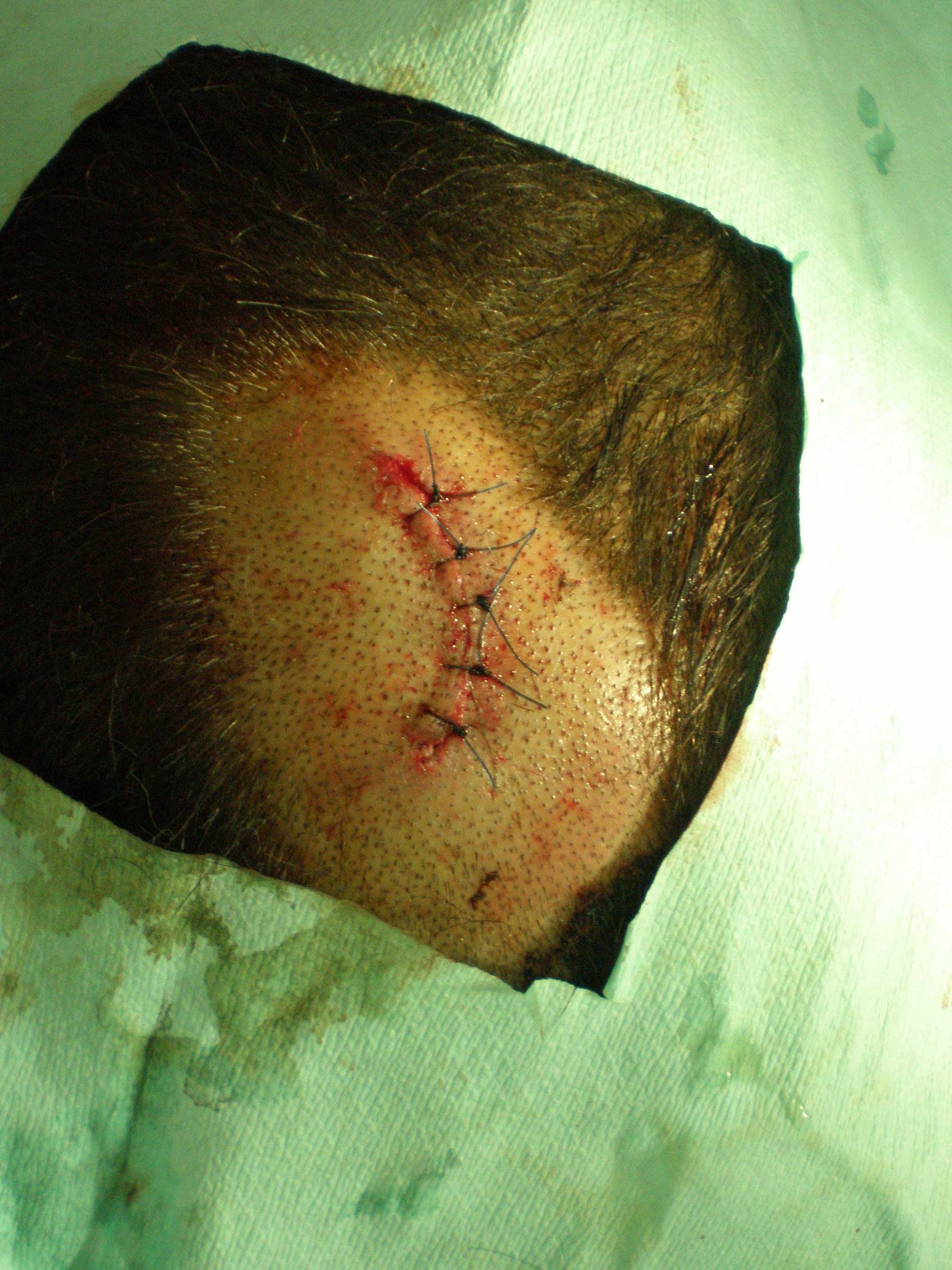 Rissquetschwunde nach der Versorgung im Spital
Rissquetschwunde nach der Versorgung im Spital
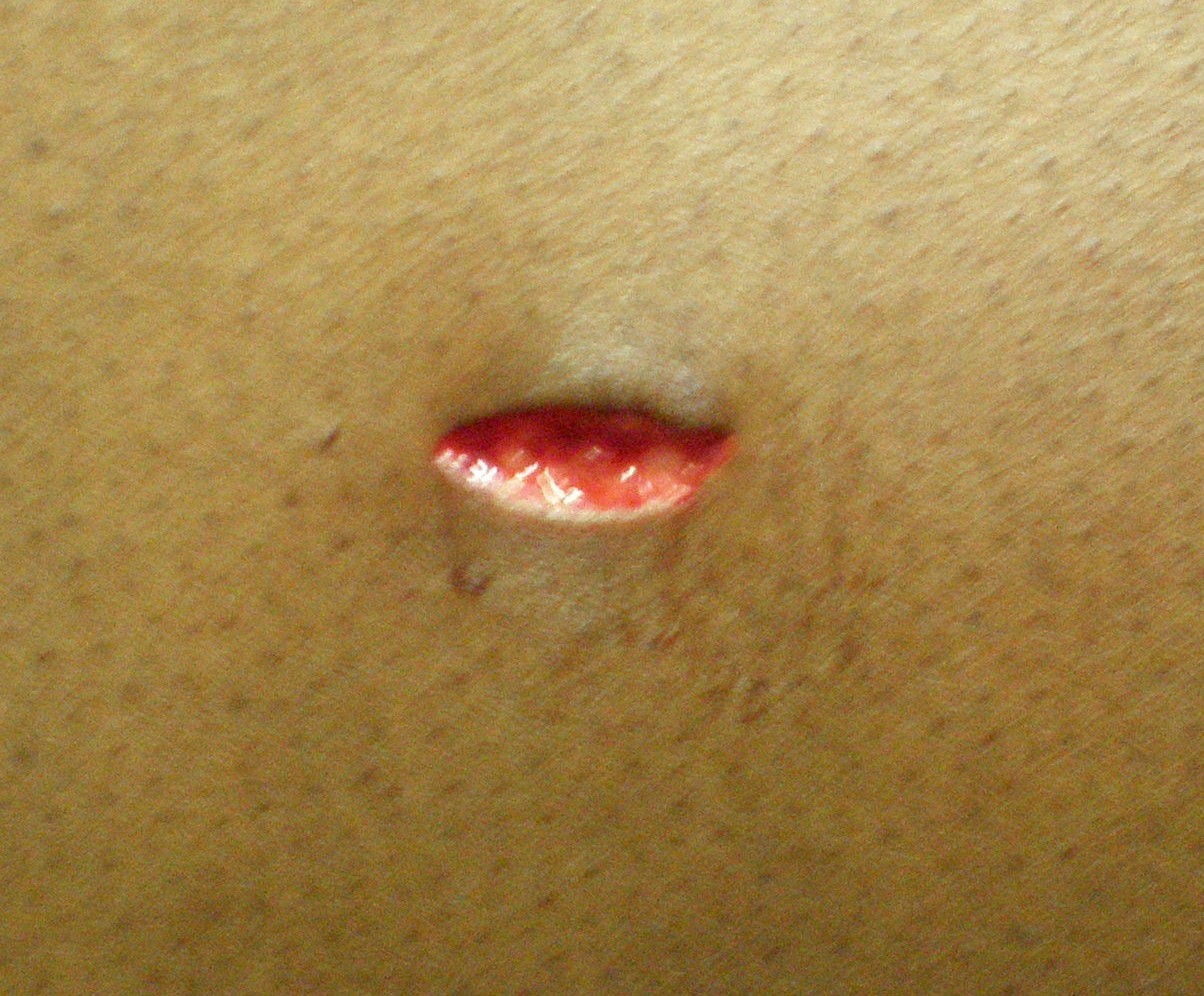 Glatte Wundränder und eigentlich ganz unauffällig: Die Stichwunde.
Glatte Wundränder und eigentlich ganz unauffällig: Die Stichwunde.
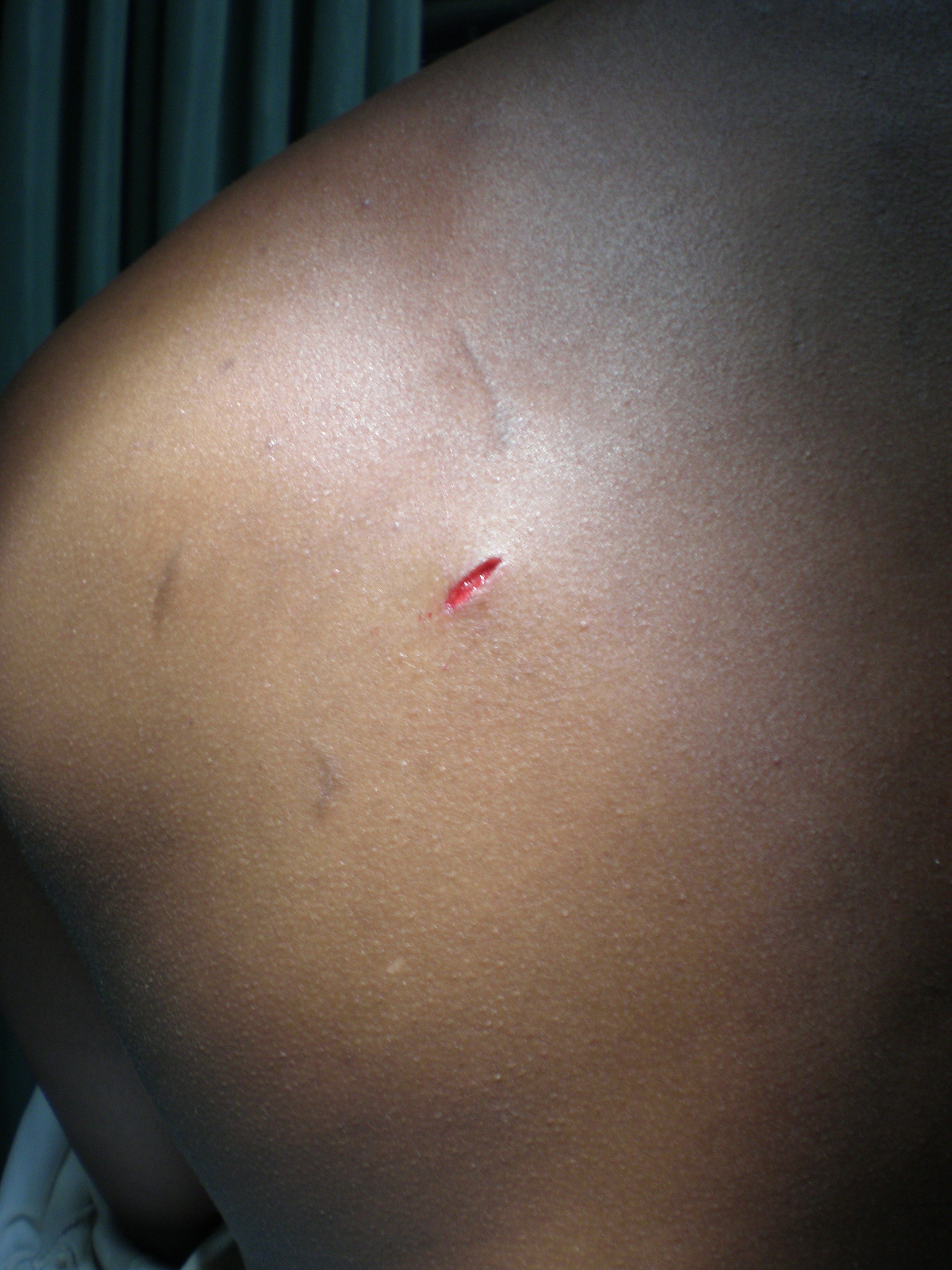 Stichverletzung: unauffällig. Dieser Patient ist lebensgefährlich verletzt! (Pneumothorax)
Stichverletzung: unauffällig. Dieser Patient ist lebensgefährlich verletzt! (Pneumothorax)
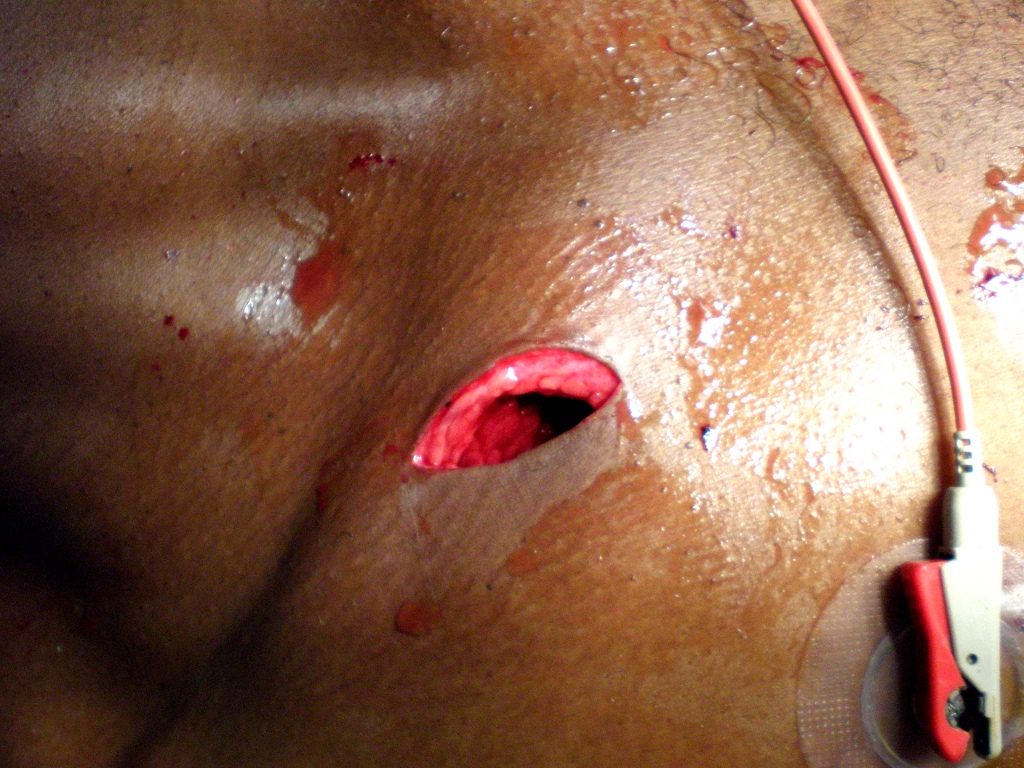 Stichwunde mit eröffneter Brusthöhle.
Stichwunde mit eröffneter Brusthöhle.
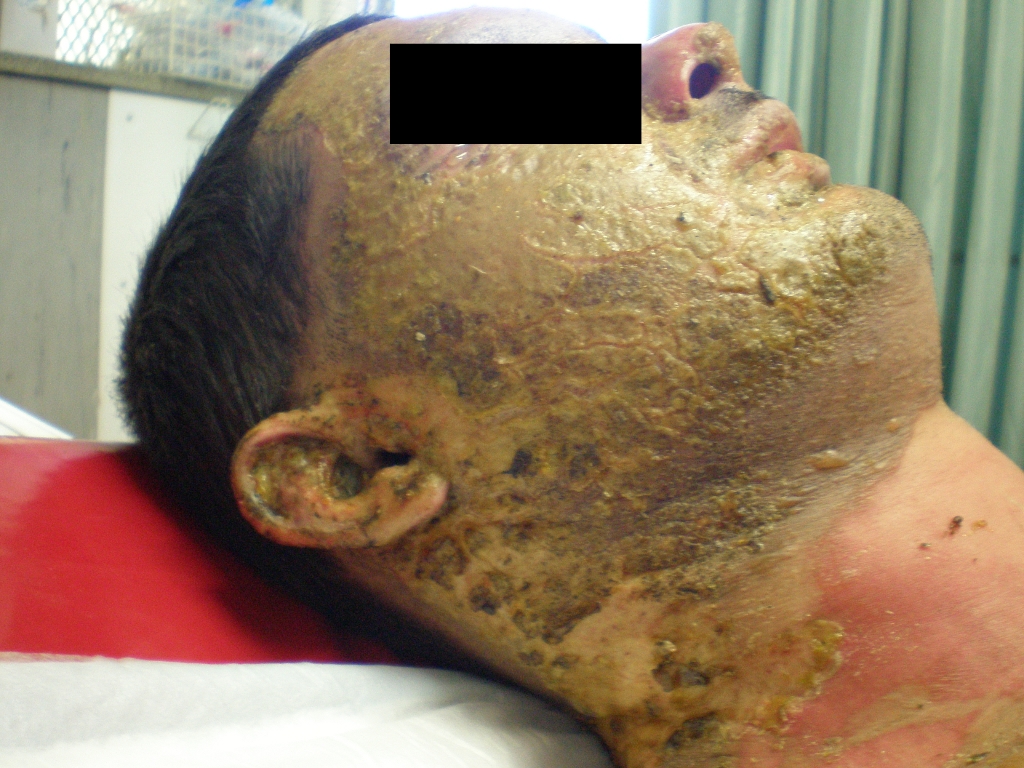 Verätzung
Verätzung
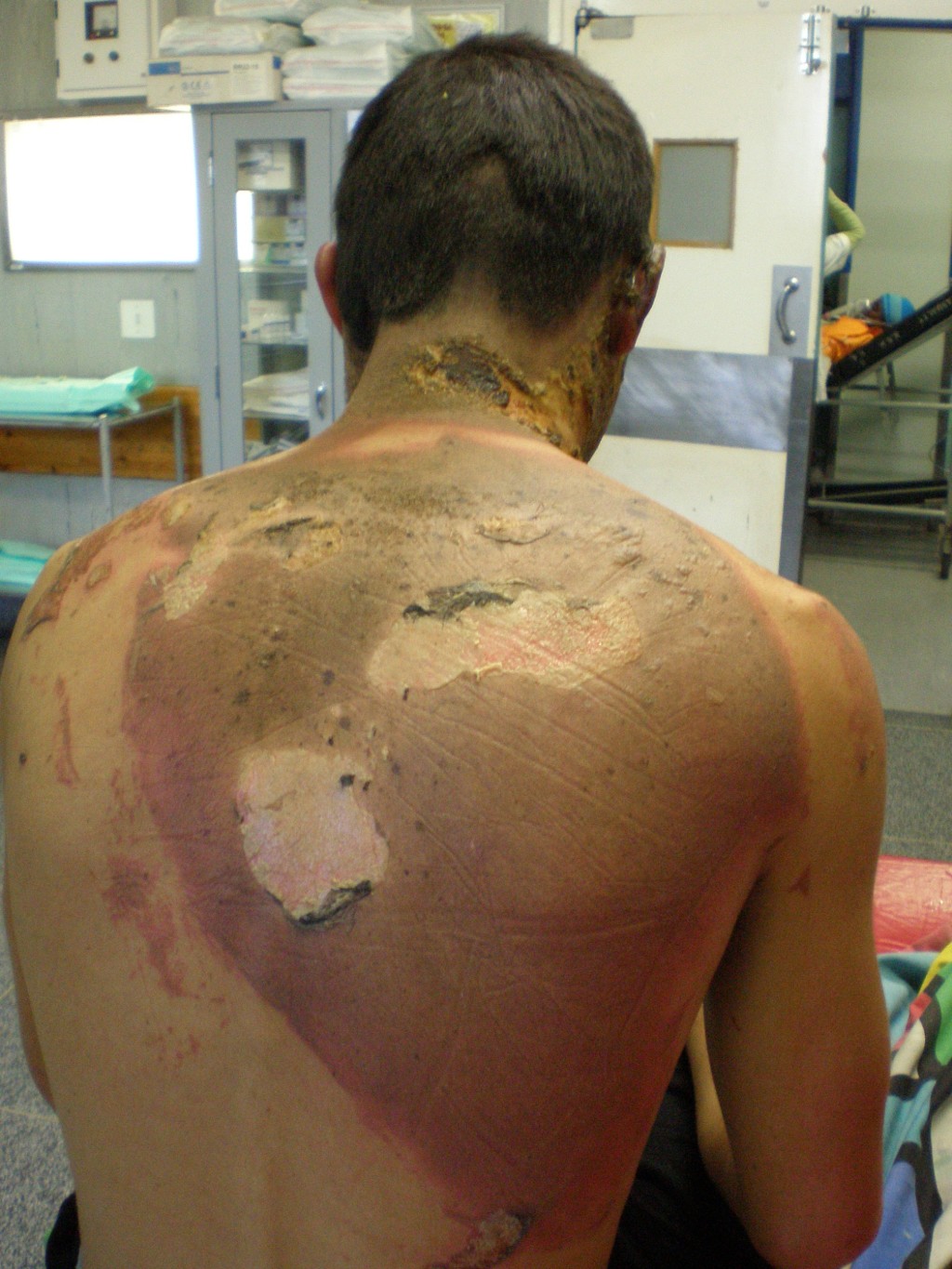 Verätzung
Verätzung
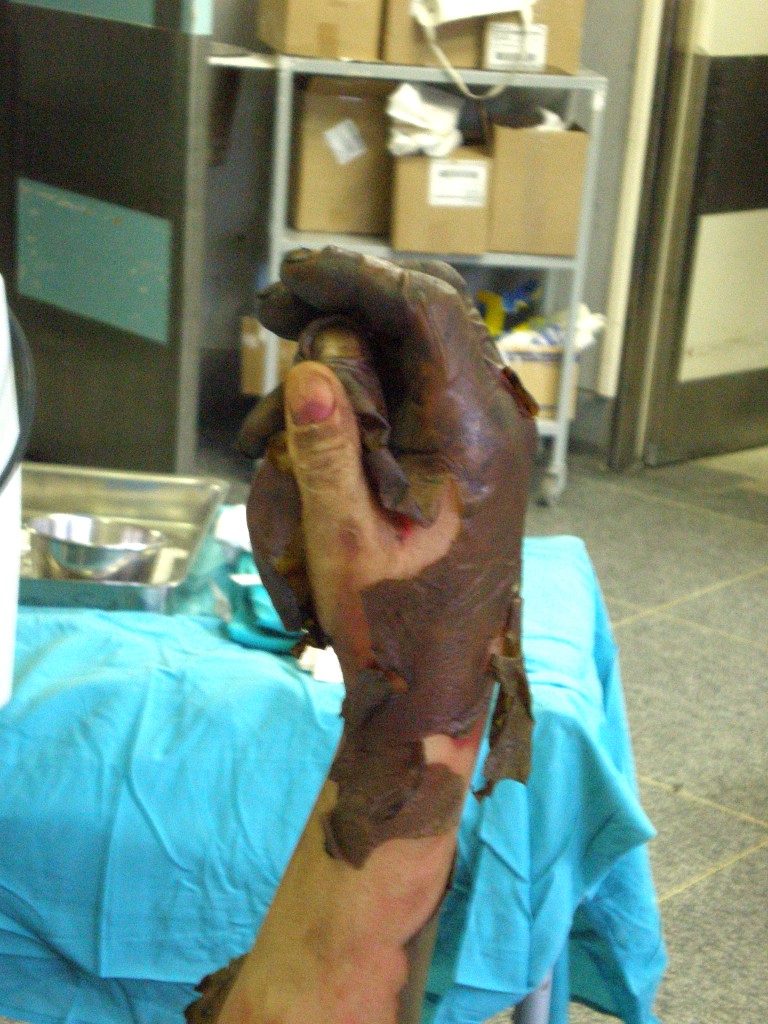 Ablederung nach schwerer Verbrennung
Ablederung nach schwerer Verbrennung
Fig. 120 Bilderserie: Wundarten [© David Hauer, :term:ℓ MfG]#
Gefahren von Wunden#
Jede Wunde ist nicht nur eine lokale Verletzung sondern hat auch (in unterschiedlichem Ausmaß) eine Auswirkung auf den Gesamtorganismus. Neben der Beurteilung der Wunde selbst muss daher immer auch eine Beurteilung der Vitalfunktionen und der Schmerzen des Patienten sowie der Infektionsgefahren bei der Wundversorgung erfolgen.
Verletzung wichtiger Gewebestrukturen (Organe): Je nach betroffener Körperregion treten unterschiedliche Verletzungsmuster auf. Daraus resultieren spezielle traumatologische Notfallbilder (z. B. Schädel-Hirn-Trauma, Thorax-Trauma, Bauchtrauma etc.), die in den folgenden Abschnitten beschrieben werden.
Starke Blutung: Bei großflächigen Wunden oder Verletzung wichtiger Blutgefäße kann es zu starken Blutungen und infolge dessen zu einem Volumenmangelschock kommen. Blutstillung und Schockbekämpfung sind die wichtigsten Maßnahmen.
Starke Schmerzen: Treten im Zusammenhang mit einer Verletzung starke Schmerzen auf, muss ein Notarzt für eine Schmerztherapie gerufen werden.
Eintritt von Krankheitserregern (Infektionsgefahr): Jede Wunde ist eine Eintrittsstelle für Krankheitserreger in unseren Organismus. Der Patient sollte daher über einen aufrechten Tetanus-Impfschutz verfügen (s. tetanus-impfschutz)[1]. Bei Bisswunden kann über den Speichel einer erkrankten Tieres Tollwut übertragen werden. Bei Bisswunden soll daher der Halter bzw. der Besitzer des Tieres dokumentiert werden. Unter Umständen kann es notwendig sein, die Polizei einzuschalten.
Wundversorgung frischer Wunden#
Die Wundversorgung orientiert sich an der Wundart sowie an der Stärke der Blutung. Der professionelle Helfer muss neben den Erste-Hilfe-Maßnahmen zusätzlich Prioritäten bzgl. der optimalen Vorgehensweise setzen, die vitale Bedrohung durch Flüssigkeitsmangel (durch Blutverlust oder Verbrennungen) einschätzen, die Infektionsgefahren so gut wie möglich abwenden und ggf. eine ärztliche Schmerztherapie einleiten (lassen).
Maßnahmen: Basis-Wundversorgung#
⛑ Basismaßnahmen
Wunden dürfen nicht direkt berührt werden, außer es ist zur raschen Blutstillung unbedingt notwendig! Es muss immer mit Handschuhen und mit sterilem Material gearbeitet werden! Bei der Wundversorgung sind immer sterile Materialien zu verwenden. Papierhandtücher o. ä. sind nicht zulässig! Eine Ausnahme kann lediglich bei der Versorgung des Stichs bei der Blutzuckermessung mittels eines sauberen Tupfers gemacht werden, da die Wunde minimal klein ist.
Reinigung: Oberflächliches abspülen mit steriler (NaCl 0,9 %) von innen nach außen. Bei oberflächlichen Wunden ist auch ein Abspülen unter fließendem Leitungswasser zulässig (🗎 Fernandez 2012, 🗎 Fernandez 2022). Wunden, die im Spital weiter versorgt werden, sollen nicht übermäßig gereinigt werden, auch soll keine wesentliche Zeitverzögerung entstehen.
Alternativ sind statt der physiologischen Kochsalzlösung auch andere kristalloide Infusionslösungen verwendbar. Die Desinfektion mittels Wunddesinfektionsmittels ist aufgrund der toxischen Wirkung auf das Gewebe nicht mehr standardmäßig empfohlen. 🗎 Franz 2012, 🗎 Hülsemann 2009, 🗎 Schupp 2009, 🗎 Marquardt 2010
Fremdkörper (Messer, Schere oder sonstige Pfählungsgegenstände) sind in der Wunde zu belassen! Diese Gegenstände sind mit geeignetem Fixationsmaterial (z. B. Mullbinden) zu stabilisieren. Lose, kleine Fremdkörper wie z. B. Glassplitter dürfen mittels steriler Instrumente (Pinzette, …) entfernt werden.
Ausgetretene Strukturen (z. B. Gehirn, Eingeweide) dürfen nicht zurückgestopft werden! Solche Organteile sollten mit steriler physiologischer Kochsalzlösung feucht gehalten und anschließend steril abgedeckt werden!
Ein steriler Wundverband mit der jeweiligen Situation angemessenem Material (z. B. Pflaster, Momentverband, Kompresse mit Mullbinde, Wundfolie, …) muss angelegt oder die Wunde anderweitig steril, aber nicht luftdicht abgedeckt werden (Ausnahme: Bagatellverletzungen).
Fig. 121 Desinfektion einer frischen Wunde#
[Lena Hirtler, ℓ MfG]
Dekubitus und Dekubitusprophylaxe#
Wenn der Mensch nicht fähig ist in ausreichendem Umfang regelmäßig seine Lage zu ändern, kann es zum Wundliegen kommen. Die Wunden nennt man Dekubitus oder Druckgeschwüre. Sie sind eine lokalisierter Schädigung der Haut und des darunterliegenden Gewebes als Folge von lang anhaltendem Druck sowie Scher- und Reibungskräften. Durch den Auflagedruck des Körpers kann die Durchblutung der Haut abgedrückt werden. Dies geschieht dann, wenn der Druck, welcher auf der Körperstelle lastet, den Blutdruck in den Kapillargefäßen übersteigt (ca. 30 mm Hg). Es kommt dann zur Unterversorgung des Gewebes mit Sauerstoff und anderen Nährstoffen. Bereits der Auflagedruck durch das Gewicht des eigenen Körpers auf einer Unterlage kann ausreichen um zu solch einer Unterversorgung zu führen. Besonders Stellen, an denen Knochen ohne Muskel- oder Fettpolster direkt unter der Haut liegen sind gefährdet:
Kreuzbein
Fersen
Sitzbein
Großer Rollhügel (Trochanter maior des Oberschenkels)
Gleiches gilt für alle Arten von Fremdkörpern, auf denen der Patient aufliegt, z. B. Kleidungsfalten, Schnallen, im Bett vergessenes Material, …
Ein gesunder Mensch kann effektiv die Entstehung eines Dekubitus verhindern, indem er sich instinktiv umlagert. Bei bettlägrigen oder sogar bewusstlosen oder narkotisierten Patienten ist dies nur mehr eingeschränkt oder gar nicht mehr möglich. Betroffen sind somit vor allem alte oder pflegebedürftige bettlägrige Menschen, bewusstlose Patienten bzw. sedierte Intensivpatienten sowie Patienten mit Querschnittsläsionen. Es ist Aufgabe des Fachpersonals für eine korrekte Lagerung zu sorgen.
Faktoren#
Die Entstehung eines Dekubitus wird im wesentlichen von fünf Faktoren bestimmt:
Druck: Je höher der Druck, desto größer ist die Schädigung.
Zeit: Je länger der Druck auf das Gewebe einwirkt, desto größer ist die Schädigung. Erste Anzeichen eines Dekubitus können sich bereits nach weniger als einer Stunde bilden!
Scherkraft und Reibung: Scherkräfte bewirken eine Verschiebung zwischen den Gewebeschichten und können ebenso zu ernsthaften Schädigungen führen. Reibung, z. B. durch Ziehen des Patienten über das Bett oder einen Sessel, kann Verletzungen der oberen Hautschichten verursachen.
Gewebetoleranz: Das Gewebe kann unterschiedlich anfällig für Verletzungen und Druckgeschwüre sein. Dies ist z. B. abhängig vom Alter des Patienten, Begleiterkrankungen, dem Grad der Bettlägrigkeit, Lähmungen und den eingenommenen Medikamenten.
Mobilität und Empfindungsvermögen: Je eingeschränkter die Mobilität bzw. die (Schmerz-) Empfindungen des Patienten sind, desto größer ist das Risiko für einen Dekubitus.
Grade#
Einteilung der Schweregrade 🗎 Shea 1975:
Grad 1: Nicht wegdrückbare, umschriebene Hautrötung bei intakter Haut. Weitere klinische Zeichen können Ödembildung, Verhärtung und eine lokale Überwärmung sein.
Grad 2: Teilverlust der Haut; Epidermis bis hin zu Anteilen der Lederhaut sind geschädigt. Der Druckschaden ist oberflächlich und kann sich klinisch als Blase, Hautabschürfung oder flaches Geschwür darstellen.
Grad 3: Verlust aller Hautschichten einschließlich Schädigung oder Nekrose des subkutanen Gewebes, die bis auf, aber nicht unter, die darunterliegende Faszie reichen kann. Der Dekubitus zeigt sich klinisch als tiefes, offenes Geschwür.
Grad 4: Verlust aller Hautschichten mit ausgedehnter Zerstörung, Gewebsnekrose oder Schädigung von Muskeln, Knochen oder stützenden Strukturen wie Sehnen oder Gelenkkapseln, mit oder ohne Verlust aller Hautschichten.
Lagerung bei Dekubitus und zur Prophylaxe#
30°-Lagerung: Der Patient liegt auf einem oder zwei weichen Kissen, die unter der Körperhälfte eingebracht werden, der Kopf ist durch ein kleines Kissen gestützt. Bei korrekter Durchführung kann man leicht unter das Kreuzbein oder den Trochanter des Oberschenkelknochens fassen.
135°-Lagerung: Von der Seitenlage ausgehend wird der Patient auf eine zusammengerollte Decke oder zwei Pölster gelagert. Die Lagerung ist korrekt, wenn der unten liegende Trochanter ohne Druckbelastung ist. Der unten liegende Fuß kann durch einen schmalen Polster freigelagert werden. 🗎 Biergans Wundversorgung 2
5-Kissen-Weichlagerung: Der Patient wird komplett auf 5 oder mehr Pölstern gelagert. Ziel ist das Freilegen bereits geschädigter Bereiche.
Bauchlage
Abhängig von Begleiterkrankungen oder -verletzungen können u.U. nicht alle Lagerungsarten bei einem Patienten angewendet werden.
Dekubitusprophylaxe allgemein#
Mobilisation … ist die Maßnahme der Wahl. Sie hat zum Ziel, den Menschen in Bewegung zu versetzen. Das geschieht nicht durch passiven Transfer oder Umlagerung. Nur wenn die Anregungen zu eigenen Bewegungen (wie minimal auch immer) erfolglos bleiben, sind passive Positionsveränderungen sinnvoll. Bezüglich des Zeitintervalls gibt es keine allgemein gültigen Aussagen. Sinnvoll ist es, regelmäßig zu überprüfen, ob Zeichen von Druckeinwirkungen auftreten und das Intervall entsprechend anzupassen.
Druckentlastung: Es gibt verschiedene Möglichkeiten, die Druckbelastung einzelner Hautregionen zu mindern. Die Aktivierung und Mobilisation der Patienten sollte die erste Maßnahme sein. Hilfsmittel zur Lagerung und Druckentlastung können die Mobilisierung ergänzen. Die Maßnahmen zur Druckentlastung sind unabhängig vom Grad der Dekubitusausprägung immer durchzuführen, nach Möglichkeit die absolute Druckentlastung der Wunde durch Hohl- bzw. Freilagerung, beispielsweise mittels Bauchlagerung, aber auch durch regelmäßigen Lagewechsel und Vergrößerung der Auflagefläche durch spezielle Hilfsmittel wie spezielle Wechseldruck-Matratzen oder Luftstrom-Matratzensysteme.
Ernährung: Hierbei sei auf die entsprechende Pflege-Fachliteratur verwiesen.
Dekubitusprophylaxe im Rettungs- und Krankentransportdienst#
Grundsätzlich gilt das vorher Gesagte auch im Rettungs- und Krankentransportdienst, jedoch sind die technischen Möglichkeiten eingeschränkt. Bei jedem Krankentransport, welcher länger als eine Stunde dauert, muss jedenfalls an die Möglichkeit eines Dekubitus gedacht werden und ggfs. entsprechende Maßnahmen ergriffen werden. Im Rahmen der Übergabe des Patienten müssen etwaige Dekubitus-Gefahren oder bereits vorhandene Geschwüre besprochen werden.
Die Mobilisation bzw. regelmäßige Umlagerung soll nach Möglichkeit auch während des Transports durchgeführt werden. Als einfaches technisches Hilfsmittel steht die (nicht abgesaugte!) Vakuummatratze zur Verfügung, welche bei geringen Dekubitusrisiko als Unterlage verwendet werden kann. Außerdem sind diverse künstliche Auflagefelle [2] am Markt verfügbar. Bei Hochrisikopatienten bzw. ausgedehnten Transportstrecken soll unbedingt mit einer diplomierten Pflegeperson Rücksprache gehalten werden und eine individuelle Lösung gefunden werden.
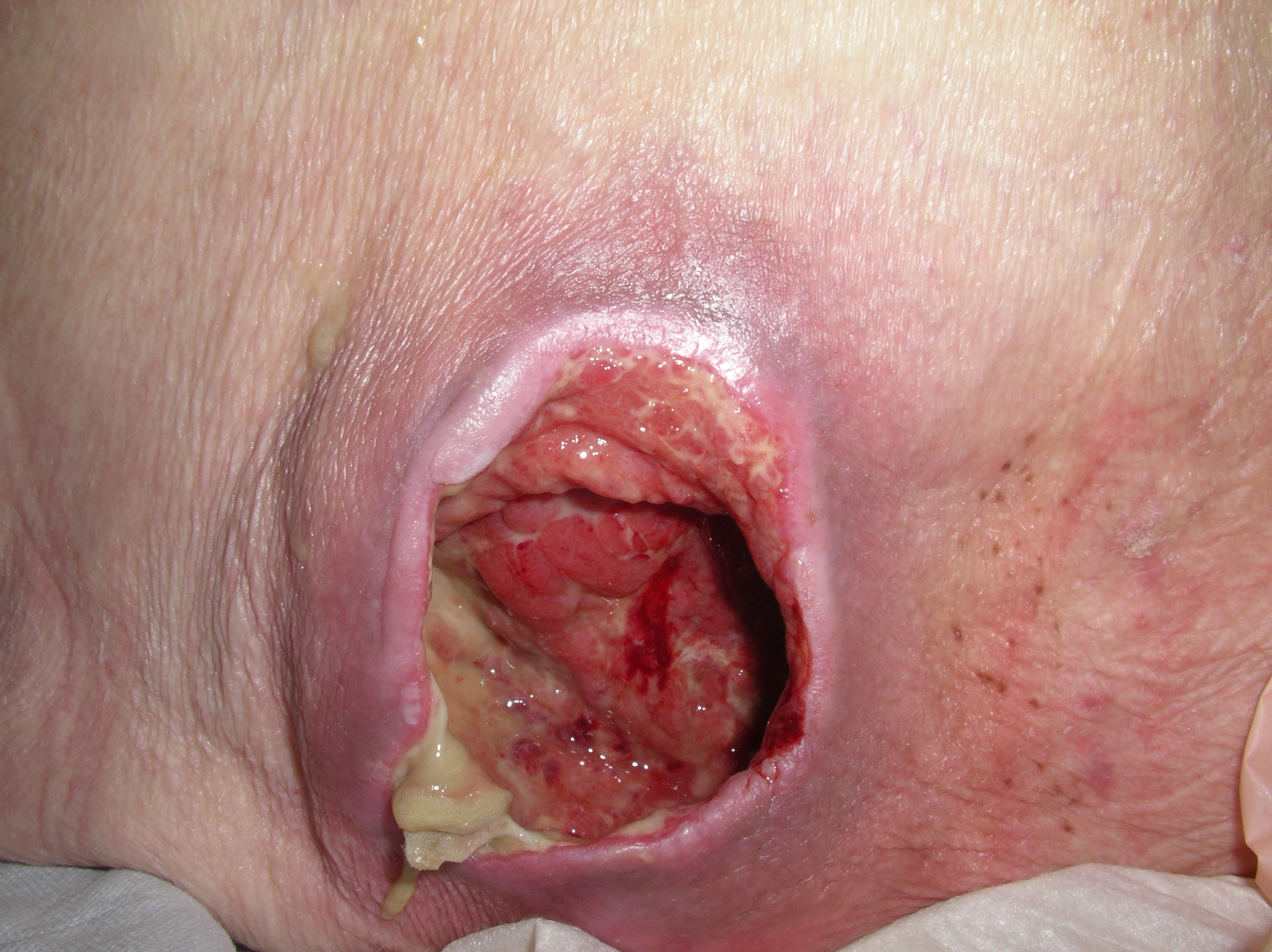
Fig. 122 Dekubitus Grad 4#
WMC/PD
Literatur
🗎 Grey Wundversorgung 2 🗎 Kuester 1915