12.2. Weaning#
Praktisches Weaning in Kurzfassung
ASV
Reduktion der FiO₂
Reduktion der Sedierung
Evtl. Reduktion des Ziel-AMV (BGA-überwacht)
Wenn ausreichende Spontanatmung: ASB
Schrittweise Reduktion der Druckunterstützung nach BGA, Patientenkraft und Atemmechanik
CPAP
PEEP-Reduktion
Extubation bei PEEP ≤ 8 mbar und FiO₂ ≤ 40 %
Unter Entwöhnung vom Respirator (Weaning) versteht man die Übernahme der Atemarbeit und der Atemregulation vom Beatmungsgerät durch den Patienten[1]. Die Entwöhnung eines beatmeten Patienten beginnt, wenn der erste Schritt zur Verminderung der Invasivität der Atemhilfe eingeleitet werden kann.
12.2.1. Indikationen und Kontraindikationen zum Weaning-Beginn und Weaning-Fortschritt#
Grundsätzlich soll das Weaning sobald als möglich, d. h. sobald dem keine Kontraindiaktionen im Wege stehen, eingeleitet werden. Es soll eine tägliche Beurteilung der Weaningbereitschaft (“Ready to wean”) durchgeführt und ein Tagesziel (Weaningkurs fortführen, Zielwerte; Weaning vorläufig sistieren; Weaning reduzieren und Beatmungsaufwand erhöhen) definiert werden, bei Bedarf kann jederzeit eine Re-Evaluation erfolgen.
Indikationen#
|
|
Absolute Kontraindikationen#
Optimal/Minimal Handling
Cerebro-protektives Handling
Relative Kontraindikationen#
|
|
12.2.2. Allgemein#
Die Entwöhnung vom Respirator (Weaning) kann entweder über die Beatmungsformen DuoPAP, ASV und/oder ASB, bzw. in einer Folge dieser Formen, gemäß den individuellen klinischen Erfordernissen vorgenommen werden.
Das Weaning beginnt mit einer Rücknahme der Beatmungsinvasivität, d. h. unter Kontrolle der Oxygenierung erfolgt zunächst eine Reduktion der FiO₂ auf < 50 % und in Abhängigkeit von der Ventilation eine Reduktion des oberen Druckniveaus (Pinsp). Die weitere Entwöhnung erfolgt bei der Beatmungsform DuoPAP durch schrittweise Reduktion der Beatmungsfrequenz auf < 10 / min. Bei ausreichender Spontanatmung kann entweder die Beatmungsform DuoPAP beibehalten werden oder es wird in den Modus ASB bei zunächst unveränderten Druckniveaus \(P_{\textrm{insp}_\textrm{ASB}} = P_{\textrm{insp}_\textrm{DuoPAP}} - P_\textrm{PEEP}\) gewechselt.
Als nächster Schritt erfolgt unter Monitoring der Spontanatemfrequenz, des Atemzugvolumens und des PaCO₂ die schrittweise Reduktion des \(P_\textrm{Support}\) und unter Monitoring der Oxygenierung die schrittweise Reduktion der FiO₂ auf < 50 % und des PEEP auf 8-10 mbar.
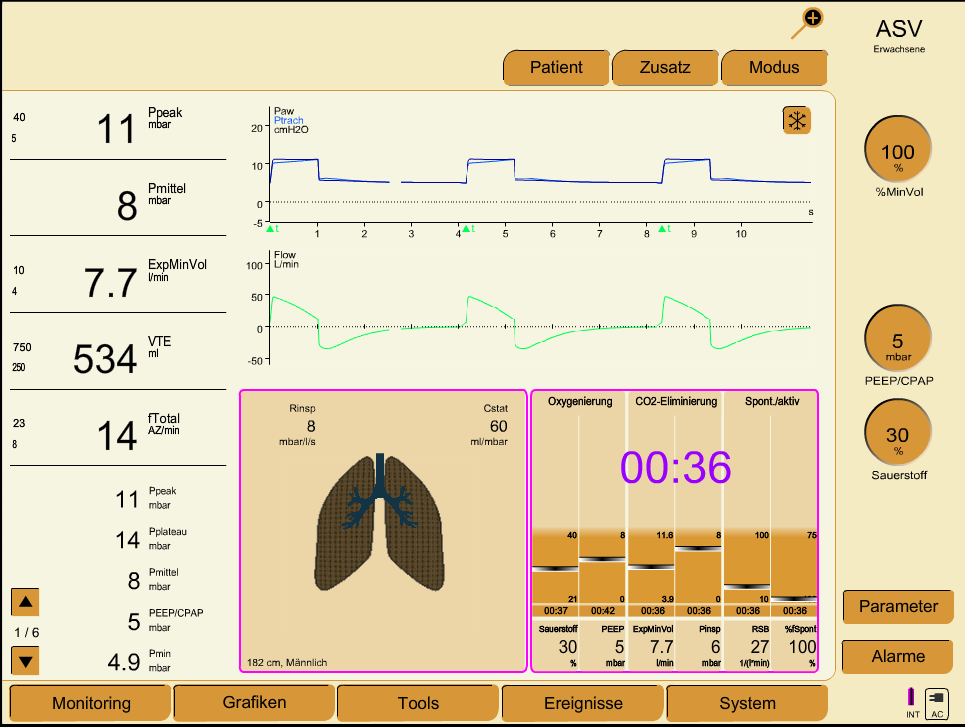
Fig. 206 Patient im ASV-Modus mit voller Spontanamtung. Eine Umstellung in den Spontanmodus bietet sich an.#
12.2.3. Extubation#
Zeigt der Patient unter ASB bei einer Druckunterstützung von 5 mbar über PEEP oder im DuoPAP-Modus bei einer Druckunterstützung von 8-12 mbar und einer mandatorischen Atemfrequenz von 5/min bei einem PEEP-Niveau von 5-8 mbar keine Zeichen der respiratorischen Insuffizienz kann in der postoperativen Respiratorentwöhnung die Extubation direkt aus der Beatmungsform DuoPAP bzw. ASB oder nach Durchführung eines zweistündigen “CPAP-trials” (ASB ohne Druckunterstützung) vorgenommen werden, vorausgesetzt der Patient ist wach und zeigt bei vorhandenen Schutzreflexe (⇒ Hustenreflex!) keine Zeichen der respiratorischen Insuffizienz.
Grundsätzlich ist zur Extubation der CPAP-Modus (ASB ohne \(P_\textrm{Support}\)) mit einem PEEP ≤ 8 mbar und einer FiO₂ ≤ 40 % anzustreben.
|
|
12.2.4. Tracheotomie#
Allgemeines#
Die Frage nach dem optimalen Zeitpunkt zur Durchführung einer Tracheotomie wird in der Literatur kontroversiell diskutiert. Die meisten Empfehlungen beruhen auf kleineren (nicht-) randomisierten Studien oder Metaanalysen. Vor dem Hintergrund der derzeit verfügbaren Literatur kann gesagt werden, dass eine frühe Tracheotomie, d. h. innerhalb von 7 Tagen nach Beginn der maschinellen Beatmung, zu keiner Verbessserung der Überlebensrate führte, allerdings konnte die Beatmungsdauer verkürzt werden. Es muss betont werden, dass auch die nicht-invasive Beatmung (NIV) zu einer siginfikanten Verkürzung der Beatmungdauer führt. Dies ist bei der Indikationsstellung zur Tracheotomie stets zu berücksichtigen, da die Effektivität der NIV beim tracheotomierten Patienten eingeschränkt ist (Leckage im Stomabereich).
Das Ende der Weaning-Phase hat prinzipiell nichts mit dem Atemweg zu tun, sie ist auch dann abgeschlossen, wenn der Patient über eine Trachealkanüle spontan atmet und keine Zeichen der respiratorischen Erschöpfung zeigt. Nach der Extubation muss vor allem das Abhusten von Bronchialsekret durch atemtherapeutische Maßnahmen und durch frühe Mobilisation unterstützt und erleichtert werden, um Sekretretentionen vorzubeugen.
Indikationen zur Tracheotomie (relativ)#
Endotracheale Intubation > 2 Wochen
Oropharyngeale Läsionen durch den Tubus
Atemwegshindernisse (Tumore)
Prolongiertes bzw. erschwertes Weaning
Atemwegsrelevante neurologische Beeinträchtigungen, insbesonders manifeste Schluckstörungen
Sekretretention
12.2.5. Quellen#
ÖGARI-Leitlinien zur invasiven Beatmung von Intensivpatienten, 2017
Wilhelm: Praxis der Intensivmedizin, 2. Auflage
Striebel: Operative Intensivmedizin, 2. Auflage
12.2.6. Aust Weaning#
Zu tun
#54 Integration des Aust-Skriptums: Weaning 29.7.
= Übertragen der Atemarbeit vom Respirator auf den Patienten. Prinzipiell 2 Möglichkeiten:
Kontinuierlich: augementierte Beatmungsformen mit stufenweiser Reduzierung
diskontinuierlich: T-Tube-Trials = steigende Dauer (Feuchte Nase mehrmals täglich, bei 2h, Extubation) = SBT Spontanes breathing Trial (Zeit von Anfangs 30min an feuchter Nase steigern bis 120min)
Wann kann mit dem Weaning begonnen werden?
Weaningkriterien:
Hämodynamik stabil
Kompensierter Infekt (kein Fieber)
Keine geplante OP mehr
Keinen ausgeprägten Meteorismus
Säure/Basen-Haushalt in Ordnung pH > 7,3
Respiratorisch: suffizienter Atemapparat (z.B. bei instabilem Thorax,…), OI > 200, PEEP 5–10, VT ausreichend, BGA + SO₂ in Ordnung, RSBI< 105 (f/VT), Atemwegsokklusionsdruck < 6
Elektrolyte im Normbereich (Mg, Ca, K!)
Atemwegsokklusionsdruck P0,1 = Maß für den zentralen Atemantrieb unter Spontanatmung. Die Maschine verschließt für 100ms das inspiratorische Ventil und bestimmt den Druck. Normal ist 1- 4mbar. Bei > 6mbar Gefahr des Weaning-Versagens.
Frage: Warum lässt sich der Patient nicht weanen? – Mögliche Ursachen eines Weaning-Versagens:
Psyche: Delir, Panik
Herz: KHK, Herzinsuffizienz mit Decompensation, Vitien (unter Spontanatmung steigt das preload und sinkt das afterload mit erhöhtem Sauerstoffbedarf des Herzens = kardialer Stress!)
Atmung:
verminderte Compliance,
erhöhte Resistance, erschöpfte Atemhilfsmuskulatur,
paradoxe Atmung/instabiler Thorax, Rapid S.Breathing
Das Weaning muss abgebrochen werden, wen die AF > 35 / min mit SO₂ < 90 % bei unverändertem FiO₂ bleibt, HF > 140 / min oder < 50/min, RRsyst. > 180 oder < 70mmHg, vegetative Symptomatik (schwitzen, Übelkeit,…), paradoxe Atmung, Atemnot! Ein erfolgreiches Weaning liegt vor, wenn der Patient 48 h Spontanatmung zeigt ohne respiratorische Erschöpfung.
Ursache beheben:
Weaning induzierte kardiale Dysfunktion: mit neu aufgetretenem Lungenödem, Ischämiezeichen im EKG, reduzierter EF. Therapie mit Entwässerung, Nitroglycerin iv 40 - 600 µg / min.
Überlastete Atemmuskulatur mit Schaukelatmung: mit schwachem Hustenstoss, Sekretstau, und paCO₂-Anstieg. Therapie: antiobstruktive Medikamente, Entwässerung, Pleurapunktion.
Prävention: früher Spontanatemmodus, wenig Sedierung, frühe Rehabilitation.
Wann kann der Patient extubiert werden? – Extubationskriterien:
Screening der respiratorischen Funktion: OI > 200, PEEP 5–10 cm H₂O, wach, Schutzreflexe, keine relevanten vasoaktiven Medikamente mehr?
AF < 35 / min, VT ausreichend ? BGA, SO₂
Eine zu frühe Extubation führt zur Reintubation, eine zu späte Extubation führt zur VAP oder Selbstextubtion.
BIPAP: Sedierung stoppen, AF in 2er Schritten reduzieren, CO₂ Ansteigen lassen, PEEP erst unter 10 reduzieren, wenn FiO₂< 0,4 ist! Zur Extubation muss der Patient wach sein, Schutzreflexe haben (husten, Aufforderung befolgen) und AF > 5 / min sein! Keine Reduktion der Druckunterstützung, da es nur zu vermehrter Totraumventilation kommt, wenn VT < 250 ml wird! ASB: Druckunterstützung in 2er Schritten reduzieren bis ca. 5; Extubation des wachen Patienten mit Schutzrefelxen ev. CPAP bei PEEP > 5 mbar
Weaning bei COPD: Extubation + Anschließend NIV! CPAP-ASB, PSV-ASB, PPS
ATC = automatische Tubuscompensation RSBI (= rapid shallow breathing index): f/VT < 105 beim Weaning = hohe AF und niedriges VT mit acuter respiratorischer Azidose = Atemzüge/min durch das Titalvolumen in Litern = Ein Maß für das Verhältnis von Belastung und Kapazität der Atemmuskulatur. Smart Care: Spontanatmung im ASB-Modus
Unterstützungsdruck nach Frequenz, Tidalvolumen und etCO₂ Smart Care vs. ASB im Weaning: smart care im postoperativem Einsatz gefahrlos anwendbar. ASB: Weaningdauer ist Personalabhängig.